Почему не получается забеременеть
В определенный жизненный момент мы ощущаем непреодолимое желание стать родителями своего малыша. У одних семейных пар это случается сразу, другие планируют продолжение рода на какой-то определенный период жизни.
Что, если по прошествии времени беременность не наступает? Женщины начинают переживать, и возникает вопрос или даже проблема — «я не могу забеременеть, что делать?». Для начала разберитесь, все ли вы правильно делаете.
Во-первых, с первого раза зачать крайне трудно. Чтобы забеременеть, нужно заниматься регулярно половой жизнью без использования средств контрацепции. Во-вторых, делать это нужно вовремя, а точнее — в дни овуляции (фертильный период).
Причины, почему не получается забеременеть
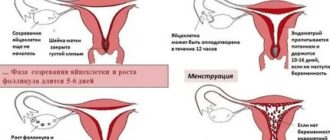
Овуляция — это процесс выхода яйцеклетки из яичника. Менструальный цикл женщины теоретически можно разделить на 2 фазы. В первой фазе в одном из яичников (реже в обоих) происходит рост фолликула и созревание в нем яйцеклетки. Примерно в середине цикла фолликул разрывается, и яйцеклетка освобождается — это и есть овуляция.
Вышедшая из фолликула яйцеклетка готова к оплодотворению. Двигаясь, она попадает в маточные трубы, где происходит ее встреча со сперматозоидом. Оплодотворенная яйцеклетка спускается в полость матки, где имплантируется, и начинает развиваться беременность. Если оплодотворение не произошло или оплодотворенная яйцеклетка не имплантировалась в полость матки, то начинается менструация.
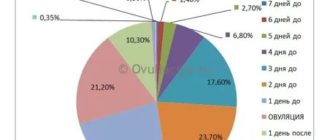
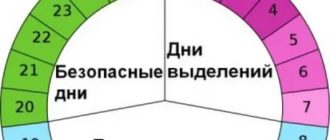
Вероятность зачатия максимальна в день овуляции, и составляет примерно 33%. Если учесть, что средняя продолжительность жизни сперматозоида составляет 2-3 дня (в редких случаях она достигает 5-7 дней), а яйцеклетка сохраняет жизнеспособность до 48 часов, то максимальная продолжительность «фертильного периода» составляет 7-9 дней (6-7 дней до овуляции и 1-2 дня после овуляции).
При отсутствии овуляции яйцеклетка не созревает или не выходит из фолликула, а значит и сперматозоиду оплодотворять нечего, и наступление беременности в этом случае невозможно.
Отсутствие овуляции — частая причина бесплодия у женщин, на приеме признающихся «не могу забеременеть».
При планировании беременности и просто для диагностики женского здоровья определение наличия овуляции является первоочередной задачей. Существует несколько методов, в том числе и те, что можно использовать в домашних условиях.
Как определить овуляцию?
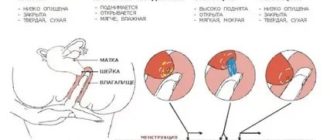
Субъективные ощущения. Овуляция обычно не сопровождается какими-либо выраженными признаками, и ее можно определить, лишь внимательно наблюдая за собой. Что делать и на что обратить внимание?
О скорой овуляции говорит:
- усиление выделений из влагалища в середине менструального цикла;
- изменение их цвета и консистенции;
- боли внизу живота на стороне, где произошла овуляция.
- Сильные боли при овуляции бывают при ярко выраженном спаечном процессе или синдроме поликистозных яичников.
Измерение базальной температуры. На основании значений температуры в прямой кишке строится график базальной температуры. В дни овуляции температура резко падает, а потом повышается и держится на этом уровне в течение 12-14 дней, снижаясь за 1-2 дня до начала менструации.
Более простым и удобным методом определения овуляции в домашних условиях являются тесты на овуляцию. Они подобны тестам на беременность, но проводятся примерно в середине цикла и достаточно достоверно показывают овуляцию. Если в течение трех менструальных циклов тесты на овуляцию отрицательны, то необходимо обратиться к врачу для выяснения причин ее отсутствия.
Наиболее достоверным методом диагностики овуляция является метод УЗИ (фоликулометрия). Для этого необходимо неоднократное УЗИ-наблюдение. Исследование безопасно, его можно проходить несколько раз в год.
Почему нет овуляции?
Причин, из-за которых пары задаются вопросом, почему не получается забеременеть, немало. Возможные причины отсутствия овуляции:
- сахарный диабет;
- гиперпролактинемия;
- заболевания щитовидной железы;
- синдром поликистозных яичников;
- гипоталамо-гипофизарная недостаточность;
- нарушения обмена веществ (ожирение или дефицит массы тела) и т.д.
Чаще всего отсутствие овуляции имеет место при синдроме поликистозных яичников. Пары по 2 года могут ждать зачатия, но так и не дождутся. Отсутствие овуляции можно откорректировать гормональной стимуляцией яичников, после чего беременность наступит естественным путем.
Если в естественном цикле при стимулировании яичников беременность не наступает, то тогда необходима внутриматочная инсеминация. Если же и после инсеминации при синдроме поликистозных яичников беременность не наступила, то показано экстракорпоральное оплодотворение.
Непроходимость маточных труб
Как сказано выше, яйцеклетка со сперматозоидом встречаются в маточной трубе, где и происходит оплодотворение, а затем оплодотворенная яйцеклетка, двигаясь по маточной трубе, попадает в матку. Поэтому следующей причиной отсутствия беременности может быть нарушение проходимости маточных труб, возникающее из-за предшествующих воспалительных заболеваний и образовавшихся спаек.
Проверить проходимость труб можно методами гистеросальпингографии и лапароскопии. При подтверждении непроходимости маточных труб можно восстановить проходимость труб с помощью микрохирургии. Если восстановить проходимость маточных труб не удается, тогда пациенту рекомендуют экстракорпоральное оплодотворение.
Патология полости матки
Одной из причин отсутствия беременности может быть и патология полости матки. Это могут быть как врожденные патологии (отсутствие или недоразвитие матки, удвоение, седловидная матка, перегородка в полости матки), так и приобретенные (рубцы в матке, внутриматочные сращения, миома матки, полип эндометрия).
Методами диагностики маточной патологии являются УЗИ и диагностическая гистероскопия. Для лечения маточной патологии иногда необходимы реконструктивные операции, а иногда показано проведение гистероскопии. В редких случаях возникает необходимость в донорских и суррогатных программах.
Подвижность сперматозоидов у мужчин
Очень часто женщины, говоря «не получается забеременеть», начинают искать причину в себе. Но ведь в процессе оплодотворения важную роль играет и способность сперматозоидов мужа к оплодотворению. Чтобы ее выяснить, необходимо сдать мужу спермограмму.
Этот анализ позволяет на основании количества, подвижности и морфологии сперматозоидов дать оценку фертильности спермы мужчины. Нарушение двигательной активности сперматозоидов в шеечной слизи цервикального канала также может быть причиной отсутствия беременности. Для исследования взаимодействия сперматозоидов и цервикальной слизи используют посткоитальный тест.
Итак, прежде чем впадать в панику, взращивать в себе страх, что у вас может не получиться забеременеть, или ставить себе диагноз «бесплодие», необходимо выяснить, не преждевременно ли Вы создаете себе проблему.
По последней классификации ВОЗ бесплодие вероятно, если при регулярной половой жизни на протяжении года и более не наступала беременность. Но не нужно ждать 3 года, чтобы забеременеть. Если в течение года зачатие не произошло — обращайтесь к врачу!
Источник: https://mdclinics.com.ua/news/ne-mogu-zaberemenet-chto-delat/
Какая вероятность беременности во время месячных? — Здоровая семья
Тема беременности всегда актуальна для женщин. Одна категория стремится к материнству, другая избегает зачатия по разным причинам. Но общим для представительниц прекрасного пола остается один вопрос – можно ли забеременеть во время месячных.
Если зачатие не состоялось в предыдущем цикле, открывается кровотечение и матка освобождается от эндометрия. Казалось бы, оплодотворение яйцеклетки невозможно в этот период. Но, как показывает практика, некоторые женщины беременеют при месячных.
В рамках данной статьи мы рассмотрим все причины наступления гестации в дни менструации.
Недостатки календарного способа предохранения
Для защиты от нежелательной беременности женщины могут использовать календарный способ предохранения, т. е. заниматься сексом в определенные дни без контрацептивов. Методика эффективна только при стабильном цикле, когда известна точная дата овуляции.
Если зачатие желанно, можно не подстраиваться под график и заниматься любовью в любое время. Тогда беременность станет приятным сюрпризом.
Но если пара просчиталась с безопасной датой, и семяизвержение случилось в незащищенных половых путях, риск забеременеть существует всегда. Менструальный цикл женщины может утратить стабильность под воздействием разных факторов:
- Перемена климатических условий.
- Стрессы и гормональные сбои.
- Простудные и воспалительные заболевания, в т. ч. половой системы.
- Длительное половое воздержание или нерегулярная половая жизнь.
- Резкая отмена оральных контрацептивов. Какова вероятность забеременеть во время месячных по этой причине, можно выяснить у врача и узнать, что на удачное оплодотворение яйцеклетки в критические дни приходится 99 процентов. То есть риск очень велик.
- Жизнеспособность сперматозоидов. Некоторые «живчики» обитают в женском организме 5 – 7 дней. Они забираются в маточные трубы, дожидаются выхода яйцеклетки и пытаются ее оплодотворить. Успеха добивается самый шустрый сперматозоид.
- Созревание двух яйцеклеток. Это редкое явление, которое происходит одновременно или с небольшим разрывом во времени, оно заложено на генетическом уровне.
- Приём гормональных препаратов и средств от диабета и тиреотоксикоза. Лекарства нарушают работу половой системы и делают нерегулярным цикл.
Если беременность нежелательна для пары, гинекологи рекомендуют использовать в дни месячных презервативы, устанавливать внутриматочную спираль или принимать по схеме противозачаточные таблетки. Оптимальным вариантом будет презерватив, поскольку он защищает половой член от контакта с женскими нечистотами, а матку – от инфицирования.
Длительность менструального цикла и беременность
Оплодотворение яйцеклетки при незащищенном половом акте происходит в короткую фазу менструального цикла, которая называется овуляция.
У здоровых женщин репродуктивного возраста зрелая яйцеклетка покидает яичник 1 раз в 21 – 35 дней. Овуляция приходится на середину цикла. Например, если месячные стабильно идут раз в 28 дней, овуляция в организме произойдет на 14 день.
Если в ближайшие двое суток встреча со сперматозоидом не происходит, яйцеклетка погибает и в положенный срок начинается кровотечение.
Придерживаясь этого графика, можно избежать беременности в менструальные дни – так думают многие.
Однако на самом деле опасность забеременеть когда идут месячные существует по причине разной продолжительности цикла и неодинакового количества дней с кровотечениями.
При коротком менструальном цикле (3 недели) опасные дни как раз совпадают с месячными (5 – 7 сутки). Если овуляция наступает позднее, следует учитывать жизнеспособность сперматозоидов, ведь женщина не может точно знать, когда самый живучий «головастик» встретится с яйцеклеткой.
Также следует учитывать, что ритм овуляции изменчив под воздействием разных факторов.
Еще необходимо знать о спонтанной овуляции, которая случается из-за сильного оргазма или гормонального всплеска. В животном мире это явление встречается часто. У людей бывает редко и передается по наследству. Вышедшие в разное время яйцеклетки становятся причиной беременности во время месячных, если партнеры занимались сексом в критические дни, не предохраняясь.
Изучая тему, возможно ли забеременеть во время месячных, стоит обратить внимание на начало и конец кровотечения. Первые дни неблагоприятны для сперматозоидов, поскольку они вымываются кровью. При обильном кровотечении женщине вряд ли захочется интима, поэтому вероятности зачатия в первые менструальные дни практически не существует.
Если интимная связь состоялась в начале месячных, и женщина приписала зачатие на этот период, скорее всего, оплодотворение случилось на две недели раньше. Кровянистые выделения, истекающие из половых путей, не являются настоящей менструацией при наступлении беременности.
В последние дни месячных выделения уже не такие интенсивные или совсем незначительные. Если менструация длится слишком долго – более 7 дней, либо цикл нестабилен, вероятность зачатия повышается. И особенно риск велик именно в конце длительного кровотечения.
информация:
Насколько совместимы спираль, месячные и беременность
Некоторые женщины предпочитают предохраняться от незапланированной беременности при помощи ВМС. При наличии спирали можно не беспокоиться о том, что порвется презерватив или будет пропущен приём противозачаточной пилюли.
Сама по себе внутриматочная спираль не защищает яйцеклетку от оплодотворения. Она лишь препятствует ее фиксации в полости матки, прерывая гестацию на ранней стадии.
Но при использовании ВМС необходимо учитывать некоторые нюансы:
- Спираль вводится в полость матки только гинекологом. Самостоятельные попытки внедрить инородное тело в организм недопустимы.
- Регулярно посещать врача, чтобы он мог убедиться в правильном размещении спирали.
- Понимать, что ВМС не спасает от инфицирования матки в момент сексуальной связи при месячных, и не гарантирует отсутствие случаев внематочной беременности.
- Соблюдать срок эксплуатации контрацептива. ВМС выпускается в нескольких разновидностях, и каждая из них устанавливается на определенный срок. Через несколько лет спираль становится бесполезной и даже вредит организму. Спираль с левоноргестрелом устанавливают на 5 лет. Процент вероятности забеременеть в разные дни месячных – 0.5. ВМС с содержанием меди или серебра рассчитаны на семилетнюю эксплуатацию. У них вероятность беременности приравнивается к 2 %.
Правильное использование ВМС гарантирует высокую степень защиты. Риск беременности возникает при смещении спирали и ее выпадении из полости матки. На протяжении всего эксплуатационного периода контрацептив требует регулярного контроля.
Возможность забеременеть во время месячных с противозачаточными таблетками
Несмотря на многообещающую рекламу ни одно противозачаточное средство не гарантирует защиту от наступления нежелательной беременности в разные фазы цикла и в дни месячных на все сто процентов. Регулярный приём оральных контрацептивов снижает риск зачатия до 0.01%. Гормональные компоненты блокируют овуляцию, отчего зачатие становится невозможным.
Некоторые препараты не воздействуют на овуляцию, а сгущают цервикальную слизь. В таких условиях сперматозоидам трудно добраться до матки. Но эти таблетки не обладают высокой надежностью, хотя женщин привлекает малое количество противопоказаний. Мини-пили разрешено применять кормящим мамам и женщинам из категории 35+.
Если женщина регулярно пьет противозачаточные, она не забеременеет даже в последние дни месячных. Но принимать препараты нужно правильно, не нарушая установленной схемы. Рассмотрим в форме вопросов и ответов можно ли забеременеть при месячных, принимая оральные контрацептивы.
- Что делать, если была пропущена таблетка? Избежать зачатия поможет дополнительная барьерная контрацепция, применяемая в течение недели. Пропуск таблетки провоцирует гормональный всплеск и спонтанную овуляцию. Недопустимы задержки в приёме таблеток более чем на 12 часов. Лучше всего принимать противозачаточные пилюли в одно и то же время. В противном случае снижается контрацептивный эффект средства.
- Как быть, если после приёма таблетки открылась рвота/ понос? Если подобная неприятность случилась в ближайшие 3 часа, компоненты не усвоились организмом. Необходимо принять еще одну таблетку.
- Можно ли сочетать приём ОК с лекарствами официальной и народной медицины? Известно, что антибиотики существенно снижают противозачаточные свойства контрацептива. Из народных средств воздействие ОК ослабляет зверобой. Если женщина принимает какие-либо лекарства, она должна обсудить с врачом необходимость усиления защитных мер.
В течение первых трех месяцев организм привыкает к новым условиям, которые создаются под влиянием ОК. Поэтому в середине цикла могут наблюдаться кровянистые выделения. В этот период следует дополнительно предохраняться хотя бы 1 – 2 недели.
Что говорят гинекологи и пациентки
Понять, какой шанс на беременность имеется после половых актов в дни месячных, можно из отзывов женщин и специалистов.
Одни женщины утверждают, что никогда не сталкивались с нежеланной беременностью после секса при месячных. Другая категория пациенток говорит о том, что в свое время занимались любовью в критические дни без предохранения, считая зачатие невозможным. Но неожиданно наступившая беременность впоследствии изменила мнение женщин.
Если же половые акты совершались в менструальные дни с использованием контрацептивов, беременности ни у кого не было. Для усиления эффекта пациентки одновременно использовали несколько вариантов контрацепции. Наиболее распространенный вариант – таблетки + презервативы.
По мнению гинекологов, незащищенный секс при месячных опасен. Женщинам грозит ненужная беременность и осложнения в репродуктивной сфере.
Приоткрытая матка чувствительна к микробам, которые находятся на мужском половом органе. Также врачи предупреждают об опасности заброса менструальной крови в полость матки и фаллопиевы трубы.
Семяизвержение в окровавленные половые пути чревато воспалительными процессами и эндометриозом.
Источник: https://niikelsoramn.ru/pitanie-i-diety/kakaya-veroyatnost-beremennosti-vo-vremya-mesyachnyh.html
Гиперплазия и полипы эндометрия матки: лечение, выскабливание эндометриоза, цена в СПб
Гиперплазия эндометрия — это доброкачественное заболевание. Основной характерной чертой данного заболевания является разрастание внутреннего слоя матки — эндометрия, что приводит к утолщению и увеличению его объема.
Эндометрий представляет собой нежную тонкую слизистую ткань, которая выстилает полость матки изнутри. Данная ткань каждый месяц быстро растет и утолщается под действием женских половых гормонов. В случае наступления беременности, эндометрий является «пуховой периной» на которую прикрепляется оплодотворенная яйцеклетка. При отсутствии беременности под действием гормонов эндометрий отторгается, выходит в виде менструальной крови.
Классификация гиперплазии эндометрия по локализации
- очаговая (наличие полипов на одной или нескольких стенках);
- тотальная ( поражает все стенки полости матки).
Классификация гиперплазии эндометрия (по гистологической картине)
- железистая (с разрастаниями железистой ткани);
- железисто- кистозная (железистая ткань в сочетании с кистами).
- атипическая (синоним “аденоматоз”) c атипическими клетками. Данный вид гиперплазии относят к предраковым заболеваниям. Риск перерождения аденоматоза в рак эндометрия составляет приблизительно 10%.
Причины гиперплазии эндометрия
В настоящее время основной причиной развития гиперплазии считается нарушение баланса женских половых гормонов, который чаще всего встречается в пубертатном периоде и перименопаузе.
Факторы риска развития гиперплазии эндометрия
- гормональные нарушения, а именно, избыток гормона эстрогена на фоне дефицита гормона прогестерона;
- сопутствующие заболевания, такие как: сахарный диабет, повышенное артериальное давление, ожирение, заболевания щитовидной железы, молочных желез и надпочечников;
- воспалительные заболевания половых органов;
- аборты и диагностические выскабливания;
- аденомиоз и миома матки;
- синдром поликистозных яичников;
- наследственная расположенность.
Симптомы, которые встречаются при гиперплазии эндометрия
Основные из них при гиперплазии эндометрия могут быть:
- обильные менструации более 3 -х прокладок в день;
- появление сгустков крови в менструальном отделяемом;
- кровянистые выделения из влагалища в любой день менструального цикла. Эти выделения женщина не связывает с менструацией. Они могут быть сразу после менструации, перед ней или в середине менструального цикла;
- в менопаузе у женщины любые кровянистые выделения, даже самые незначительные, из половых путей являются подозрением на наличие онкологического процесса.
Обследования, которые помогут выявить и поставить диагноз гиперплазии эндометрия
- 1. Сбор анамнеза заболевания. При общении с пациенткой врач может заподозрить заболевание, исходя из жалоб которые она предъявляет.
- 2. Общий гинекологический осмотр.
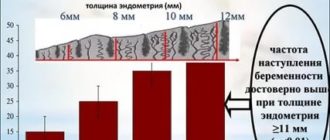
- 3. УЗИ органов малого таза. У каждого заболевания своя ультразвуковая картина, так же и у гиперплазии эндометрия.
С помощью УЗ-исследования можно измерить толщину эндометрия, которая меняется в течение месяца и с наступлением менопаузы.
- 4. Пайпель-биопсия — подтверждающая процедура. Проводится без анестезии. С помощью этой манипуляции можно взять небольшой участок внутреннего слоя стенки матки и отправить его на гистологическое исследование.
- 5.
Гистероскопия с биопсией цервикального канала и полости матки проводится по показаниям, под общей анестезией. Полученный материал отправляется на гистологическое исследование. Каждый вид гиперплазии эндометрия имеет под микроскопом свою картину. Они отличаются между собой.
- 6.
Исследование гормонального фона женщины важно в случае подбора послеоперационного лечения.
Лечение гиперплазии эндометрия
Практически в 100% случаев лечение гиперплазии эндометрия хирургическое.
Методами хирургического лечения гиперплазии эндометрия является гистероскопия и гистерорезектоскопия.
Гистероскопия — лечебно-диагностическая операция, которая проводится в условиях общей анестезии с использованием прибора гистероскопа. Гистероскоп имеет форму тубуса, с находящейся в ней видеокамерой. Форма гистероскопа позволяет свободно его ввести через влагалище, шейку матки в полость матки.
С помощью видеокамеры хирургу в онлайн режиме доступна осмотру полость матки, можно легко выявить локализацию очагов гиперплазии, наличие или отсутствие полипов эндометрия. С помощью электрической петли, находящейся на гистероскопе под контролем видеокамеры, производится удаление очагов гиперплазии, полипов эндометрия при их наличии, возможно разъединение внутриматочных спаек (синехий).
Во время операции в обязательном порядке берется биопсия тканей со всех четырех стенок матки и цервикального канала.
Данная операция проводится под общей анестезией. Продолжительность операции не превышает 30 минут, короткий период нахождения под общей анестезией позволяет врачам в тот же день отпустить пациентку домой.
В нашей Клинике данная операция проводится в условиях дневного стационара в течение 1 дня, с выпиской пациентка не позднее 16.00.
Повторная консультация врача — гинеколога проводится через несколько дней, где в зависимости от результатов гистологического исследования пациентке назначается профилактическая, противорецидивная терапия с учетом гистологической картины заболевания, возраста, сопутствующих заболевании и репродуктивных планов конкретной пациентки.
Варианты послеоперационной терапии различны и назначаются в индивидуальном порядке для каждой отдельной пациентки.
При неблагоприятной ситуации ( выявлении онкологии или подозрения на онкологический процесс в результатах гистологического исследования) женщине рекомендуется консультация гинеколога- онколога с последующим хирургическим или медикаментозным лечением.
Осложнения гиперплазии
При отсутствии должного и адекватного лечения гиперплазия эндометрия приводит к тяжелой анемии с значительным снижением уровня гемоглобина, появлению слабости, повышенной усталости, сонливости, что связано с большими потерями крови во время менструации.
У молодых женщин гиперплазия эндометрия может быть причиной бесплодия и невынашивания беременности.
Отдельные формы гиперплазии эндометрия (железистая и кистозная гиперплазии эндометрия) являются предраковым состоянием и в случае длительного наблюдения, при отсутствии лечения, могут переродиться в рак матки.
- 1. Своевременное лечение воспалительных заболевании органов малого таза до перехода их в хроническую форму.
- 2. При наличии диагноза гиперплазия эндометрия диспансерное наблюдение врача-гинеколога 2 раза в год в течение 3 лет.
- 3. Ежегодный осмотр гинеколога, УЗИ малого таза всем женщинам вне зависимости от возраста.
- 4. Наблюдение у врача –терапевта. эндокринолога при наличии факторов риска развития гиперплазии эндометрия.
- 5. Регулярные физические нагрузки, соблюдение диеты с низким содержанием легкоусваиваемых углеводов.
Гиперплазия эндометрия. Часто задаваемые вопросы
1. Что это такое? Доброкачественный процесс, который характеризуется чрезмерным разрастанием внутреннего слоя матки.
2. Из-за чего она возникает? Из-за постоянного воздействия полового гормона эстрогена на эндометрий, который вызывает его чрезмерное разрастание. Гиперэстрогения возникает из-за нарушения центральной регулиции менструального цикла, гормонопродуцирующих опухолей яичников, неправильного использования гормональных препаратов, дефицита прогестерона (гормон II фазы менструального цикла), обладающего антипролиферативным действием, так же в результате ановуляторных циклов.
3. Это распространенное заболевание? Частота встречаемости в структуре гинекологической заболеваемости 15-50%. По данным обращаемости пациенток частота встречаемости ГПЭ- 30%. В позднем репродуктивном возрасте и в перименопаузе встречается с частотой- 50%
4. Это заболевание очень опасно? Пристального внимания врачей заслуживают:
- атипическая гиперплазия эндометрия в любом возрасте;
- атипические полипы эндометрия в любом возрасте;
- железистая гиперплазия эндометрия не поддающаяся гормонотерапии;
- рецидивирующая железистая гиперплазия эндометрия, особенно в пре- и постменопаузальном периоде.
При отсутствии должного лечения гиперплазия эндометрия может приводить к серьезным маточным кровотечениям, со снижением гемоглобина крови и вытекающими отсюда последствиями.
5. Возможно ли забеременеть на фоне гиперплазии эндометрия? Ответ – нет. Гиперплазия эндометрия не возникает спонтанно, это следствие нарушений в репродуктивной системе женщины.
Нарушение баланса между звеньями регуляции менструального цикла вызывает избыток эстрогенов в организме женщины, нехватку прогестерона, вследствие этого отсутствие овуляции (выхода яйцеклетки из фолликула для оплодотворения).
Так же сам эндометрий структурно изменен, поэтому является неблагоприятным для имплантации (прикрепление плодного яйца к стенке матки).
6. Часто ли гиперплазия озлокачествляется? У 3% женщин с гиперплазией эндометрия без атипии развивается рак эндометрия. У 25-33% женщин с атипической гиперплазией (по соскобу эндометрия) диагностируется рак эндометрия после гистерэктомии в течение последующего года.
Поэтому обязательно комплексное лечение гиперплазии эндометрия — это проведение гистероскопии с последующим гормональным лечением. Гормональная терапия подбирается индивидуально, в зависимости от результатов гистологического исследования, периода жизни женщины (репродуктивный возраст, перименопауза, менопауза), репродуктивных планов пациентки.
В некоторых клинических случаях требуется расширение объема оперативного вмешательства.
7. Как диагностировать атипическую гиперплазию эндометрия? Большую информацию врач получает при опросе пациентки во время общения (возраст менархе или время наступления менопаузы, все особенности менструального цикла- его длительность, характер выделений и т.д.).
УЗ-исследование в зависимости от периода жизни женщины, а также фазы менструального цикла может дать информацию о состоянии эндометрия. По этим данным можно заподозрить проблему, однако подтвердить или опровергнуть атипию в клетках эндометрия нельзя. Только проведение гистероскопии с последующим гистологическим исследованием материала является золотым стандартом для диагностики этого состояния. Информативность метода более 90%.
8. Обязательно ли проводить выскабливание эндометрия при гиперплазии? Раздельное выскабливание цервикального канала и полости матки несет за собой лечебный и диагностический характер.
Механическое удаление измененной патогенной ткани из полости матки предотвращает маточное кровотечение, что составляет лечебный эффект.
Полученный соскоб отправляется на гистологическое исследование, после которого будет дано заключение о характере ткани, наличии или отсутствии признаков злокачественного поражения.
9. Возможен ли рецидив гиперплазии эндометрия? Да, возможен. Так как причиной гиперплазии эндометрия является нарушение гормонального баланса в организме женщины, то требуется обследование её гормонального фона. Для профилактики рецидива необходимо соответствующее лечение и исключение факторов риска.
Источник: https://www.gosmed.ru/lechebnaya-deyatelnost/spravochnik-zabolevaniy/ginekologiya-bolezny/giperplaziya-endometriya-matki/
Понимание бесплодия
Влагалище является каналом, обеспечивающим внешний доступ к шейке матки. Шейка матки в свою очередь переходит в собственно матку. Матка — это мышечный орган, по форме и размеру напоминающий грушу. В ней закрепляется и развивается оплодотворенная яйцеклетка.Изнутри матка покрыта слизистой оболочкой, или эндометрием.
Эндометрий отличается хорошим кровоснабжением, благоприятным для питания развивающегося плода. Из верхнего отдела матки назад и книзу выходят фаллопиевы трубы, соединяющие матку с яичниками. Яичники представляют собой два небольших мешочка, в которых созревают и «хранятся» до поры до времени яйцеклетки.
При рождении у девочки насчитывается примерно около 400,000 незрелых яйцеклеток.
назад
Мужская репродуктивная система
Мужские репродуктивные органы расположены как внутри тела, так и вне. Яички вырабатывают сперму и гормон тестостерон, отвечающий за формирование половых признаков.Из яичек сперма поступает в спиральные канальца эпидидимиса — органа, сохраняющего и питающего сперму по мере ее созревания.
Созревшая сперма по семявыводящему протоку, или «vas deferens», поступает в семенные пузырьки — две мешочкообразные железы, сохраняющие сперму.Весь процесс спермообразования до момента полного созревания занимает примерно 72 дня.
При эякуляции секрет семенных пузырьков смешивается с густой жидкостью из простаты, образуя семенную жидкость.
назад
Развитие яйцеклетки. Менструальный цикл
Яйцеклетки (ооциты) развиваются в яичниках, где они прикреплены к стенке фолликула — заполненный жидкостью пузырек.Этот процесс регулируется фолликулостимулирующим (ФСГ) и лютеинизирующим (ЛГ) гормонами, вырабатываемыми в головном мозге — в гипофизе.В менструальном цикле выделяются 3 фазы:
Фолликулярная фаза.
В этот период гормон ФСГ стимулирует развитие фолликула в одном из яичников и, этот фолликул до наступления овуляции питает развивающуюся яйцеклетку. Фолликул вырабатывает эстроген, обладающий несколькими функциями.
Одна из них состоит в том, что в середине цикла в выделяемой шейкой матки слизи происходят изменения, подготавливающие ее к поступлению мужской спермы.
Овуляторная фаза. Примерно на 14-й день после первого дня менструации при типичном 28-дневном цикле происходит значительный всплеск в уровне гормона ЛГ, инициирующего выделение созревшей яйцеклетки из фолликула (овуляцию). Яйцеклетка продвигается по фаллопиевой трубе в сторону матки, готовая к оплодотворению спермой.
Лютеальная фаза. После овуляции опустевший фолликул, или желтое тело, начинает выделять эстроген и прогестерон. Эти гормоны необходимы для развития и поддержания эндометрия в «рабочем» состоянии, позводяющем оплодотворенной яйцеклетке имплантироваться и развиваться.
назад
Сперматогенез
Продукция спермы осуществляется в яичках в стенке тонких и длинных трубочек — семенных канальчиках.Развитие нормальной и зрелой спермы (сперматогенез) — основополагающий фактор мужской фертильности, т.е. способности к деторождению.Продукция спермы осуществляется и регулируется тремя гормонами: ФСГ, ЛГ и тестостероном.
У мужчин и ФСГ, и ЛГ воздействуют на яички — гормон ФСГ стимулирует продукцию спермы в клетках Сертоли, а гормон ЛГ — тестостерона в клетках Лейдига.
В клетках Сертоли незрелая сперма постепенно дозревает и превращается в сперматозоиды. Однако эти сперматозоиды не приобретут подвижности до тех пор, пока не пройдут через эпидидимис.
Ставшая подвижной сперма затем сохраняется в семявыводящем канале до момента эякуляции.
назад
Оплодотворение яйцеклетки и имплантация
В середине менструального цикла происходит овуляция — выход готовой к оплодотворению яйцеклетки из яичника. Яйцеклетка, вышедшая из яичника, имеет шарообразную форму и размер 120-150 мкм. В течение 1-2 дней она сохраняет способность к оплодотворению, а затем, если оно не произошло, отмирает и разрушается.На месте разорвавшегося фолликула образуется желтое тело.
Оно вырабатывает гормоны, главный из которых прогестерон необходим для подготовки эндометрия, выстилающего полость матки к возможному принятию оплодотворенной яйцеклетки. Если зачатие не произошло, то желтое тело подвергается с 24-го дня цикла обратному развитию, уровень гормонов падает и наступает менструация.
Зачатие(оплодотворение) происходит в ампулярной части маточной трубы, куда яйцеклетка попадает после овуляции. Лишь 1 или 2 из многих миллионов сперматозоидов непосредственно оплодотворяют ее.Далее зигота (оплодотворенная яйцеклетка) движется по трубе в полость матки. Этот процесс занимает примерно 3 суток.
(При наличии у женщины воспалительных заболеваний и других состояний, нарушающих нормальную функцию труб, прохождение зародыша замедляется и может возникнуть внематочная беременность. При слишком быстром прохождении трубы зародыш попадает в матку, еще не готовую к его принятию или его прикрепление происходит в нижних отделах полости матки.
Такая ситуация возникает при гормональных нарушениях у женщины, в частности, при повышении уровня мужских половых гормонов. В результате развитие беременности либо прерывается, либо впоследствии возникает угроза ее прерывания, низкое расположение плаценты и другие осложнения).
Прикрепление(имплантация) зародыша в слизистую оболочку полости матки происходит на 7-е сутки после оплодотворения (21-22-й день менструального цикла- в этот момент эмбрион состоит из клеток 2 разных типов — из одного формируется плацента а из другого зародыш).Начинается выработка гормона беременности — хорионического гонадотропина, дающего организму женщины сигнал о начавшейся беременности.
назад
Бесплодие
Бесплодие — то есть неспособность забеременеть в течение года активной половой жизни без предохранения — встречается у каждой шестой пары. У пар старше 35 лет оно отмечается в 2 раза чаще, чем у пар моложе этого возраста.
Вот почему парам, перешагнувшим тридцатилетний рубеж и испытывающим трудности с зачатием, очень важно незамедлительно принять решение обратиться за помощью к специалисту. Чем раньше будет найдена проблема, тем больше шансов избавиться от нее.
Бесплодие может стать чрезвычайно болезненным вопросом для многих пар. Это объясняется многими факторами, в частности:
- потерей контроля над одной из важнейших жизненных функций — репродуктивной;
- растущим непониманием со стороны семьи и друзей, несмотря на их наилучшие намерения. Ведь доказано, что стресс или тревожное состояние приводят к бесплодию. Поэтому, сказав людям «расслабьтесь» или «вам нужно отдохнуть», вы можете лишь усилить чувство разочарования и изоляции;
- стоимостью диагностики и лечения бесплодия.
назад
Причины бесплодия
Причины бесплодия по распространенности (приблизительные цифры):
- Дефекты спермы: 25 процентов
- Гормональный фактор: 20 процентов
- Повреждение/непроходимость фаллопиевых труб : 15 процентов
- Эндометриоз 10 процентов
- Другие нарушения: 10 процентов
- Необъяснимое бесплодие: 20 процентов
Чтобы выяснить, что же конкретно вызвало ваше бесплодие или ухудшило репродуктивные способности, врач может предложить один или несколько из следующих анализов:
- Измерение базальной температуры тела каждый день в одно и то же время, определение содержания половых гормонов в крови. Ультразвуковое исследование матки и маточных труб помогает определить время овуляции и продолжительность менструального цикла.
- Посткоитальный тест. После полового сношения слизь из шейки матки исследуется на восприимчивость к сперме.
- Эхосальпингография (Гистеросальпингография): использование ультразвукового или рентгеновского излучения и инъекции контрастного вещества в матку для определения проходимости маточных труб.
- Анализ спермы. Выявляет количество, форму, подвижность сперматозоидов или другие факторы — например, наличие инфекционного заболевания, — влияющего на функцию сперматозоидов.
- Лапароскопия .Обследование женских репродуктивных органов через маленький надрез в области пупка помогает обнаружить эндометриоз (ткань, напоминающую слизистую матки и находящуюся в различных органах брюшной полости) или спаечные и рубцовые процессы в брюшной полости.
назад
Причины бесплодия у женщин
Проблемы с овуляцией. Если менструальный цикл меньше 21 дня или больше 35 дней, то уже есть над чем задуматься. Целая армия гормонов трудится ради того, чтобы обеспечить нормальную овуляцию. Нарушения гормонального фона могут быть причиной олигоменореи или аменореи. Бывает и так, что яичники не производят яйцеклетки.
Это происходит либо в результате генетического сбоя, либо по каким-то вторичным причинам (последствия химиотерапии, удаление яичников), либо по непонятным специалистам причинам. Такое заболевание, как поликистоз яичников в некоторых случаях тоже может привести к бесплодию.Повреждение маточных труб. Место встречи сперматозоида и яйцеклетки изменить нельзя. Это маточные трубы в организме женщины.
Если они повреждены или в них есть некие патологические образования, сперматозоиды просто не могут прорваться через эти «завалы», и встреча становится невозможной.Эндометриоз. Это очень коварное заболевание. В нормальном состоянии клетки эндометрия выстилают внутреннюю поверхность матки, помогая развивающемуся эмбриону в питании и прикреплении к стенке матки.
При эндометриозе клетки эндометрия разрастаются, проникая в маточные трубы, яичники, мочеполовой тракт, брюшную полость. Эндометриоз не только мешает встрече яйцеклетки и сперматозоида, но и нарушает процесс овуляции.Проблемы цервикального канала. Слизь шейки матки — это та «река», по которой сперматозоиды плывут к своей цели. Достигнут они ее или нет, во многом зависит от качества слизи шейки матки.
Если «река обмелела» из-за недостаточного количества слизи (или слизь слишком вязкая и густая), то сперматозоиды погибают на пол-пути. Случается иногда, что химический состав слизи несовместим со спермой.
Бывает что оплодотворенная яйцеклетка не прикрепляется к стенке матки или просто не доходит до нее.
назад
Причины бесплодия у мужчин
Варикоцеле. Варикозное расширение вен мошонки препятствует нормальному образованию и созреванию спермы. Повышается температура среды сперматозоидов, понижается их подвижность.Проблемы со спермой. Множество вариантов: нежизнеспособная сперма, живые, но недостаточно подвижные сперматозоиды, низкий процент подвижных сперматозоидов.
Семявыносящие протоки могут быть заблокированы в результате перенесенных инфекций или повреждений.Проблемы с эякуляцией возникают вследствие неправильной работы яичек.
Таким образом, практически на любом этапе репродуктивного процесса могут возникнуть проблемы.
Программа анализа причин бесплодия позволяет четко определить поврежденное звено цепочки.
назад
Источник: http://www.elitekliinik.ee/rus/elite/viljastamine/ponimanie-besplodija/
Боли при месячных: нормально ли это, и Как избавиться от болей?
По данным врачей, до 80% женщин страдают от болей при месячных[1].
С поправкой на то, что статистика учитывает только тех, кто собрался и дошел до врача, без преувеличения можно сказать: о том, что такое болезненные месячные, на собственном опыте знает каждая женщина.
Просто у кого-то эта проблема возникает эпизодически — на фоне простуды или переутомления, а кого-то преследует всю жизнь, буквально вычеркивая из нее 3–5 дней ежемесячно. Почему возникают сильные боли во время месячных и что с ними делать?
Норма менструального цикла
На самом деле, что бы ни говорили мамы и бабушки, тоже настрадавшиеся от этой напасти, боли при месячных — отнюдь не норма. Нормальная менструация протекает безболезненно. Конечно, может ощущаться небольшой дискомфорт из-за спазмов — но именно небольшой, не мешающий повседневным занятиям, а не сильные боли, из-за которых невозможно вести привычный образ жизни.
Как же проходит нормальный менструальный цикл? Продолжительность менструального цикла считают от первого дня месячных и до начала следующих. Первую половину цикла называют фолликулярной фазой. В это время в яичнике растет особое образование — фолликул, внутри которого созревает яйцеклетка. Эти две недели в женском организме преобладают гормоны под названием «эстрогены». Они не только стимулируют размножение клеток слизистой оболочки матки и влагалища, но и влияют на весь организм женщины:
- улучшают минерализацию костей;
- усиливают синтез коллагена в коже;
- улучшают память, внимание, мышление;
- снижают выработку кожного сала;
- нормализуют липидный состав крови.
Это время, когда здоровая женщина чувствует себя бодрой, энергичной и работоспособной.
Примерно через 14 дней от первого дня менструации фолликул разрывается, и из него выходит яйцеклетка. Этот процесс называется овуляцией. Вылупившаяся яйцеклетка отправляется в путешествие по маточной трубе, а на месте бывшего фолликула образуется желтое тело. Следующие две недели цикла называют лютеиновой фазой.
Желтое тело вырабатывает прогестерон — гормон, который готовит организм к беременности. Под его действием становится толще слизистая оболочка матки, готовясь принять оплодотворенную яйцеклетку, расслабляются мышцы матки, слегка повышается температура тела.
Кроме того, прогестерон выводит из организма лишнюю жидкость и повышает аппетит.
Если оплодотворенная яйцеклетка имплантируется в матке, желтое тело сохраняется до тех пор, пока не разовьется плацента, которая и возьмет на себя функцию выработки гормонов для поддержания беременности.
Если же беременность не случается, желтое тело постепенно отмирает — атрофируется.
Концентрация женских гормонов в крови резко падает, сосуды слизистой оболочки матки спазмируются, и слизистая оболочка, лишившись питания, тоже отмирает и выводится из организма во время менструации. Начинается новый цикл.
В норме продолжительность цикла составляет от 21 до 35 дней, главное, чтобы он был регулярным, то есть между месячными проходило равное количество времени. Идеальным считается цикл в 28 дней.
Если гормональный баланс нормален, организм женщины работает, что называется, как часы, она не испытывает никакого дискомфорта ни перед месячными, ни во время них. Но при нарушении гормонального баланса может развиться дисменорея — боль во время месячных.
Причем зачастую причина не в каких-то серьезных патологических процессах внутри организма, а в банальном недостатке витаминов — ведь именно витамины участвуют в регуляции всех обменных процессов внутри нашего тела, включая выработку и активацию гормонов.
Дисменорея — болезненные месячные: причины и проявления
Дисменорея, или болезненные месячные, бывает первичной и вторичной. Вторичным называется процесс, вызванный каким-то заболеванием. Поэтому, если характер менструаций вдруг изменился: они стали обильней или наоборот очень скудными и безболезненные ранее месячные стали причинять дискомфорт, — нужно обратиться к врачу.
Первичная дисменорея — это состояние, когда формально женщина абсолютно здорова, а боль при месячных сохраняется. Нередко к боли присоединяются и другие симптомы, мягко говоря, усложняющие жизнь. Их можно разделить на следующие группы:
- Эмоционально-психические — раздражительность, пониженное настроение вплоть до депрессии, сонливость или, наоборот, бессонница, полная потеря аппетита или неконтролируемый «жор», повышенная чувствительность к запахам. Все это результат изменений в нервной системе, сопутствующих болям при месячных.
- Вегетативные симптомы — вызваны нарушением регуляции со стороны автономной вегетативной нервной системы, контролирующей работу сосудов и внутренних органов. Это такие проявления, как головная боль, озноб или чувство жара, тошнота, головокружения, похолодание рук и ног, икота, сухость во рту, вздутие живота, частое мочеиспускание.
- Обменно-эндокринные симптомы — проявления дисбаланса гормонов в организме: кожный зуд, отеки, слабость, рвота, боли в суставах и мышцах.
Если болезненные месячные мешают жить, тем более — сопровождаются другими неприятными симптомами, нужно обратиться к врачу, чтобы он подобрал лечение.
Что делать, когда при месячных болит живот
Напрашивающееся решение — начинать пить обезболивающие средства, тем более что их активно рекламируют. Но это не решение проблемы. Обезболивающие препараты снимают симптомы, но не устраняют причину. При этом такие средства не лучшим образом влияют на состояние желудочно-кишечного тракта.
Еще одно направление в терапии болей при менструации — циклическая витаминотерапия. Витамины и минералы, подобранные сообразно потребностям женского организма в ту или иную фазу цикла мягко регулируют гормональный баланс, нормализуя работу репродуктивной системы. Зачастую этого бывает достаточно для устранения симптомов. Пока в России существует только один витаминно-минеральный комплекс, созданный с учетом разных фаз цикла — это ЦИКЛОВИТА®.
Нередко при болезненных менструациях назначают гормональные препараты. Эти средства эффективно и быстро стабилизируют гормональный баланс, поскольку дозировки гормонов в каждой таблетке тщательно рассчитаны. Но принимать их можно только по назначению врача, тем более что список противопоказаний и побочных эффектов весьма широк.
Итак, сильные боли при месячных — это не «тяжкая женская доля» и не индивидуальные особенности организма. Это проблема, мешающая нормально жить и работать. Как и любую проблему, боли при месячных нужно устранять, благо возможностей для этого в наше время немало.
Источник: https://www.kp.ru/guide/boli-pri-mesjachnykh.html
Строение мужских и женских половых органов, или репродуктивная система человеческого организма
Большие и важные изменения происходят в организме человека в период полового созревания и проявляются они в изменениях внешности, самочувствия и настроения, а также в интенсивности развития и формирования органов репродуктивной системы.
Изучение анатомического строения и функций своего организма поможет лучше понять и оценить этот важный период в жизни каждого человека.
Мужская половая система
Мужские половые органы включают следующие анатомические элементы: внутренние — яички (мужские половые железы), их протоки, придаточные половые железы и внешние — мошонка и половой член (пенис).
Яички (семенники, или тестос) — это две железы округлой формы, в которых вырабатываются сперматозоиды и синтезируются мужские половые гормоны (андроген и тестостерон).
Яички расположены в мошонке, выполняющей защитную функцию. Мужской половой орган (пенис) находится в нижней части лобковой доли. Образован губчатой тканью, которая снабжается кровью двух больших артерий и обладает способностью при возбуждении заполняться кровью, увеличивать пенис в размерах, меняя угол наклона (эрекция). Пенис имеет тело и головку, покрытую складкой кожи и слизистой оболочкой, называемой «крайней плотью».
Уретра, или мочеиспускательный канал, — это тонкая трубка, которая соединяется с мочевым пузырем и семявыводящими протоками яичка. Через нее моча и сперма выводятся наружу.
Семявыносящие протоки — две тоненькие трубки, по которым сперматозоиды попадают из яичка в семенные пузырьки, где они накапливаются и созревают.
Простата, или предстательная железа — мышечный орган, в котором вырабатывается жидкость белого цвета, которая, смешиваясь со сперматозоидами, образует сперму. При сокращении мышц простаты сперма выталкивается наружу через уретру. Это называется эякуляцией.
Женская половая система
Женские половые органы включают следующие анатомические элементы: внутренние — яичники, маточные или фаллопиевы трубы, матку, влагалище — и внешние — малые и большие половые губы, клитор, гимен (девичья плева).
Яичники — две железы, напоминающие по форме и размерам большую фасоль. Они расположены с обеих сторон матки в нижней части брюшной полости женщины. В яичниках развиваются женские половые клетки — яйцеклетки — и синтезируются женские половые гормоны — эстрогены. Яйцеклетка созревает в маленьком пузырьке яичника 24-30 дней, после чего пузырек разрывается и яйцеклетка выходит в маточные трубы. Это называется овуляцией.
Маточные (фаллопиевы) трубы соединяют полость матки с яичниками. В фаллопиевых трубах происходит оплодотворение яйцеклетки сперматозоидом.
Матка — это полостной мышечный орган, напоминающий грушу, выстланный изнутри слизистой оболочкой.
Матка имеет три отверстия: два боковых, соединяющих ее с фаллопиевыми трубами, и нижний, соединяющий ее через шейку с влагалищем. Когда оплодотворенная яйцеклетка попадает в матку, она погружается в слизистую оболочку, прикрепляясь к стенке матки. Здесь и развивается зародыш, а позже плод. Неоплодотворенная яйцеклетка выходит из организма женщины вместе с частями слизистой оболочки матки и небольшим количеством крови. Это называется менструацией.
Нижняя тоненькая часть матки называется шейкой. Шейка матки и влагалище образуют у беременных женщин родовой канал, по которому при рождении плод выходит из полости матки наружу.
Малые половые губы (вульва) — это складки кожи, закрывающие внешний вход влагалища и уретры. Здесь расположен клитор, в котором находится много нервных рецепторов, что имеет значение для эрекции (полового возбуждения). С боков малых губ расположены большие половые губы.
У девочек, не имевших полового контакта (коитуса), внешний вход во влагалище закрыт тонкой соединительно-тканной мембраной, которая называется гимен, или девичья плева.
Созревание половых клеток
Процесс формирования мужских и женских половых клеток называют гаметогенезом, который происходит в половых железах и состоит из четырех периодов: размножения, роста, созревания и формирования.
Во время размножения первичные половые клетки — гаметогонии (сперматозоиды или яйцеклетки) несколько раз делятся путем митоза.
В период роста они увеличиваются в размерах, готовясь к следующему периоду. В период созревания, в процессе мейоза, происходит уменьшение количества хромосом, образуются женские и мужские половые клетки с гаплоидным набором хромосом. Последние, не делясь, вступают в период формирования и преобразуются в созревшие мужские половые клетки — сперматозоиды и женские — яйцеклетки.
Запись опубликована в рубрике Биология человека с метками размножение. Добавьте в закладки постоянную ссылку.
Источник: http://shkolo.ru/stroenie-muzhskih-i-zhenskih-polovyih-organov-ili-reproduktivnaya-sistema-chelovecheskogo-organizma/
5 Дпп крио
Перенос эмбрионов в маточную полость – завершающий этап процедуры ЭКО, который проводится на 3-5 день после оплодотворения ооцитов спермиями в лабораторных условиях.
Период внедрения плодного яйца в эндометрий зависит от множества факторов: качества эмбрионов, подготовленности матки к зачатию и состояния здоровья женщины и т.д. Удача цикла планирования гестации часто списывается на «счастливый случай».
Но в действительности успешность процедуры во многом зависит от соблюдения пациенткой врачебных рекомендаций.
Теория
Проникновение плодного яйца в эндометрий, которым устлана внутренняя поверхность маточной полости, называется имплантацией. В процессе внедрения в слизистую оболочку эмбрион повреждает мягкие ткани, что может стать причиной кровянистых выделений из влагалища. Скорость наступления беременности в различные дни после овуляции (ДПО) зависит от:
- степени разрыхления эндометрия и содержания в нем питательных веществ;
- уровня прогестерона в крови, препятствующего наступлению менструаций;
- наличия в организме инфекционных агентов и микрофлоры в репродуктивных органах.
На 5 день после переноса эмбрионов уже возможно наступление беременности, однако при прохождении процедуры ЭКО ранняя имплантация встречается нечасто. Это связано с развитием эмбрионов вне женского организма, а после переноса им требуется определенное время на адаптацию к новым условиям среды. Зачатие – не одномоментный процесс, каждый этап в процедуре ЭКО имеет огромное значение в наступлении гестационного периода и нормального развития плода.
Сроки имплантации эмбрионов
При слиянии мужской и женской репродуктивных клеток образуется диплоидная клетка, которая начинает активно делиться. Сначала формируется бластомер из 6-8 клеток, затем морула (16-64 клетки) и только потом бластоциста, которая и имплантируется в стенку матки. Репродуктологи выделяют три периода имплантации эмбриона:
- Ранний – 6 ДПО или 3 ДПП в случае прохождения ЭКО;
- Средний – 7-8 ДПО или 5 ДПП трехдневок или пятидневок в случае прохождения ЭКО;
- Поздний – 10 ДПО или 7-8 ДПП в случае прохождения ЭКО.
Средняя имплантация происходит в течение 7-8 дней после овуляции. При экстракорпоральном оплодотворении репродуктологом осуществляется забор созревшего ооцита, после чего он оплодотворяет спермиев в лабораторных условиях. На выращивание бластомеров уходит в среднем 3-5 дней, после чего жизнеспособные эмбрионы подсаживаются в матку. Имплантация плодного яйца на 5 ДПП – достаточно редкое явление, которое в 90% случаев происходит при использовании пятидневных эмбрионов.
Имплантация при криопереносе
В эмбриологической практике используют два метода подсадки эмбрионов в маточную полость:
- Моментальный перенос – подсаживание в матку диплоидных клеток сразу после их культивирования в питательной среде;
- Криоперенос – перенос в полость матки эмбрионов, размороженных непосредственно перед проведением ЭКО.
Криоперенос возможен в том случае, если супружеская пара ранее уже пользовалась вспомогательными репродуктивными технологиями для зачатия. Чтобы избежать повторной стимуляции овуляции при неуспешном ЭКО, рекомендуется замораживать часть оплодотворенных яйцеклеток для последующих попыток.
Зачатие на 5 день после криопереноса происходит нечасто, что обусловлено необходимостью прохождения эмбрионами адаптационного периода при проникновении в женский организм. В случае имплантации бластоцисты в эндометрий пациентки могут ощущать объективные изменения в состоянии здоровья.
Развитие эмбриона по дням
При удачном протоколе ЭКО внедрение эмбрионов в эндометрий происходит по следующей схеме:
- 0 ДПП – подсаживание бластомеров в маточную полость или криоперенос;
- 1 ДПП – эмбрион выходит из белковой оболочки;
- 2 ДПП – бластоциста прикрепляется к поверхности эндометрия;
- 3 ДПП – начинается процесс внедрения бластоцисты в слизистую матки;
- 4 ДПП – процесс вживления зиготы в матку продолжается;
- 5 ДПП – имплантация завершается;
- 6 ДПП – формирующаяся плацента начинает продуцировать ХГЧ;
- 7 ДПП – в организме существенно возрастает содержание ХГЧ.
Источник: https://zabtik.ru/5-dpp-krio/
Нарушения менструального цикла: причины, лечение
Оставляя данные на сайте, Вы соглашаетесь с Политикой конфиденциальности и защиты информации.
Защита данных
Администрация сайта maya-clinic.com (далее Сайт) не может передать или раскрыть информацию, предоставленную пользователем (далее Пользователь) при регистрации и использовании функций сайта третьим лицам, кроме случаев, описанных законодательством страны, на территории которой пользователь ведет свою деятельность.
Получение персональной информации
Для коммуникации на сайте пользователь обязан внести некоторую персональную информацию. Для проверки предоставленных данных, сайт оставляет за собой право потребовать доказательства идентичности в онлайн или офлайн режимах.
Использование персональной информации
Сайт использует личную информацию Пользователя для обслуживания и для улучшения качества предоставляемых услуг. Часть персональной информации может быть предоставлена банку или платежной системе, в случае, если предоставление этой информации обусловлено процедурой перевода средств платежной системе, услугами которой Пользователь желает воспользоваться.
Сайт прилагает все усилия для сбережения в сохранности личных данных Пользователя. Личная информация может быть раскрыта в случаях, описанных законодательством, либо когда администрация сочтет подобные действия необходимыми для соблюдения юридической процедуры, судебного распоряжения или легального процесса необходимого для работы Пользователя с Сайтом.
В других случаях, ни при каких условиях, информация, которую Пользователь передает Сайту, не будет раскрыта третьим лицам.
Коммуникация
После того, как Пользователь оставил данные, он получает сообщение, подтверждающее его успешную регистрацию. Пользователь имеет право в любой момент прекратить получение информационных бюллетеней воспользовавшись соответствующим сервисом в Сайте.
Ссылки
На сайте могут содержаться ссылки на другие сайты. Сайт не несет ответственности за содержание, качество и политику безопасности этих сайтов. Данное заявление о конфиденциальности относится только к информации, размещенной непосредственно на сайте.
Безопасность
Сайт обеспечивает безопасность учетной записи Пользователя от несанкционированного доступа.
Уведомления об изменениях
Сайт оставляет за собой право вносить изменения в Политику конфиденциальности без дополнительных уведомлений. Нововведения вступают в силу с момента их опубликования. Пользователи могут отслеживать изменения в Политике конфиденциальности самостоятельно.
Источник: https://maya-clinic.com/blog/641-narusheniya-menstrualnogo-cikla-prichiny-lechenie.html
Ваш менструальный цикл
После первых месячных в Вашем организме устанавливается цикл овуляций и менструаций, который длится около 28 дней. Но как это все происходит?
Менструальный цикл — это естественная часть жизни любой женщины. Для того чтобы понять, как он происходит и сколько длятся месячные, нужно изучить женскую анатомию.
Девственная плева
Мягкий, эластичный слой кожи с отверстием, окружающий вход во влагалище с наружной стороны. Девственная плева многих девочек разрушается задолго до того, как они теряют девственность.
Влагалище
Эластичная мышечная труба. Вначале влагалище узкое, а в глубину оно расширяется.
Влагалище соединяет матку с наружными половыми органами. Вход во влагалище находится между мочеиспускательным каналом и задним проходом.
Матка
Имеет уплотненные мышечные стенки и небольшую полость, стенки которой покрыты слизистой оболочкой.
Фаллопиевы трубы
По ним оплодотворенная яйцеклетка поступает в матку с помощью крошечных ворсинок.
Яичники
Внутри них созревают яйцеклетки.
Эндометрий
Оплодотворенная яйцеклетка располагается в данной железистой ткани. Если яйцеклетка не оплодотворяется, железистая ткань выходит из организма во время менструации.
Мышцы тазового дна
Сохраняют половые органы на своем месте.
Клитор
Расположен в передней части мочеиспускательного канала, между малыми половыми губами, представляет собой кластер нервных окончаний, которые вызывают сексуальное возбуждение.
Половые губы
Входное отверстие во влагалище окружено внешними (большими) и внутренними (малыми) половыми губами.
Строение женских половых органов
Наружные половые органы женщины включают большие (labia majora) и малые (labia minora) половые губы и клитор. Малые губы окаймляют отверстие мочеиспускательного канала (уретру) и преддверие влагалища.
Точкой их соединения является клитор, покрытый тонкой слизистой мембраной, так называемой мукозой. Клитор ввиду своей чувствительности играет значительную роль в сексуальном возбуждении. Внутри влагалище соединено с шейкой матки, представляющей собой ее нижнюю часть.
Дальше матка расширяется, и именно в нее поступает яйцеклетка, а эмбрион и утробный плод развиваются во время беременности.
Овуляция
Когда в Вашем организме вырабатывается достаточно половых гормонов, приблизительно каждые 4 недели в одном из Ваших яичников созревает одна яйцеклетка. Созревшая яйцеклетка покидает яичник и двигается к фаллопиевым трубам. Этот процесс называется «овуляцией». В этот период у Вас могут появляться более обильные и прозрачные выделения.
Место расположения яйцеклетки
Одновременно с этим эндометрий (слизистая оболочка матки) утолщается, чтобы создать максимально комфортное место для последующего размещения яйцеклетки, укрепленное кровеносными сосудами и снабжаемое питательными веществами.
Менструация
В случае, если яйцеклетка не оплодотворяется, то она выходит из организма вместе с менструальными выделениями. Место, подготовленное для развития оплодотворенной яйцеклетки тоже становится ненужным. Приблизительно спустя 2 недели после овуляции верхние слои эндометрия отторгаются и выводятся из организма в виде менструации. С началом менструальных выделений новая яйцеклетка начинает созревать и начинается новый цикл.
Менструальный цикл и его фазы
Продолжительность менструального цикла составляет около 28 дней. Однако признано, что нормальный цикл может длиться от 21 до 35 дней. Все происходящие в организме женщины процессы условно разделяют на несколько фаз.
Менструальная фаза. Это время кровотечения из полости матки. В этот период длительностью от 3 до 6 дней происходит отторжение организмом слоя слизистой оболочки – эндометрия, к которому в случае наступления беременности должна была прикрепиться оплодотворенная яйцеклетка.
Фолликулярная фаза. Она начинается одновременно с менструальной и продолжается в среднем 14 суток. В этой фазе в яичниках происходит образование нового фолликула – особого компонента, в котором созревает новая яйцеклетка. Кроме того, начинается процесс обновления эндометрия в матке.
Овуляторная фаза. Она длится около 3 дней, за это время под воздействием гормонов созревший фолликул разрывается и из него выходит зрелая и готовая к оплодотворению яйцеклетка. Данный процесс называется овуляция. Во время овуляции некоторые женщины могут испытывать болевые ощущения внизу живота, с той стороны, где произошел выход яйцеклетки.
Лютеиновая фаза. Она продолжается 11–16 суток. В это время активно вырабатываются гормоны эстроген и прогестерон, которые подготавливают весь организм к беременности.
В лютеиновой фазе часто встречается такое явление, как предменструальный синдром (ПМС).
Это комплекс симптомов, связанных с естественным изменением гормонального фона: в норме перед днями месячных женщина может испытывать боли внизу живота, усиление аппетита, изменение настроения, набухание молочных желез и др.
Дни менструации
Рассмотрим подробнее, какие изменения в женском организме происходят в период менструации.
День 1. В начале менструального цикла начинается с отторжения «старого» эндометрия – особого слоя слизистой оболочки матки – и самого кровотечения. Этот необходимый для женского организма процесс часто становится одним из самых дискомфортных периодов повседневной жизни. Неприятные ощущения при месячных являются нормой и бывают вызваны сокращениями матки.
День 2. На вторые сутки месячного цикла болезненность и тяжесть в животе могут сохраняться. Тем временем в организме начинается образование новой яйцеклетки. Во время месячных из-за гормональных изменений может меняться работа сальных желез, поэтому важно уделить особое внимание личной гигиене.
День 3. После отторжения «старого» эндометрия на стенках матки образуется раневая поверхность. На этом этапе менструального цикла особенно велик риск попадания инфекции, поэтому гинекологи рекомендуют воздержаться от половой жизни, пока длятся месячные.
День 4. К 4-м суткам менструального цикла самочувствие женщины улучшается, однако при месячных все еще стоит ограничить физические нагрузки и постараться не переутомляться. При соблюдении этих рекомендаций уменьшается объем кровопотери за время менструации.
День 5. Как правило, месячные длятся 5 дней, однако могут быть индивидуальные расхождения. За это время в матке завершается процесс заживления. В обновленном организме ускоряется обмен веществ, и женщина чувствует себя значительно лучше и бодрее по сравнению с началом менструального периода.
Интенсивность кровотечений
Кровотечение, которое мы называем «выделениями» или «месячными», не всегда одинаково по интенсивности. Различные жизненные обстоятельства – рождение ребенка, диета, стресс, различные методы контрацепции – могут оказывать влияние на то, сколько длятся месячные, и на интенсивность выделений в этот период. Он разный у разных женщин, а также иногда отличается у одной и той же женщины в разные менструальные циклы – все это не является отклонением от нормы.
Поэтому тампоны доступны во многих форматах и с различной степенью впитываемости. Выбрав правильный продукт, Вы будете защищены и сможете чувствовать себя комфортно в любой день месяца – так, чтобы ничто не мешало наслаждаться жизнью без компромиссов, даже во время менструации. Используйте наш селектор тампонов, чтобы узнать, какой тампон подходит именно Вам.
Проконсультируйтесь со своим терапевтом или гинекологом, если у Вас возникнут вопросы о месячных или проблемы с менструальным циклом.
Правила поведения и гигиена в период менструации
Облегчить боль при менструации поможет расслабление. Действия, которые способствуют циркуляции крови, помогут уменьшить спазмы. Погуляйте, покатайтесь на велосипеде, положите грелку на живот или примите теплую ванну.
Важно перед месячными заниматься теми делами, которые приносят Вам удовольствие: общайтесь с друзьями, купите себе любимое лакомство, больше спите, словом, делайте то, что поможет нейтрализовать действие негативных симптомов ПМС (предменструального синдрома).
Справиться со вздутием живота и уменьшать задержку жидкости в организме перед месячными поможет вода. В это трудно поверить, но ее употребление действительно может уменьшить симптомы ПМС. Ешьте овощи и фрукты с высоким содержанием воды, пейте теплый травяной чай, соки. Добавьте в свой рацион продукты с высоким содержанием магния и витамина E (курагу, бананы, авокадо и др.). Рекомендуется уменьшить употребление черного и зеленого чая, кофе, соли и сахара.
Во время менструации необходимо соблюдать правила личной гигиены: использовать прокладки или тампоны для впитывания выделений, ежедневно принимать душ, подмываться 2–3 раза в день. Специалисты рекомендуют прекращать половую жизнь во время менструации.
Источник: https://ru.jnjconsumer.com.ua/ob/vy-i-vash-menstrualnyy-cikl/menstrualnyy-cikl-period-menstruacii-skolko-dlyatsya-mesyachnye-norma-dney