Бесплодие женское — Евромед Инвитро
У женщин различают бесплодие первичное и бесплодие вторичное. Если у женщины никогда не было беременности — это первичное бесплодие. Если у нее была хотя бы одна беременность, то независимо от того, чем она закончилась (родами, абортом, выкидышем, внематочной беременностью), последующее бесплодие считается вторичным. Особую проблему представляют случаи так называемого необъяснимого бесплодия. Чаще всего причина его просто не может быть выявлена современными методами диагностики.
Каковы основные причины бесплодия у женщин? Почему не наступает беременность?
Как и у мужчин, причиной женского бесплодия могут стать воспалительные и инфекционные заболевания органов репродуктивной системы. Мазки из шейки матки, влагалища и мочеиспускательного канала показывают наличие и интенсивность воспалительного процесса. При необходимости может быть проведено дополнительное обследование на наличие инфекций и назначено лечение.
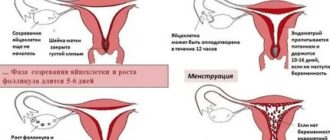
Другой причиной не наступления беременности могут являться гормональные нарушения: отсутствие овуляции или недостаточно высокий уровень прогестерона во вторую фазу менструального цикла.
Что такое эндокринное бесплодие?
Бесплодие может быть вызвано и нарушением функции других желез эндокринной системы. Эндокринное бесплодие, как правило, сопровождается характерными внешними признаками. Например, при нарушении функции надпочечников и яичников может наблюдаться оволосение по мужскому типу. При снижении функции щитовидный железы характерны увеличение массы тела, вялость, сухость кожи и ломкость ногтей. При сахарном диабете отмечается жажда, усиление аппетита, уменьшение веса, слабость.
При эндокринном бесплодии, как правило, нарушается менструальный цикл: интервал между менструациями удлиняется, месячные могут задерживаться на 14-30 дней и более, а иногда и вовсе отсутствовать.
Иммунная система играет очень важную защитную роль в сохранении здоровья человека в течение всей жизни, защищая его от воздействия инфекций, бактерий и вирусов. Иммунитет борется с ними, не позволяя нанести вред организму. Однако сбой в работе этой системы может также приводить к бесплодию. В этом случае сперматозоиды партнера или образовавшийся эмбрион воспринимаются как чужеродные и атакуются клетками иммунной системы, что нарушает процессы оплодотворения и вынашивания беременности.
Что такое иммунологическое бесплодие?
К иммунологическому бесплодию относят образование антиспермальных антител как у мужчин, так и у женщин. У мужчин антитела к сперматозоидам образуются в семенной плазме, что приводит к их агглютинации — то есть «склеиванию» между собой, что препятствует их поступательному движению. У женщин антиспермальные антитела препятствуют проникновению сперматозоидов через канал шейки матки.
Еще одним вариантом бесплодия является нарушение проходимости маточных труб, что делает беременность невозможной, так как яйцеклетка не может встретиться со сперматозоидом и попасть в полость матки. В этом случае говорят о трубном бесплодии.
Препятствие может быть как в самой трубе, так и между яичником и трубой в виде спайки. В таком случае говорят о перитонеальном бесплодии.
Часто спаечный процесс охватывает и маточную трубу, нарушая ее проходимость, и яичник, что вызывает трубно-перитониальное бесплодие.
Продвижению яйцеклетки по маточной трубе способствует множество ресничек, выстилающих ее изнутри. В результате воспаления реснички могут становиться неподвижными. В этом случае труба, даже будучи анатомически проходимой, функционально неполноценна, что также является причиной трубного бесплодия.
Анатомические дефекты матки, врожденные или приобретенные, могут быть причиной маточной формы бесплодия. К врожденным дефектам относятся пороки развития (отсутствие или недоразвитие матки, ее удвоение, седловидная матка, наличие перегородки в полости матки).
Приобретенные дефекты чаще всего являются результатом внутриматочных вмешательств (рубцовая деформация матки, внутриматочные сращения и т. д.).
Иногда так называемый «загиб» матки также рассматривают как возможную причину бесплодия, однако достоверных данных, подтверждающих этот факт, нет.
В настоящее время одной из ведущих причин бесплодия считается эндометриоз — разрастание клеток эндометрия (слизистой оболочки матки) за пределами полости матки. Эти клетки могут приживаться в местах, им вовсе несвойственным — на брюшине, наружной поверхности яичников и маточных трубах.
В дальнейшем эти очаги ведут себя так, словно находятся в матке: изменяются по дням цикла, кровоточат во время менструации. Разрастание эндометрия в нетипичных местах и наличие крови в малом тазу нарушает процесс оплодотворения, препятствуя зачатию.
Это заболевание можно заподозрить по следующим симптомам: боли внизу живота, отдающие в поясницу и крестец, усиливающиеся во время месячных и при половой жизни, мажущие коричневатые выделения из половых путей до и после менструации.
При смешанной форме бесплодия у женщины наблюдается сочетание нескольких факторов, ведущих к бесплодию: непроходимость маточных труб (трубный фактор бесплодия), гормональные нарушения, эндометриоз.
Читать дальше Все о лечении бесплодия
Источник: https://euromed-invitro.ru/glossary/besplodie-zhenskoe/
Эндокринное бесплодие
Эндокринное бесплодие — это состояние, которое развивается вследствие нарушения механизма гормональной регуляции менструального цикла. Наиболее серьезным последствием таких нарушений является либо нерегулярность овуляции в цикле, либо полное ее отсутствие – ановуляция.
Причины отсутствия овуляции в менструальном цикле
- различные эндокринные заболевания желез внутренней секреции различной локализации: и щитовидной железы, и надпочечников, и головного мозга. В частности, при нарушении функции отделов головного мозга, отвечающих за менструальную функцию на уровне гипоталамуса и гипофиза, возникают изменения, связанные с выработкой гормонов, чаще всего в виде гиперпролактинемии.
- синдром поликистозных яичников вследствие чрезмерной выработки мужских половых гормонов.
- гиперандрогения – повышение содержания мужских половых гормонов в организме женщины
- нарушения функции щитовидной железы
- истощение яичников (ранняя менопауза)
- нечувствительность яичников к гормонам, стимулирующим созревание яйцеклетки (синдром резистентных яичников)
Диагностика эндокринного бесплодия
Перед тем как проводить те или иные диагностические мероприятия, врач собирает анамнез, уточняя у пациентки особенности ее менструального цикла (регулярность, болезненность, объем, длительность), нарушения менструальной функции у близких родственниц, наличие или отсутствие беременности, оперативные вмешательства в области органов малого таза, различные гинекологические манипуляции, способы контрацепции.
Специалист проводит осмотр пациентки, принимая во внимание такие ее особенности, как рост, вес, особенности развития вторичных половых признаков.
После этого производится гинекологический осмотр, необходимый для оценки состояния влагалища, шейки матки, яичников, матки.
Необходимо уточнить, сохранена ли функция яичников, присутствует ли овуляция, или у пациентки отмечается ановуляторный цикл. Для того чтобы выяснить, происходит ли созревание и выход зрелой яйцеклетки из яичника, ведется график измерения базальной температуры.
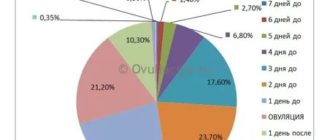
Помимо этого, важное значение имеют результаты фолликулометрии — ультразвукового мониторинга фолликулогенеза и самого процесса овуляции (отслеживания процесса образования, роста и созревания фолликулов, а также выхода зрелого ооцита).
Также проводится исследование мочи на определение овуляции, где измеряется уровень ЛГ (лютеинизирующего гормона).
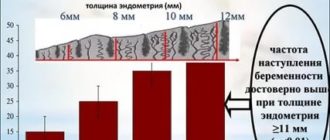
Состояние функционального слоя слизистой матки (эндометрия) также служит показателем сохранения или нарушения функции яичников. В связи с этим врач может рекомендовать проведение биопсии эндометрия.
Для того чтобы правильно выявить причины эндокринного бесплодия, необходимо на протяжении нескольких циклов последовательно проводить исследования уровня гормонов – причем не только половых. Диагностическую ценность имеют результаты анализа уровня гормонов щитовидной железы (ТТГ, Т3,Т4), ФСГ, ЛГ, ДЭА-С, эстрадиола, пролактина, прогестерона, тестостерона.
Анализы на разные гормоны проводятся в различные дни менструального цикла. Могут проводиться гормональные пробы, когда измерение гормонального фона женщины производится после приема определенных гормональных препаратов.
Кроме того, по необходимости врач может назначить рентген черепа, лапароскопическое исследование, ультразвуковое исследование щитовидной железы, надпочечников, органов малого таза.
Начиная обследование по поводу бесплодия, важно понимать, что может потребоваться значительное время для сбора анализов и проведения дополнительных исследований прежде, истинная причина бесплодия будет установлена. Важно проводить обследование по четкому плану, учитывая все индивидуальные особенности.
Лечение эндокринного бесплодия у женщин
Лечение эндокринного бесплодия у женщин направлено на нормализацию функции желез внутренней секреции. После того как коррекция произведена, необходимо стимулировать процесс фолликулогенеза и овуляции.
Если на протяжении длительного времени курс гормональной коррекции не дал положительного результата, могут быть рекомендованы методы оперативной гинекологии либо вспомогательной репродукции. Применение метода ЭКО при лечении эндокринного бесплодия дает хорошие результаты.
Запишитесь на первую бесплатную консультацию в центр «Нова Клиник» уже сейчас.
Хотите записаться на прием?
Источник: https://nova-clinic.ru/endokrinnoye-besplodiye/
Лечение эндокринного бесплодия в СПб
Бесплодие – одна из самых актуальных медико-социальным проблем. Проблемы с естественным зачатием могут быть вызваны различными факторами. И примерно в 40% случаях отсутствие желанной беременности обусловлено имеющимся у женщины стойким гормональным дисбалансом. В этом случае речь идет об эндокринном бесплодии.
Почему гормональные нарушения приводят к бесплодию
Функционирование зрелой женской репродуктивной системы регулируется несколькими гормонами. И большинство эндокринных расстройств приводит к нарушению процесса созревания и овуляции яйцеклетки, что и становится основной причиной бесплодия. А сопутствующие изменения эпителия маточных труб и эндометрия снижают вероятность успешной имплантации плодного яйца, если оплодотворение все же происходит.
Основные гормоны, которые оказывают влияние на развитие и работу женской половой системы:
- Фолликулостимулирующий гормон (ФСГ или фоллитропин). Относится к классу гонадотропных гормонов гипофизарного происхождения, которые влияют лишь на активность гонад (половых желез, то есть женских яичников). Под его действием происходит рост фолликулов с созревающими в них яйцеклетками, усиливается синтез эстрогена и активируется преобразование в него тестостерона.
- Лютеинизирующий гормон (ЛГ) – тоже гонадотропный гипофизарный гормон. Обеспечивает за своевременную овуляцию созревшей яйцелетки, поддержание активности образующегося после этого желтого тела, стимулирует выработку прогестерона.
- Пролактин. Вырабатывается в гипофизе и влияет в основном на железистую ткань молочных желез. Но он способен также продлевать 2 фазу цикла, что является нормальным для периода грудного вскармливания. В значительной части случаев эндокринного бесплодия выявляется выраженная пролактинемия.
- Эстрогены. Фактически это 3 вещества сходной структуры, хотя и разной степени биологической активности. Но их обычно объединяют под общим названием. К эстрогенам относят эстрадиол, эстрон и эстриол. Основная часть этого гормона синтезируется в корковом слое яичников (в стенках фолликула и затем в желтом теле), причем в первой половине овариально-менструального цикла его концентрация существенно выше. Эстрогены считаются основным женским половым гормоном. Ведь именно он отвечает за пролиферацию эндометрия для подготовки к имплантации плодного яйца, поддерживает функциональную активность всех половых органов. А при его резком снижении речь идет не просто об эндокринном бесплодии, а уже о формировании менопаузы.
- Прогестерон. Секретируется желтым телом в послеовуляторный период, содействует имплантации и поддерживает состояние наступившей беременности. Если зачатия не произошло, резкое падение уровня прогестерона обеспечивает наступление менструации с началом нового цикла.
На работу репродуктивной системы у женщин влияет также хорионический гонадотропин. Это гормон, основной точкой приложения которого являются яичники. Но он вырабатывается лишь момента наступления беременности, так что для женщин с эндокринным бесплодием определение его уровня не является информативным.
Выработка и активность всех гормонов – отнюдь не изолированные процессы. В эндокринной регуляции репродуктивной функции большое значение имеет обратная связь. И изменение уровня хотя бы одного гормона сопровождается комплексными сдвигами в синтезе остальных биологически активных веществ.
А это отражается на процессе созревания и овуляции яйцеклеток, нарушает функционирование эндометрия, маточных труб и эпителия шейки матки.
Поэтому в большинстве случаев эндокринному бесплодию у женщин сопутствуют ановуляторные циклы со склонностью к нарушению сроков, продолжительности и обильности менструаций.
Чем может быть вызвано эндокринное бесплодие
Однозначную причину развития у женщины эндокринного бесплодия удается выявить далеко не всегда.
Ведь прямую временную связь между действием какого-то фактора и появившимися гормональными проблемами отследить достаточно сложно, да и срок их формирования определить подчас затруднительно.
Конечно, встречаются случаи, когда причина нарушений точно известна, при этом она скорее всего имеет ятрогенную (связанную с врачебным воздействием) природу. Чаще всего у женщины в анамнезе имеется несколько потенциально вредоносных факторов, и речь идет об их совокупном влиянии.
Причиной дизгормональных нарушений и обусловленного этим эндокринного бесплодия могут быть любые состояния и заболевания, сопровождающиеся отрицательным влиянием на работу гиполатамо-гипофизарной системы и яичников. Причем такое воздействие может быть не только прямым, но и опосредованным.
К основным факторам риска по формированию эндокринного бесплодия относят:
- Наличие отягощенного гинекологического анамнеза с признаками возможных дизгормональных нарушений. Это может быть позднее менархе, долгое установление менструального цикла, периоды нарушений менструации.
- Длительная и нерациональная гормональная контрацепция.
- Наличие в анамнезе медицинских абортов, особенно если была прервана первая беременность.
- Диагностированные опухоли репродуктивных органов – кисты яичников, миома матки.
- Перенесенные или хронические аднекситы.
- Возраст женщины свыше 35 лет, что объясняется началом естественного угасания активности яичников и постепенным истощением их овариального резерва.
- Ожирение, сахарный диабет, патология щитовидной железы, гормонально активная аденома гипофиза.
- Наличие хронических интоксикаций, что способно негативно сказаться на состоянии яичников. Причем они могут быть связаны не только с профессиональными вредностями, но и с курением, алкоголизацией, проживанием в экологически неблагоприятных зонах.
- Хронические стрессы, психоэмоциональное истощение, неврозоподобные состояния. Все это сопровождается нарушением выработки пролактина и гонадотропных гормонов, что и приводит к эндокринному бесплодию. Кроме того, для коррекции таких расстройств нередко назначают препараты психотропного действия, которые тоже влияют на гипоталамо-гипофизарную систему.
Потенциально вредоносных факторов достаточно много, поэтому к группе риска по развитию эндокринного бесплодия относятся многие женщины. Причем с проблемой гормональных расстройств могут столкнуться и пациентки, уже благополучно родившие собственных детей.
Каким бывает эндокринное бесплодие
К основным формам женского эндокринного бесплодия относят:
- Гипоталамо-гипофизарная дисфункция, когда гормональные нарушения возникают в центральном звене регуляции работы репродуктивной системы. И самым частым вариантом такой патологии является гиперпролактинемия.
- СПКЯ – синдром поликистозных яичников. В патогенезе этого состояния отмечается повышение выработки андрогенов, что сопровождается ановуляцией и формированием множеством мелких овариальных кист.
- Синдром гиперандрогении. При этом может отмечаться повышение секреции андрогенов (мужских половых гормонов), увеличение их функциональной активности (особенно в условиях эстрогенового дефицита), повышенная чувствительность рецепторов к этим гормонам.
- Синдром резистентных яичников, когда имеется снижение чувствительности яичниковой ткани к стимулирующему действию гонадотропных и других гормонов.
- Ранняя менопауза в результате истощения яичников.
- Недостаточность лютеиновой фазы овариально-менстрального цикла, что обусловлено дефицитом выработки прогестерона. Это может приводить как к эндокринному бесплодию, так и к прерыванию наступающих беременностей на самых ранних сроках после имплантации. При этом пациентки могут не подозревать о свершившемся зачатии, а самопроизвольный аборт принимают за наступление задержавшейся менструации.
- Лютеинизация неовулировавшего фолликула. При этом яйцеклетка созревает, но не овулирует. А на месте неразорвавшегося фолликула с погибшим ооцитом формируется ложное желтое тело.
- Расстройства на фоне заболеваний щитовидной железы.
Определение характера гормональных нарушений – основа диагностики эндокринного бесплодия.
Как подтвердить эндокринное бесплодие
Диагностика эндокринного бесплодия включает тщательный сбор анамнеза, оценку соматического и гинекологического статуса пациентки. Но к ключевым моментам обследования относят определение гормонального профиля и оценка овуляции.
В диагностический комплекс при подозрении на эндокринное бесплодие входят:
- Определение базальной гормональной секреции на 2-3 день после начала менструации, в раннюю фолликулиновую фазу. Оценивают уровень пролактина, эстрогена (эстрадиола), гонадотропинов, тестостерона, гормонов щитовидной железы и тиреотропного гормона, антител к тиреоглобулину и тиреоидной пероксидазе.
- УЗ-мониторинг фолликулогенеза и подтверждение овуляции.
- Определение функциональной активности желтого тела, для чего оценивают уровень эстрадиола и прогестерона на 6–8 день после произошедшей подтвержденной овуляции.
- Тесты функциональной диагностики: мочевой тест для определения предполагаемого времени овуляции по уровню ЛГ, построение графика базальной температуры.
- УЗИ органов малого таза для оценки состояния яичников, толщины эндометрия в различные фазы цикла, выявления других факторов бесплодия.
Возможно дополнительное назначение и других исследований. Используются биопсия эндометрия, рентгеноскопия черепа с прицельной оценкой гипофизарной области, УЗИ щитовидной железы и молочных желез. Объем обследования врач определяет индивидуально.
Как лечить эндокринное бесплодие
Лечение эндокринного бесплодия – непростая задача, решить которую возможно лишь при грамотном комплексном подходе. Необходимо нормализовать работу всех органов внутренней секреции, даже если их гормоны не оказывают непосредственного влияния на яичники.
Поэтому нередко приходится назначать препараты для коррекции функции щитовидной железы, надпочечников, поджелудочной железы. Женщине может также потребоваться нормализация веса, стабилизация психоэмоционального состояния, помощь в отказе от вредных привычек.
На следующем этапе лечения назначаются препараты для стимуляции созревания фолликулов и провоцирования овуляции. К ним относят:
- Кломифен цитрат (основной препарат с этим действующим веществом – Клостилбегит). Механизм его действия основан на стимуляции выработки ФСГ.
- Гонадотропины. К ним относят человеческий менопауальный гонадотропин (ЧМГ), препараты на основе хорионического гонадотропина человека (ХГЧ), рекомбинантный ФСГ (р-ФСГ).
Схема стимуляции овуляции для лечения эндокринного бесплодия подбирается индивидуально, с учетом многих факторов. Дополнительно могут быть назначены препараты для коррекции гиперандрогении, гиперпролактинемии и других нарушений. Если же проводимая терапия не дает ожидаемого эффекта и не приводит к наступлению беременности в течение 6 месяцев, решается вопрос о целесообразности использования ЭКО.
Эндокринное бесплодие требует тщательного подбора препаратов, их дозировки и схемы применения. Ведь чрезмерная стимуляция яичников чревата не только многоплодной беременностью, но и развитием серьезных побочных явлений. Не стоит забывать и о целесообразности динамической оценки результатов проводимого лечения, своевременного использования дополнительных методик и вспомогательных репродуктивных технологий.
Клиника репродуктивной медицины ICLINIC – специализированный центр, ориентированный на максимально результативное решение проблемы супружеского бесплодия. Наличие собственной лаборатории и современного диагностического оборудования позволяет проводить полноценное обследование пациентов.
Для лечения бесплодия высококвалифицированные опытные врачи ICLINIC используют только проверенные и действительно результативные терапевтические схемы. При необходимости медикаментозная терапия дополняется ЭКО и другими ВРТ.
Поэтому даже при тяжелых комбинированных формах бесплодия пациенты ICLINIC имеют шанс стать родителями.
Источник: https://iclinic-eco.ru/entsiklopediya/endokrinnoe-besplodie-prichiny-i-lechenie/
Нажмите «Читать дальше», чтобы узнать, как безопасно лечат эндокринное бесплодие без препаратов и искусственного оплодотворения
Существует два подхода к лечению эндокринного бесплодия. Самый распространенный — гормональная терапия в комплексе с искусственным оплодотворением.
Второй подход, доступный в современной медицине, — восстановление эндокринной системы. Как не навредить своему будущему ребенку при лечении бесплодия? Какой способ зачатия выбрать?
- Гормональная терапия в комплексе с искусственным оплодотворением. Необходимо принимать синтетические лекарства, гормональные препараты, которые блокируют и замещают недостающие собственные гормоны синтетическими. Затем, как правило, требуется искусственное оплодотворение. Основная проблема такого лечения в том, что причины бесплодия — иммунные и эндокринные нарушения — не устраняются. При этом, из-за приема синтетических гормонов, возникает множество побочных эффектов, способных навредить будущей маме и её малышу.
- Восстановление эндокринной системы. При этом устраняются сбой в работе иммунной системы и эндокринные нарушения. Собственные гормоны начинают вырабатываться в необходимом организму количестве и в нужное время. Восстанавливается детородная функция. Применение лекарственных препаратов и искусственного оплодотворения не требуется. Оплодотворение происходит в результате естественного сексуального контакта. Беременность протекает без осложнений и заканчивается здоровыми родами. После родов организм молодой мамы быстро восстанавливается. Лечение проводят методом компьютерной рефлексотерапии.
В клинике применяется только восстановительный подход к лечению эндокринного бесплодия. Наши пациенты становятся родителями естественным путем и без последствий для здоровья своего ребенка.
Восстановление эндокринной системы компьютерно-рефлекторной терапией
Лечение основано на динамическом восстановлении нейро-иммуно-эндокринной регуляции репродуктивной системы женщины и последующем восстановлении структуры и функции органов, участвующих в ее репродуктивной функции.
Дело в том, что согласованная работа внутренних органов нашего организма регулируется слаженным взаимодействием 3-х основных управляющих систем: нервной, иммунной и эндокринной. Именно от их синхронной и слаженной работы зависит физическое состояние и здоровье человека. Любое заболевание прогрессирует и организм не может с ним самостоятельно справиться именно из-за сбоя в синхронной работе этих систем.
Пере трех основных регуляторных систем организма к состоянию активной борьбы с вредным внешним воздействием окружающей среды и внутренними заболеваниями, является основной задачей терапии, ориентированной на воздействие на организм через вегетативную нервную систему.
Методов воздействия на нервную систему существует множество, но, на сегодняшний день, только компьютерная рефлекторная терапия воздействует через нервную систему так, что в 93% случаев у пациентов полностью восстанавливается нейро-иммуно-эндокринная регуляция организма и, как следствие, отступают и полностью исчезают множество эндокринных и неврологических заболеваний, которые ранее не поддавались медикаментозному «лечению».
Эффективность терапии заключается еще и в том, что врач воздействует на организм пациента не «вслепую», а, благодаря специальным датчикам и компьютерной системе, видит, в каких точках нервной системы и сколько требуется воздействовать медицинским прибором.
Нажмите «Читать далее», чтобы ознакомиться с примерами выздоровления
Ознакомиться с результатами и отзывами наших пациентов Вы сможете на сайте, но рекомендуем самостоятельно пообщаться с ними
Источник: https://k-reflex.ru/endokrinnoe-besplodie.html
Бесплодие эндокринное
Эндокринное бесплодие (ЭБ) занимает почти 40% в структуре бесплодного брака.
Несмотря на большое разнообразие клинических и лабораторных проявлений его, существует единый признак для всех форм — ановуляция.
Ановуляция возникает при нарушении связей в системе «гипоталамус-гипофиз-яичники».
В ЦЭЛТ вы можете получить консультацию специалиста-гинеколога.
- Стоимость первичной консультации — 2 700
- Стоимость консультации с УЗИ — 4 200
Записаться на прием
Симптомы эндокринного бесплодия
О наличии патологии свидетельствует 2 признака – нарушения менструального цикла и невозможность забеременеть. Задержки не всегда одинаковые по времени и в будущем цикл может полностью остановиться. Между менструациями часто появляются болевые спазмы с образованием мажущих кровянистых выделений. В редких случаях менструации прекращаются, а вместо них происходит маточное кровотечение. Дополнительно появляются следующие симптомы:
- Значительное увеличение количества пролактина и появление выделений из сосков, а также увеличение в размерах молочных желез.
- Острая боль внизу живота и в поясничном отделе.
- Во время ПМС появляются сильнейшие боли, и увеличивается температура тела.
- Нарушается метаболизм андрогенов, что приводит к появлению акне и облысению.
- Резко меняется вес тела (увеличивается или снижается).
Причины эндокринного бесплодия
Дисфункция гипофиза или гипоталамуса – образуется после повреждений грудной клетки или головного мозга и приводит к значительному увеличению пролактина. Это снижает количество ФСГ и ЛГ, что ухудшает работу яичников.
Нарушение метаболизма андрогенов – усиленная выработка тестостерона проводится в надпочечниках или яичниках. Нередко патология появляется на фоне поликистозных яичников. Дисбаланс мужских гормонов приводит к бесплодию.
Низкий уровень эстрогенов – падение эстрадиола, прогестерона и пролактина приводит к нарушениям при креплении плодного яйца к матке и ухудшает работу маточных труб.
Низкий или высокий вес – для нормального функционирования гормональной системы нужно поддерживать оптимальное количество жировой ткани и не допускать ожирения или дистрофии. Это приводит к нарушению функции яичников и снижению уровня гормонов, что становится причиной бесплодия.
Синдром резистентных яичников – это ухудшение связи между яичниками и гипофизом, что снижает чувствительность к ФСГ и ЛГ. Часто патология появляется после повреждения яичников из-за стресса, медикаментов, травм, недостаточного питания.
Истощение яичников – менопауза у женщин в возрасте 35-40 лет приводит к полному бесплодию из-за снижения выработки гормонов.
Формы эндокринного бесплодия
Выделяют несколько форм при ановуляторном бесплодии у женщин в зависимости от причины и клинических проявлений:
- недостаточность яичников;
- гипоталамо-гипофизарная недостаточность;
- гиперпролактинемия;
- синдром поликистозных яичников (СПКЯ) центрального генеза;
- СПКЯ надпочечникового генеза;
- СПКЯ яичникового генеза;
- гипотиреоз.
Диагностика эндокринного бесплодия
Правильная диагностика ЭБ возможна только после определения концентрации гормонов в плазме крови.
На 5-7-й день менструального цикла (естественного или стимулированного) или на фоне аменореи изучают концентрации в крови гормонов — лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ), пролактина, тиреотропного (ТТГ), эстрадиола, прогестерона, тестостерона свободного, дигидротестостерона, 17-оксипрогестерона, дигидроэпиандростендиона, андростендиона, кортизола, свободного тироксина. Однократное исследование гормонов позволяет выявить лишь синдром резистентных яичников (синдром преждевременного истощения яичников). Для уточнения форм ЭБ проводят диагностические пробы (прогестероновую, дексаметазоновую, с гонадолиберином и др).
Лечение эндокринного бесплодия
Принципом лечения эндокринного женского бесплодия является обеспечение овуляции. Соответственно выявленной форме проводится лечение препаратами, снижающими уровень пролактина, андрогенов; компенсирующими инсулинорезистентность и гипотиреоз. Вслед за чем переходят к стимуляции овуляции и суперовуляции.
Схемы стимуляции принципиально одинаковые и при ВРТ (вспомогательных репродуктивных технологиях). Индукция овуляция проводится под тщательным ультразвуковым и гормональным мониторингом фолликулогенеза.
При правильном определении причин ановуляторных нарушений и выборе соответствующего лечения с использованием современных индукторов овуляции можно добиться высокой эффективности реабилитации репродуктивной функции у женщин, страдающих эндокринным бесплодием.
Прогноз эндокринного бесплодия
Чтобы сделать точный прогноз и установить диагноз, требуется комплексная консультация эндокринолога и гинеколога. Более чем в 70% случаев можно избавиться от заболевания без хирургического вмешательства.
При восстановлении овуляции и отсутствии тяжелых травм беременность наступает уже в течение 7-8 циклов употребления гормональных препаратов. Если беременность наступила, то проводится госпитализация для тщательного контроля (часто происходят нарушения координации и слабость родовой деятельности).
При нарушениях в работе гипофиза и гипоталамуса и значительного снижения ЛГ и ФСГ достичь результатов исключительно при помощи гормональной терапии намного сложнее.
Профилактика
Приступить к профилактике эндокринного бесплодия нужно с ранних лет. В детском возрасте привести к развитию патологии могут следующие заболевания:
- Токсоплазма.
- Инфекции.
- Хронический тонзиллит.
- Грипп.
- Ревматизм.
Часто болезнь развивается на фоне дисбаланса в гормональной системе, который вызван сильнейшими стрессами и эмоциональными переживаниями. Поэтому физическому и эмоциональному воспитанию нужно уделять важное внимание.
В подростковом и взрослом возрасте бесплодие появляется по следующим причинам:
- Изнасилования и сексуальные травмы.
- Осложнения во время родов.
- Аборт.
- Воспалительные процессы в половой системе.
- Интоксикации.
Ведение здорового образа жизни, исключение физических и психологических травм, а также регулярное посещение гинеколога и эндокринолога позволят предупредить развитие патологии на раннем этапе и провести консервативное лечение.
Многопрофильная клиника ЦЭЛТ в Москве располагает широким спектром лабораторной и инструментальной диагностики эндокринного и других видов бесплодия, квалифицированные врачи-гинекологи всегда готовы прийти на помощь в лечении.
Наши услуги
Источник: https://www.celt.ru/napravlenija/gynec/zabolevanija/besplodie-endokrinnoe/
Перинатальный центр — Что такое бесплодие
Что такое бесплодие?
Бесплодие — отсутствие беременности в течение одного года регулярной половой жизни без применения контрацепции. В основе бесплодия лежит невозможность слияния сперматозоида с яйцеклеткой.
Срок — 1 год — определен статистически: доказано, что у 30% здоровых супружеских пар беременность наступает в первые три месяца совместной жизни, еще у 60% — в течение последующих семи, у оставшихся 10% — через одиннадцать — двенадцать месяцев после начала половой жизни. Таким образом, год — достаточный срок для того, чтобы оценить способность пары к зачатию и при отсутствии беременности говорить о бесплодии.
По статистике в России бесплодие встречается у 15-17% супружеских пар.
Если причиной бесплодия являются те или иные нарушения в организме женщины, говорят о женском бесплодии (50% от всех случаев). Мужское бесплодие (50 % случаев) считается причиной бесплодного брака в том случае, если женщина здорова, а у мужчины наблюдается резкое снижение оплодотворяющей способности спермы. У половины пар с бесплодием выявляются отклонения у обоих супругов, в таком случае говорят о сочетанном бесплодии.
Бесплодие бывает разных видов. Принято различать первичное бесплодие у женщин, не имевших ни одной беременности и живущих регулярной половой жизнью без предохранения, и вторичное бесплодие – в тех случаях, когда зачатие в прошлом наступало, но после этого беременностей в течение года и более не было. У женщин выделяют следующие формы бесплодия —
- трубно-перитонеальное бесплодие — бесплодие, связанное с непроходимостью маточных труб и спайками в брюшной полости (до 50% случаев, наиболее распространенная форма). Основными причинами трубно-перитонеального бесплодия продолжают оставаться инфекции, передаваемые половым путем, аборты, полостные операции на органах малого таза и брюшной полости.
- эндокринное бесплодие — бесплодие, вызванное нарушением процесса созревания яйцеклеток в яичниках (до 35% случаев). Эта форма бесплодия обусловлена как заболеваниями самих яичников (например, поликистоз яичников), так и заболеваниями других эндокринных органов — гипофиза, щитовидной железы, надпочечников.
- Бесплодие, связанное с эндометриозом половых органов (до 40% случаев).
- Маточное бесплодие — бесплодие, обусловленное пороками развития матки, хроническими воспалительными процессами в полости матки, опухолями матки (15% случаев).
- Цервикальный фактор – встречается достаточно редко (в 2 – 5% случаев), проявляется нарушением качества слизи шейки матки, которое приводит к нарушению движения сперматозоидов в полость матки.
Среди причин бесплодия отдельно выделяют эндометриоз – заболевание, при котором в патологический процесс могут вовлекаться любые органы репродуктивного тракта женщины. Коррекция сложных эндокринно-иммунных нарушений предопределяет успех проводимого комплексного лечения бесплодия при данной форме патологии.
Более чем в 60-70% случаев женского бесплодия имеется сочетание двух и более форм.
У мужчин различают следующие формы бесплодия —
- Секреторное или эндокринное бесплодие – состояние, при котором количество и качество сперматозоидов в сперме снижено или большинство сперматозоидов имеют дефект строения. Эндокринное мужское бесплодие обусловлено варикоцеле, водянкой яичка, крипторхизмом, эпидемическим паротитом, вредными внешними факторами — радиацией, высокой температурой, инфекциями, стрессами, курением, алкоголем, недостаточным питанием.
- Экскреторное или обтурационное бесплодие – состояние, при котором продвижение сперматозоидов по семявыносящим путям с одной или обеих сторон становится невозможным вследствие заболеваний и пороков развития мочеиспускательного канала и придаточных половых желез, врожденной или приобретенной обструкции семявыносящих путей.
- Иммунное бесплодие. Эта форма бесплодия развивается, как правило, после травмы яичка. При этом организм начинает вырабатывать антитела к ткани яичек или сперматозоидам.
Для того чтобы выявить причины бесплодия, то есть диагностировать ту или иную форму бесплодия, нужно провести обследование мужчины и женщины.
Диагностика бесплодия
Обследование при бесплодии состоит из нескольких стандартизированных диагностических процедур и занимает один месяц (или один менструальный цикл женщины).
Мужчине необходимо исследование спермы — спермограмма, по показаниям — обследование на инфекции, передаваемые половым путем, анализ крови на мужские гормоны, антитела к собственным сперматозоидам, ультразвуковое обследование, исследование кариотипа (генетика).
Обследование женщины начинается с полного гинекологического осмотра, включающего ультразвуковое (УЗИ) обследование половых органов. УЗИ позволяет оценить размеры и структуру матки и яичников, выявить миому, кисты яичников, другую патологию органов малого таза. Нормальные маточные трубы при обычном УЗИ не визуализируются.
Исследование проходимости маточных труб проводится с помощью гистеросальпингографии — рентгенологического метода обследования с введением рентгеноконтрастного вещества в полость матки, позволяющего на снимках увидеть матку, маточные трубы. В последнее время распространение получило исследование проходимости маточных труб методом УЗИ — ультразвуковая гистеросонография. В полость матки вводится стерильный раствор и с помощью УЗИ выявляется его поступление в брюшную полость.
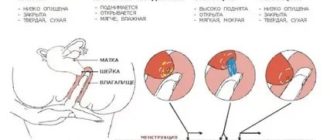
Для оценки созревания яйцеклетки и ее выхода из яичника — овуляции используется построение графика базальной температуры в течение 2 — 3 менструальных циклов. Для этого женщина измеряет температуру в прямой кишке 5-7 минут утром, не вставая с постели, желательно в одно и то же время.
Дополнительно врачом назначается УЗИ гениталий в определенные дни цикла для отслеживания процесса созревания фолликула и овуляции — ультразвуковой мониторинг. Новым методом контроля овуляции является тест Клиаплан. С помощью тест-полосок по моче в домашних условиях можно выявить наличие или отсутствие овуляции.
Для исследования функции яичников и других эндокринных органов (щитовидной железы, гипофиза, надпочечников) проводится исследование гормонов в крови.
Для более точного обследования полости матки врачом может быть назначена гистероскопия. При данном обследовании в полость матки вводится тонкий оптический инструмент — гистероскоп, снабженный минивидеокамерой, через которую содержимое полости матки проецируется на экран телемонитора. Эта процедура позволяет осмотреть всю полость матки, выявить заболевания, которые не всегда обнаруживаются при обычном осмотре и при УЗИ.
Для определения совместимости супругов назначается — посткоитальный тест или другие специальные исследования — проба Шуварского, проба Курцпрока — Миллера, определение антиспермальных антител.
При необходимости назначается генетическое обследование — определение кариотипов супругов.
Если после проведенного вышеперечисленного обследования причина бесплодия не ясна, то проводится лапароскопия — осмотр внутренних органов через прокол брюшной стенки оптической трубкой — лапароскопом, оснащенным осветителем и видеокамерой.
Врач видит четкое, цветное, увеличенное изображение органов малого таза на телеэкране и получает самую полную информацию об их состоянии. Процедура выполняется под наркозом и является минимально травматичной.
При выявлении причин бесплодия, они сразу устраняются — удаляются очаги эндометриоза, рассекаются спайки, восстанавливается проходимость маточных труб, удаляются кисты яичников, фиброматозные узлы на матке.
После лапароскопического вмешательства у пациентки отсутствуют боль и косметические дефекты.
Если после проведенного обследования супругов, в том числе лапароскопии, не удается выявить причины бесплодия, то такое состояние расценивается как необъяснимое бесплодие (оно встречается до 10% от всего бесплодия). Необъяснимое бесплодие можно лечить с помощью метода экстракорпорального оплодотворения, при котором готовые эмбрионы, не образующиеся при естественном зачатии, переносятся в полость матки.
Лечение бесплодия
Лечение бесплодия состоит из устранения тех причин — факторов, которые привели к возникновению бесплодия.
При трубном бесплодии необходимо восстановить проходимость маточных труб, в настоящее время это возможно с помощью лапароскопии, эффективность ее составляет 30-40%.
Если непроходимость маточных труб существует более 2-3 лет или уже была проведена лапароскопия с рассечением спаек, то более эффективным является искусственное оплодотворение (ЭКО).
При эндокринном бесплодии проводят коррекцию гормональных нарушений и стимуляцию работы яичников с целью созревания яйцеклетки.
В арсенале врача сегодня достаточное количество эффективных препаратов для стимуляции овуляции — клостильбегит, мочевые и рекомбинантные гонадотропины. Стимуляцию овуляции проводят под ультразвуковым мониторированием и контролем гормонов крови. Эффективность лечения эндокринного бесплодия достигает 70-80%.
При патологии матки — пороках ее развития показано проведение реконструктивно-пластической операции.
Частота наступления беременности после операции 15-20%. При выраженных пороках развития или отсутствии матки возможно получение собственного генетического ребенка, прибегнув к услуге суррогатной матери.
Бесплодие, связанное с эндометриозом, диагностируется и лечится с помощью лапароскопии, во время которой удаляются эндометриоидные очаги. Эффект лапароскопии необходимо закрепить медикаментозным лечением, которое может продлиться до 6 месяцев.
Эффективность лечения 30-40%.
Лечение мужского бесплодия заключается в стимуляции сперматогенеза при нарушенных показателях спермограммы или в восстановлении проходимости спермовыносящих путей. В настоящее время при многих причинах мужского бесплодия может помочь искусственное оплодотворение.
При иммунологическом бесплодии проводится лечение плазмаферезом, эффективно ЭКО.
Следует помнить, что на эффективность лечения бесплодия влияют:
- возраст супругов, в возрасте женщины более 37 лет эффективность резко падает
- длительность лечения, поэтому не следует повторно проводить лечение одним и тем же методом.
Таким образом, сегодня при многих формах мужского и женского бесплодия эффективным методом лечения является искусственное оплодотворение и его варианты — методы вспомогательных репродуктивных технологий (ВРТ).
Источник: https://perinatal.medkhv.ru/index.php/ovrt1/poleznaya-informatsiya/chto-takoe-besplodie
Эндокринное бесплодие, его причины, методы диагностики и способы лечения
Эндокринное бесплодие занимает дно из ведущих мест среди всех других видов женского бесплодия. Существует несколько причин, которые вызывают этот вид бесплодия, а также существует несколько методов диагностики данного заболевания, но все разновидности эндокринного бесплодия достаточно успешно поддаются лечению.
На сегодняшний день бесплодием страдают множество женщин и мужчин во всем мире, но точной оценки количества страдающих от этого недуга, к сожалению, нет. Принято считать, от 10 до 20 % (по различным данным) всех супружеских пар сталкиваются с такой проблемой в период репродуктивного возраста, и отмечается постоянно возрастание количества пар, которые имеют такую патологию.
Женское бесплодие может быть первичным и вторичным. Первичное бывает тогда, когда беременностей у женщины вообще не было, а вторичное – когда была хотя бы одна беременность, причем неважно как именно она закончилась – медицинским абортом, родами или самопроизвольным абортом.
Современная классификация женского бесплодия насчитывает несколько форм:
- эндокринное бесплодие (оно связано с нарушением овуляции);
- трубное бесплодие (связано с непроходимостью маточных труб);
- иммунологические причины;
- гинекологические заболевания;
- необъяснимое бесплодие.
В данной статье мы рассмотрим эндокринное бесплодие. При таком виде бесплодия нарушается те гормональные механизмы, которые отвечают за нормальную регуляцию менструального цикла.Такое бесплодие может быть разных форм, но все эти формы объединяет ановуляция (то есть отсутствие овуляции) или нерегулярность овуляции.
Причины эндокринного бесплодия:
- нарушение гипоталамо-гипофизарной функции. Гипофиз и гипоталамус являются отделами головного мозга, которые ответственны за выработку гормонов отвечающих за регуляцию менструальной функции;
- нарушение функций щитовидной железы;
- синдром поликистоза яичников (синдром заключается в чрезмерной выработке в организме женщины мужских половых гормонов, что приводит к образованию в яичниках мелких кист и отсутствию овуляции);
- синдром истощенных яичников, то есть ранняя менопауза;
- повышенное содержание в женском организме мужских половых гормонов (гиперандрогения);
- синдром резистентных яичников, что представляет собой нечувствительность яичников к тем гормонам, которые стимулируют созревание в яичниках яйцеклетки;
- и другие.
Виды эндокринного бесплодия:
- Ановуляторное бесплодие возникает при любого уровня поражении репрдуктивной системы. Самыми частыми причинами ановуляции считаются гипоэстрогения, гиперандрогения, нарушение обменных функций (дефицит массы тела или ожирение), гиперпролактинемия, гипотиреоз и гипертиреоз, а также синдром и болезнь Иценко-Кушинга.
- Недостаточность в менструальном цикле лютеиновой фазы.
Это связано с гипофункцией желтого тела яичника, что приводит к недостаточному секреторному преобразованию эндометрия. - Синдром лютеинизации фолликула, который неовулирует. Этот синдром представляет собой преждевременную лютеинизацию преовуляторного фолликула без самой овуляции.
Причины такой лютеинизации не установлены.
Диагностика эндокринного бесплодия
Чтобы выявить наличие или отсутствие овуляции, оценить общую активность яичников используют следующие диагностические методы:
- тесты на овуляцию, которые пациентка можно провести самостоятельно используя свою мочу и специальные тест-полоски ;
- построение графика базальной температуры для выяснения продолжительности всех фаз менструального цикла, а также наличия или отсутствия самой овуляции;
- ультразвуковая динамическая диагностика созревания фолликула и овуляции.
Самым простыми, а также дешевым, хотя и достаточно информативным, способом, определить происходит ли вообще овуляция, является построение графика базальной температуры. Такой график отражает в себе выработку организмом прогестерона. Прогестерон является гормоном, который вырабатывают яичники после овуляции, готовя матку к вынашиванию ребенка.
Овуляцию можно определить с помощью тестов на овуляцию, который определяет уровень лютеинизирующего гормона в моче пациентки.
С помощью УЗИ-диагностики также можно определить созревает ли в яичниках доминантный фолликул, а также происходит ли разрыв данного фолликула.
Лечение эндокринного бесплодия
В начале лечения нормализуется функция органов эндокринной системы (надпочечников, щитовидной железы и т. д.).
Следующий этап лечения заключается в применении лекарственных препаратов, которые стимулируют созревание доминантного фоликула, а после этого применение лекарств, которые помогают выходу яйцеклетки из фолликула, то есть стимулируют овуляцию.
Большая часть случаев эндокринного бесплодия достаточно успешно излечиваются с помощью стимуляции различными специализированными лекарственными препаратами. У более чем 80% женщин под действием лекарств начинает регулярно происходить овуляция и если других препятствий нет, то больше половины пациенток беременеют на протяжении первого полугодия стимуляции.
Источник: http://www.ooo-blagodat.ru/services/besplodie/endokrinnoe-besplodie/
Лучшие методы лечения эндокринного бесплодия в Израиле
На эндокринные факторы приходится примерно 40% всех причин бесплодия. Причем гормональный сбой может влиять как на женскую, так и на мужскую фертильность. Клиника Топ Ихилов проводит квалифицированное лечение эндокринного бесплодия в Израиле с применением современных терапевтических протоколов.
Опытные репродутологи Топ Ихилов применяют широкий спектр проверенных и безопасных гормональных средств, помогающих восстановить фертильность. Они подбирают препараты на индивидуальной основе только после проведения тщательного медицинского обследования и внимательного изучения результатов всех необходимых диагностических тестов.
После составления терапевтического протокола репродуктолог обучает пациента правильному приему препарата, чтобы получить максимальный эффект. Некоторые лекарства принимаются перорально, другие вводятся инъекционно. Сотрудники клиники Топ Ихилов также помогут с другими аспектами лечения бесплодия, включая коррекцию образа жизни и эмоциональную поддержку.
Рассчитать стоимость лечения
Оглавление
Выбор тактики лечения зависит от конкретного типа эндокринных нарушений, возраста, а также истории беременности и родов пациентки.
Синдром поликистоза яичников. Причиной СПКЯ являются несколько гормональных нарушений, взаимно влияющих и усиливающих друг друга. Повышение андрогенов в крови приводит к появлению большого количества фолликулов, которые не дозревают и не выходят из яичника.
В Топ Ихитлов проводится медикаментозное лечение СПКЯ, заключающееся в стимуляции овуляции.
Хирургическое лечение проводится редко, ввиду своей низкой эффективности, но, при толстой капсуле яичников может быть проведено ее лапароскопическое рассечение или лазерная перфорация.
Гипоталамо-гипофизарная недостаточность или дисфункция. Гипофиз продуцирует два гормона, ответственных за стимуляцию ежемесячной овуляции – ФГС и ЛГ.
Избыточное физическое или эмоциональное напряжение, очень высокая или очень низкая масса тела, а также резкий набор веса могут нарушить выработку этих гормонов и повлиять на овуляцию. В качестве лечения недостаточности в Топ Ихилов применяется гормонотерапия.
При дисфункции дополнительно применяется медикаментозная и физиотерапевтическая стимуляция овуляции.
Недостаточность желтого тела. Желтое тело – это временная железа, появляющаяся после овуляции. Если она производит недостаточное количество гормона прогестерона, яйцеклетка не может имплантироваться в стенку матки. Существует также повышенный риск выкидыша. Недостаточность желтого тела в Топ Ихилов лечится гормонами на индивидуальной основе. Это эффективное и безопасное лечение эндокринного бесплодия в Израиле, отзывы о котором всегда положительные.
Нарушение функции щитовидной железы. Если щитовидная железа не производит достаточного количества йодсодержащих гормонов, существует опасность того, что гипоталамус начнет повышенную секрецию ТРГ. ТРГ, в свою очередь, стимулирует выработку пролактина, поэтому есть вероятность не наступления овуляции. Если у пациентки будет выявлен высокий уровень пролактина врач будет искать причину и способы устранения нарушения функции щитовидки.
Преждевременное угасание функции яичников. Это расстройство обычно вызывается аутоиммунной реакцией, генетическими факторами или химиотерапией. Яичники больше не продуцируют ооциты, и это приводит к снижению выработки эстрогена в возрасте до 40 лет. Определенной части женщин поможет гормональная терапия, другим придется воспользоваться вспомогательными репродуктивными технологиями.
Гипоталамо—гипофизарное бесплодие у мужчин. Мужчины могут иметь аномально низкие уровни гипофизарных гормонов ФСГ и ЛГ, которые необходимы для стимуляции производства и развития сперматозоидов.
Эти пациенты, как правило, хорошо реагируют на лечение препаратами от бесплодия, содержащими ФСГ, ЛГ и ХГЧ. Лекарства восполняют дефицит необходимых гормонов и способствуют нормальному производству спермы.
Это результативное лечение эндокринного бесплодия в Израиле, стоимость которого определенно ниже искусственного оплодотворения.
Хотя большинству пар удается восстановить их фертильность с помощью гормональной терапии, другим, возможно, придется попробовать вспомогательные репродуктивные методики.
Они включают в себя экстракорпоральное оплодотворение (с или без донорской яйцеклеткой) и интрацитоплазматическая инъекция сперматозоида (ИКСИ). Все эти процедуры имеют разные показатели успеха, основанные на возрасте женщины и причин бесплодия пары.
Тем не менее, процент успешности искусственного оплодотворения в израильских клиниках один из самых высоких в мире.
Как диагностируется эндокринное бесплодие
Существуют причины, по которым вам может понадобиться мнение независимого эксперта. Вы можете не быть уверены в том, что диагноза поставлен верно, или заходите узнать об альтернативных вариантах лечения. В таком случае вам поможет услуга «второе мнение», оказываемая израильскими врачами.
Для того чтобы проконсультироваться с врачом, теперь не нужно обязательно ехать в Израиль и тратить лишние средства. С помощью опции «видиоконсультация» вы сможете побеседовать с врачом в удобное для вас время и получить ответы на все интересующие вопросы. Эта услуга дает вам право не оплачивать первую очную консультацию врача (если такая понадобится).
Оформление в клинику, консультативные услуги и диагностическое обследование в Топ Ихилов отнимут у вас не более трех дней.
1 день: консультация репродуктолога
На первом приеме врач проведет физический осмотр пациентки, проанализирует результаты уже имеющихся анализов, составит историю болезни и назначит дополнительные диагностические тесты.
Источник: https://ichilovtop.com/disease/endokrinnoe-besplodie/
Эндокринное (гормональное) бесплодие
Довольно часто в Балтийский институт репродуктологии человека обращаются женщины с диагнозом «гормональное бесплодие» или «эндокринное бесплодие».
Все они жалуются на невозможность забеременеть в течение длительного срока, а также на отклонения в менструальном цикле.
Природа эндокринного бесплодия состоит в том, что нарушается выработка гормонов, управляющих процессом созревания яйцеклетки и овуляции (выхода яйцеклетки из яичника). Так как в организме женщины не формируется нормальная яйцеклетка, не происходит и зачатие.
По статистике около 35-40% случаев женского бесплодия связано с нарушением центральных и периферических механизмов регуляции процессов роста фолликулов, созревания гамет и овуляции, которое в итоге приводит к бесплодию.
Нарушение менструального цикла, отсутствие месячных
Нарушение менструального цикла — обычный симптом эндокринного бесплодия. Аменорея, то есть полное отсутствие месячных, у пациенток с гормональным бесплодием возникает не в 100% случаев. Гораздо чаще менструации все же бывают, но со значительными задержками, например, до полугода. В этот период часто возникают мажущие кровянистые выделения, которые некоторые женщины принимают за менструацию. Однако на самом деле эти кровотечения не связаны с овуляцией и имеют другую природу.
Другие симптомы эндокринного (гормонального) бесплодия
Иногда нарушение овуляции (эндокринное бесплодие) сопровождается болями в нижней части живота и пояснице, частыми циститами (восполнение мочевого пузыря), специфическими выделениями из половых органов.
При повышении уровня пролактина наблюдается выделение молока из груди даже у нерожавших женщин.
Если эндокринное бесплодие развилось на фоне повышенной выработки андрогенов, то у женщины наблюдается гипертрихоз (избыточное оволосение), угревая сыпь на спине и груди, скачки артериального давления, резкое ожирение или похудение.
1. Дисбаланс гипоталамо-гипофизарно-яичниковой связи
Возникает вследствие травм головного мозга. Результатом нарушения ритма выделения гипоталамусом биологически активных компонентов, регулирующих функциональную активность гипофиза, может явиться недостаточная стимуляция роста фолликулов в яичниках и, как следствие, отсутствие овуляции.
В ряде случаев яичники перестают улавливать «сигналы» лютеинизирующего гормона гипофиза, который дает толчок к овуляции. Подобный дисбаланс приводит к гормональному бесплодию на фоне достаточно высокого уровня гонадотропинов.
Ненаступление беременности может быть связано кроме того с повышением в крови гипофизарного гормона пролактина, нередко обусловленного образованием в гипофизе так называемой пролактиномы.
2. Дисфункция других эндокринных желез
Нарушение овуляции и, как следствие, эндокринное бесплодие может наблюдаться при нарушении функции щитовидной железы, которое проявляется в ее гипо- или гиперфункции.
Нарушение репродуктивной функции женщины может явиться следствием повышения уровня мужских половых гормонов в крови (андрогенов), избыток которых в организме женщины связан с нарушением работы яичников или надпочечников, которые ответственны за выработку этих гормонов. Часто при гиперандрогении наблюдается поликистоз – образование множественных кист в яичниках и различные метаболические нарушения.
Важную роль в возникновении беременности играют прогестерон и эстроген – женские гормоны, вырабатываемые в яичниках, недостаток которых вызывает прерывание беременности на малых сроках.
3. Соматическая патология
Такие болезни, как гепатит, туберкулез, аутоиммунные расстройства, злокачественные новообразования также могут приводить к нарушению функции яичников и бесплодию.
4. Ожирение или недостаток жировой ткани
Как избыток, так и недостаток жировой ткани могут сопровождаться гормональным дисбалансом и стать причиной нарушения овуляции и аменореи (нарушение менструального цикла).
5. Ранний климакс
Аменорея (отсутствие менструации) может возникнуть у молодых женщин в возрасте до 35-40 лет. Подобное явление носит название «синдрома истощенных яичников». При этом, как правило, у таких женщин наблюдается существенное повышение уровня фолликулостимулирующего гормона в крови и недостаток половых гормонов и, как следствие, половой инфантилизм и гормональное бесплодие.
6. Заболевания, связанные с мутациями половых хромосом
При заболеваниях, вызванных хромосомными аномалиями, наблюдается недостаточность женских половых гормонов, половой инфантилизм, первичная аменорея и эндокринное бесплодие (синдромы Марфана, Тернера, делеции в Y хромосоме).
7. Стресс
Нервные потрясения также могут стать причиной сбоев в менструальном цикле. Подобная аменорея, как правило, обратима и самоустраняется после снятия психического напряжения.
Лечение эндокринного бесплодия
К счастью, эндокринное бесплодие – это не приговор, и 70-80% женщин при грамотно проведенной терапии навсегда прощаются с этим диагнозом и рожают здоровых детей. Читайте подробнее в разделе лечение эндокринного бесплодия.
В остальных случаях наиболее перспективным является метод ЭКО (экстракорпоральное оплодотворение), который более 20 лет использует команда профессионалов Балтийского института репродуктологии человека.
В зависимости от характера и степени гормональной дисфункции, в программе ЭКО может использоваться эффективная стимуляция овуляции (так называемая «суперовуляция»), которая приводит к созреванию множества фолликулов в яичниках.
Если этого добиться не удается, для оплодотворения используются донорские яйцеклетки.
Источник: http://bihr.ru/vidy-besplodija/endokrinnoe-besplodie/
Лечение эндокринного бесплодия в Германии
Эндокринное бесплодие – совокупность гормональных нарушений в организме, которое приводит к отсутствию овуляции у женщин и снижению качества спермы у мужчин. Появление такого бесплодия провоцирует нестабильное функционирование щитовидной железы, половых желез, яичников и надпочечников. Сущность лечения в Германии заключается в устранении основной причины, спровоцировавшей недуг, и поддержании нормального гормонального фона в дальнейшем.
Согласно статистическим данным, в 75% клинических случаев при нормализации нарушенных функций наступает беременность. Организация «Behandlung Deutschland» поможет с выбором наиболее подходящей клинике в Германии, которая специализируется на лечении эндокринного бесплодия.
Причины развития эндокринного бесплодия
Эндокринное бесплодие может развиваться по ряду причин (или их совокупности). Среди наиболее распространенных причин отмечают:
- Наличие тяжелых соматических патологий (в частности, туберкулеза, цирроза печени, аутоиммунных заболеваний соединительной ткани).
- Мутацию половых хромосом.
- Гипоталамо-гипофизарная дисфункцию. Этой патологии предшествуют травмы черепа и грудной клетки, новообразования доброкачественного и злокачественного характера в области гипофиза. Женщины отмечают большие задержки в менструальном цикле.
- Избыток (или напротив, недостаток) жировой ткани.
- Наступление преждевременной менопаузы. Аменорея (отсутствие менструации) может возникнуть в раннем возрасте (до 35 лет). Отмечают стандартные для климактерического синдрома изменения в организме.
- Гипотиреоз (заболевание щитовидной железы). При этом отмечается снижение уровня выработки гормонов щитовидной железы.
- Гиперандрогению яичникового или надпочечникового генеза. Патологии предшествует поликистоз яичников и гиперплазия коры надпочечников.
Виды эндокринного бесплодия
Бесплодие диагностируют, если мужчина и женщина на протяжении года вели активную половую жизнь без использования методов контрацепции, но беременность так и не наступила. Согласно статистическим данным, у 35% здоровых супружеских пар зачатие наступает в первые три месяца совместной жизни, у 55% — в течение следующих семи, а у 10% — через одиннадцать — двенадцать месяцев регулярной половой жизни.
При этом различают два вида бесплодия – первичное и вторичное. Первичное бесплодие ставят, если при регулярной половой жизни без предохранения беременность не наступает. Вторичное бесплодие ставят, если в прошлом были беременности, но за последний год зачатия не происходит.
Диагностика эндокринного бесплодия в клиниках Германии
При безуспешных попытках зачать ребенка более 12 месяцев, следует обратиться за помощью к врачу. Консультацию женщин проводит врач-гинеколог, а мужчин – врач-андролог. На первичных приемах они тщательно собирают анамнез, выслушивая о проблемах со здоровьем. Дополнительно требуется консультация врача-эндокринолога (для обоих полов).
В медицинских центрах Германии работают квалифицированные специалисты с богатым опытом работы, что позволяет с легкостью определить основную причину, спровоцировавшую бесплодие. Для этого назначают лабораторную и инструментальную диагностику. Среди методов, к которым прибегают, относятся:
- биохимический анализ крови (позволяет установить количества гормонов – эстрадиола, пролактина, тестостерона и других);
- анализ на инфекции, передающиеся половым путем;
- гистеросальпингоскопия (рентген маточных труб с контрастом);
- ультразвуковое исследование щитовидной железы;
- спермограмма;
- соскоб эндометрия;
- рентгенография черепа (краниография);
- диагностическая лапароскопия.
Как лечат эндокринное бесплодие в Германии?
Лечение данной формы бесплодия у женщин осуществляют с помощью гормональной терапии, схема и специфика которой зависит от основной причины недуга. К примеру, если причиной является гипотериоз, то назначают терапию тиреоидными гормонами, а если пролактинома – прием каберголина.
Для компенсации недостаточности желтого тела в яичниках, назначают прогестерон. По аналогии, для мужчин, также, разрабатывают схему гормональной терапии.
Дополнительно могут быть назначены профилактические мероприятия (к примеру, отказ от курения и употребления спиртосодержащей продукции).
В Германии практикуют безопасные и эффективные методы искусственного оплодотворения. Распространенностью пользуется инсеминация, когда в матку вводят заранее подготовленную сперму высокой концентрации. При таком оплодотворении может быть использован, как донорский материал, так и обогащенная сперма супруга. Многие медицинские центры Германии практикуют экстракорпоральное оплодотворение (ЭКО). Это эффективный метод, который подразумевает оплодотворение яйцеклетки в условиях лаборатории.
За последние годы популярность приобрел метод интрацитоплазматической (внутриклеточной) инъекции сперматозоидов (ИКСИ). Его сущность заключается в том, что в условиях лаборатории специально обработанный сперматозоид вводят внутрь яйцеклетки посредством ультратонкого современного оборудования. Все методы широко практикуются в Германии. По результатам диагностики специалисты помогут подобрать наиболее предпочтительную методику.
Операция при эндокринном бесплодии в Германии
Женское бесплодие, вызванное с эндометриозом, лечат с помощью проведения лапароскопии. Методика характеризуется малой травматичностью, во время ее проведения устраняют эндометриоидные очаги. Эффективность процедуры составляет 40-50%. Также, популярностью пользуется лечение вторичного женского бесплодия методом реканализации маточных труб. Обе операции в Германии проводят опытные специалисты, что позволяет избежать негативных последствий. Реабилитационный период не требуется.
Источник: https://behandlungdeutschland.de/ru/behandlung/endokrinologie/ehndokrinnoe-besplodie