Ановуляторный цикл: как восстановить овуляцию?
9 месяцевЗдоровье
Известно, что для зарождения новой жизни необходимо участие двух клеток: сперматозоида и яйцеклетки, которая каждый месяц созревает в яичнике женщины. Но бывает так, что этот процесс нарушается и овуляции не происходит, а значит, и зачатие невозможно. А ведь это часто становится основной причиной бесплодия Почему же так происходит и можно ли вернуть «потерявшуюся» яйцеклетку?
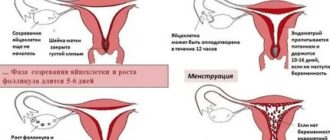
Каждый месяц в яичнике женщины созревает крошечный пузырек – фолликул, содержащий яйцеклетку. Примерно в середине цикла она выходит из фолликула – это и есть овуляция. Затем яйцеклетка захватывается маточной трубой и продвигается по ней в матку.
Руководят этим процессом гормоны, вырабатывающиеся в головном мозге и яичниках. Кроме того, на развитие яйцеклетки могут влиять процессы, происходящие в других органах и тканях, например щитовидной железе, надпочечниках и жировой ткани.
Нарушения функции любого из этих органов и тканей приводит к сбою в созревании яйцеклетки. А менструальный цикл, в котором нет овуляции, называют ановуляторным.
А если овуляции нет?
Надо сказать, что нарушение овуляции составляет около 30–40 % всех причин бесплодия с женской стороны. К сожалению, женщина даже может не знать о том, что у нее не созревает и не выходит яйцеклетка, ведь часто при этом месячные идут в обычном ритме.
Но вот с зачатием в таких случаях возникают проблемы, так как, если выхода яйцеклетки из яичника не произошло, значит, сперматозоиду нечего оплодотворять, и понятно, что беременности в этом случае ждать не приходится. Нарушения овуляции могут наблюдаться по самым разным причинам.
Некоторые из них физиологические, другие связаны с заболеваниями как репродуктивной, так и других органов и систем.
Физиологические причины ановуляции
И у здоровых женщин овуляция наблюдается не каждый месяц. Кроме того, существуют периоды жизни, когда она не происходит вовсе. Так, овуляции нет у девочек до полового созревания и у женщин старшего возраста в период менопаузы, и поделать с этим уже ничего нельзя. Сокращаться количество овуляций в год начинает приблизительно в 30 лет (у кого-то раньше, у кого-то позже).
Совершенно нормальным считается отсутствие овуляции у беременных женщин, а также у кормящих мам в первые месяцы после родов (при условии, что они кормят малыша по требованию исключительно грудью) в сочетании с аменореей (отсутствием менструаций). Существуют и другие причины нарушения овуляции.
Сильнейшее эмоциональное потрясение (смерть близких, серьезные проблемы в семейной жизни), постоянные стрессы деловой женщины могут приводить к полному отсутствию у них овуляции при сохранении менструаций. Нарушения овуляции могут быть и «благодаря» интенсивным физическим нагрузкам, хроническому переутомлению, длительным путешествиям и изменениям климата.
Во всех этих случаях сбой в созревании яйцеклетки вызван защитной реакцией организма на сверхнагрузки. Часто отсутствие овуляции наблюдается у женщин весом меньше 45 кг и при резком снижении массы тела на 5–10 % в месяц.
Нормальным считается и отсутствие овуляции у женщин, принимающих оральные контрацептивы и использующие другие методы гормональной контрацепции. Ведь действие препаратов как раз и заключается в подавлении созревания яйцеклетки. Иногда после длительного приема оральных контрацептивов возникает осложнение – отсутствие менструаций и возможности зачатия в течение 6 месяцев после прекращения их приема.
Источник: https://kiozk.ru/article/9-mesacev/anovulatornyj-cikl-kak-vosstanovit-ovulaciu
Стесняюсь спросить. У меня поликистоз, и я не могу забеременеть – что делать?
↵«Здравствуйте, я бы хотела обратиться к вам с проблемой СПКЯ. У меня нерегулярный цикл. Семь лет не могу забеременеть, врачи толком ничего сказать не могут», – так начинается письмо, которое прислала читательница Алина на почту CityDog.by.
Алина пишет, что ей два раза ей делали стимуляцию овуляции, но безрезультатно: овуляция хоть и была, но беременность не наступила. Муж Алины тоже проходил обследование: «43% нормальных сперматозоидов и простатит – тоже ничего страшного, говорят, не нашли».
«Еще мне гипотиреоз ставят: пью (тут название препарата, которое мы не можем упоминать. – Ред.). Что мне нужно сделать, чтобы забеременеть?»
► Что такое СПКЯ?
Коротко: синдром поликистозных яичников – заболевание сложное, есть целый комплекс симптомов. У женщин отсутствует овуляция, есть нарушения гормонального фона, в результате чего возникают внешние проявления (акне, избыточное оволосение на лице и по телу) и в конечном счете развивается бесплодие.
Правда, акушер-гинеколог, репродуктолог Елена Новикова говорит, что даже с таким заболеванием женщины успешно вынашивают и рожают здоровых детей. Мы попросили ее ответить на вопросы Алины.
врач акушер-гинеколог, репродуктолог, кандидат медицинских наук
– На мой взгляд, у нас наблюдается своего рода гипердиагностика: очень часто приходят женщины со спорными случаями. Например, когда у женщины овуляция происходит регулярно, хотя и позже, чем при обычном 28-дневном цикле, при этом сам цикл длинный, около 35 дней.
Другой вариант – это повышенный уровень пролактина. В этом случае яичники при выполнении УЗИ выглядят так же, как при поликистозе, отсутствует овуляция. Но если мы нормализуем уровень этого гормона, то у нее все придет в порядок – это не поликистоз яичника.
В целом же с этим диагнозом при планировании беременности сталкивается каждая десятая женщина и каждая пятая – при бесплодии.
► Бесплодие, вызванное поликистозом, реально вылечить?
– В Роттердаме в 2003 году проходило большое собрание гинекологов-эндокринологов – тогда специалисты условились, как ставить этот диагноз. Но на самом деле дебаты идут до сих пор, настолько это сложная проблема.
Для того чтобы приступать к лечению поликистоза яичников, нужно определиться, есть все-таки у женщины поликистоз или нет. И здесь нужно обратить внимание на три важных критерия: если два из них наблюдаются, то диагноз «поликистоз» будет подтвержден.
Кстати, почитайте по теме: «Стыдно, что тебе 23, а подбородок в черных, жестких волосах». Читательница прислала отчаянное письмо о болезни, с которой ей не могут помочь врачи
Самый основной признак, на который стоит обратить внимание, – нерегулярные месячные или их полное отсутствие. Обычно менструальный цикл длится от 21 до 35 дней, а менструации длятся больше двух, но меньше семи дней.
Заподозрить поликистоз мы можем, если менструации редкие и скудные – интервал между ними больше 35 дней – либо вовсе отсутствуют. Это происходит потому, что в яичниках нет овуляции, там не созревает фолликул.
Второй признак – это избыточные уровни мужских половых гормонов, которые имеют внешние проявления: акне в гормонозависимых зонах (щеки, подбородок, верхняя половина грудной клетки, верхняя часть спины), избыточное оволосение на лице и по телу, выпадение волос на голове (алопеция). Или же мы видим повышение уровня мужских половых гормонов в анализах крови.
Третий признак – объем яичников при УЗИ больше 10 см3, в них большое количество мелких фолликулов – более 12 в каждом. Но при этом доминантного фолликула, признаков овуляции нет.
Если у женщины врач обнаружил два из этих признаков, необходимо приступать к лечению поликистоза. И тут тактика может быть разная в зависимости от того, планирует пациентка беременность или нет.
Если беременности в планах нет, то, как правило, женщину беспокоят внешние проявления. И здесь нужно определиться, что корректировать в первую очередь. Если избыточный вес, то подбирается правильное питание, назначаются препараты, при приеме которых нормализуется усвоение глюкозы. Такая терапия будет благотворно сказываться на работе яичников, внешние проявления будут уходить.
Еще один вариант лечения, который может подойти женщине, не планирующей беременность, – контрацептивы, в которых есть часть гормонов с лечебным эффектом. Они затормозят выпадение волос на голове, уберут угревую сыпь, избыточное оволосение по телу. Но, чтобы был заметен эффект, принимать их нужно долго.
Если же женщина планирует беременность, то лечение в этом случае будет совсем другим. Почему не наступает зачатие? Потому что организм не вырабатывает яйцеклетку – нет овуляции. Значит, нам надо сделать так, чтобы она была.
Поскольку при поликистозе у женщины должно быть два признака из трех, то и сценарий лечения снова будет отличаться. Например, у пациентки может быть ановуляция и поликистозные яичники. В этом случае назначаем стимуляцию овуляции.
Но терапия должна проходить только под наблюдением доктора. Ведь в этом плане нет универсального рецепта, для каждого человека подбирается индивидуальная доза препарата: для кого-то это может быть три таблетки, а для кого-то – только половина.
Дальше под контролем УЗИ смотрим, как реагируют яичники и организм женщины в целом: появилась овуляция или нет. И, после того как схема подобрана, можно приступить к открытой половой жизни, планировать беременность и забеременеть.
Другой вариант лечения будет в том случае, если у женщины отмечается изменение в уровне гормонов или низкий уровень витамина Д, что часто бывает при поликистозе. Устранив эти симптомы, приступаем к налаживанию овуляции.
Важный момент: если у женщины поликистоз, отсутствует овуляция, это не значит, что у ее мужа все в порядке. Поэтому, приступая к планированию беременности, нужно не забыть отправить на обследование и своего мужчину, чтобы с наступлением овуляции зачатие произошло как можно быстрее.
Обычно терапия по стимуляции овуляции длится полгода. Но бывает так, что эффект от нее не наступает: назначили один препарат, второй – а реакции нет. Тогда на помощь может прийти лапароскопия, когда делается дриллинг – специальные дырочки на оболочке яичника. Таким образом мы разрушаем его капсулу и часть самой яичниковой ткани.
Благодаря этому они уменьшаются в объеме, и в течение полугода будут происходить самопроизвольные овуляции. На какое-то время цикл станет регулярным. Но эффект держится только полгода: если беременность не наступила, придется прибегнуть к более радикальным мерам – ЭКО.
► Мешает ли поликистоз вынашивать малыша?
– Течение беременности при поликистозе будет отличаться от беременности здоровой женщины. Если зачатие произошло благодаря тому, что мы вызвали овуляцию, то для поддержки функции желтого тела (временной железы, которая сохраняет беременность до 12 недель) женщина будет получать препараты прогестерона.
То есть это будет такая гормонозависимая беременность где-то до 12 недель. Пока не сформируется плацента, эти препараты придется принимать каждый день.
Более того, женщинам с поликистозом чаще грозит невынашивание беременности, плюс у них больше риски развития сахарного диабета беременных. И за счет того, что, как правило, есть нарушение обмена веществ, избыток массы тела, то в третьем триместре беременности может развиться гестоз – повышение артериального давления, появление белка в моче.
Но на самом деле если все контролировать на каждом этапе беременности (здесь нет мелочей, все подлежит контролю), вовремя корректировать, то все будет в порядке.
В ЭКО тоже не все так просто. При поликистозе в яичниках очень много фолликулов, и, когда мы назначаем стимуляцию, мы боимся, что: а) не получим ответа яичников или у нас будут пустые яичники, то есть мы не получим и гиперстимуляцию яйцеклетки, б) получим их чрезмерный рост.
Как часто у женщин с поликистозом беременность протекает успешно?
– Практически всегда. Но это с учетом того, что они активно наблюдались у врача. Это как раз та ситуация, когда ничего нельзя пускать на самотек.
► А можно точно сказать, передастся ли поликистоз по наследству?
– Интересно, что до сих пор никто не знает, почему поликистоз вообще появляется. Есть теория, что это результат наследования: определенная мутация в определенных генах.
Еще одна теория говорит о том, что во время установления репродуктивной системы в подростковом возрасте оказывают воздействие какие-то неблагоприятные факторы.
Третий вариант: неблагоприятные факторы действуют во время внутриутробного развития. А есть мнение, что вторичный поликистоз возникает у тех женщин, которые много болели инфекциями половой сферы.
То есть различных теорий очень много, но к какому-то одному решению ученые прийти не могут. Поэтому сказать с уверенностью, передастся ли поликистоз ребенку, нельзя.
► После беременности поликистоз проходит?
– Роды и беременность – это в хорошем смысле большой гормональный шок для организма: 9 месяцев менструации нет, и яичники, скажем так, отдыхают. Потом наступает период лактации: овуляция не происходит, но у женщины отмечается высокий уровень пролактина. А затем в один момент все прекращается.
И здесь есть два варианта: либо яичники будут работать как положено – но на это шансов меньше, – либо они вернутся к своей прежней дисфункции. Никогда не угадаешь, как будет.
Но есть такой выход: женщина родила, прошла период лактации – и дальше может не предохраняться, сразу начать планировать второго ребенка. Есть шанс, что ближайшие месяцы после окончания лактации яичники будут функционировать нормально.
► А есть ли универсальный рецепт, как действовать женщине с поликистозом яичников, чтобы забеременеть?
– Если у нее есть подозрение на поликистоз, то ей в первую очередь нужно сделать УЗИ органов малого таза на третий-пятый день менструального цикла и сдать анализ крови на половые гормоны – тоже на третий-пятый день цикла.
С этими результатами она может пойти либо к гинекологу-репродуктологу (если планирует беременность), либо к гинекологу-эндокринологу (если беременности нет в планах). Дальше каждому человеку лечение подбирается индивидуально.
Стоит сказать, что при адекватной терапии есть все шансы забеременеть. Главное не сидеть сложа руки, ведь сама себе правильное лечение женщина не назначит. Тем более сейчас такое время, когда все можно исправить, не доводя до критического состояния.
Перепечатка материалов CityDog.by возможна только с письменного разрешения редакции. Подробности здесь.
Источник: https://citydog.by/post/stesnjaus-polycystose/
Что такое овуляция?
Овуляцией называется процесс, который, как правило, происходит один раз в течение каждого менструального цикла, когда вследствие изменения уровня гормонов яичник выпускает яйцеклетку. В этой статье мы более подробно рассмотрим этот процесс и объясним, как можно использовать эти знания, чтобы скорее забеременеть.
- Овуляция — это процесс, когда вследствие изменения уровня гормонов яичник выпускает яйцеклетку.
- Вы можете забеременеть только в том случае, если сперма встретит яйцеклетку и оплодотворит ее.
- Овуляция обычно происходит через 24–36 часов после всплеска лютеинизирующего гормона (ЛГ), поэтому определение этого всплеска ЛГ поможет понять, когда у вас произойдет овуляция.
- Сперма может оставаться активной до пяти дней, поэтому пары могут зачать ребенка, совершив половой акт перед выходом яйцеклетки.
- Тесты на овуляцию Clearblue определяют всплеск ЛГ с точностью свыше 99 %.
Oвуляция
Овуляцией называется процесс, который, как правило, происходит один раз в течение каждого менструального цикла, когда вследствие изменения уровня гормонов яичник выпускает яйцеклетку. Вы можете забеременеть только в том случае, если сперма оплодотворит яйцеклетку. Овуляция обычно происходит за 12–16 дней до начала следующей менструации.
- По мере приближения овуляции ваш организм начинает вырабатывать все большее количество гормона под названием эстроген. Этот гормон приводит к утолщению слизистой оболочки матки и помогает создать благоприятную для спермы среду.
- Высокий уровень эстрогена вызывает резкое повышение уровня другого гормона, который называется лютеинизирующий гормон (ЛГ). В результате всплеска ЛГ яичник выпускает созревшую яйцеклетку — это и есть овуляция.
- Как правило, овуляция происходит через 24–36 часов после всплеска ЛГ, поэтому всплеск ЛГ — это хороший показатель пиковой фертильности.
- Яйцеклетка может быть оплодотворена только на протяжении 24 часов после овуляции. Если она не оплодотворена, происходит отторжение слизистой оболочки матки (а вместе с ней и яйцеклетки) и у вас начинается менструация. В этот момент начинается следующий менструальный цикл.
Профессор Билл Леджер, врач-репродуктолог
Да, овуляция может происходить дважды, но обычно это случается приблизительно в одно время цикла. Именно так зачинаются разнояйцевые близнецы — при овуляции двух отдельных яйцеклеток. Это чаще случается у женщин старше 35 лет. Также в большинстве ЭКО-клиник женщинам более старшего возраста подсаживают два эмбриона, в то время как женщинам младше 40 лет, как правило, подсаживают один эмбрион). Вот поэтому у женщин постарше больше шансов иметь близнецов.
В чем разница между овуляцией и фертильными днями?
Яйцеклетка живет на протяжении до 24 часов, тогда как сперма может оставаться активной до пяти дней. Таким образом, можно с удивлением узнать, что пара может зачать ребенка в результате полового акта за четыре или пять дней до выхода яйцеклетки.
Общая длительность «окна фертильности», принимая во внимание жизненный цикл яйцеклетки и спермы, составляет примерно шесть дней. Фертильные дни — это все дни на протяжении менструального цикла, когда вы можете забеременеть в результате незащищенного полового контакта.
Определение дополнительных фертильных дней позволяет парам более свободно планировать время полового акта в соответствии со своим образом жизни, а также предоставляет больше возможностей для зачатия, что поможет снизить напряжение, которое пары могут испытывать при попытках забеременеть.
Когда у женщины самая высокая фертильность?
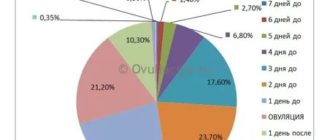
Дни наибольшей фертильности в течение каждого цикла (и, следовательно, дни наибольшей вероятности забеременеть в результате незащищенного полового контакта) включают в себя день овуляции и день до этого. Это два дня пиковой фертильности. Высокая способность к зачатию также наблюдается в течение нескольких дней до этого. В это время у вас также есть шансы забеременеть. За пределами этого «окна фертильности», длящегося примерно шесть дней, шансы забеременеть очень низкие.
Приведенная выше диаграмма показывает, что существует вероятность забеременеть и в дни перед овуляцией.
Когда происходит овуляция?
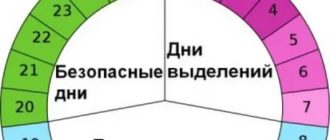
Продолжительность менструального цикла варьируется у разных женщин и изменяется от цикла к циклу, но, как правило, составляет от 23 до 35 дней. Овуляция обычно происходит за 12–16 дней до начала следующей менструации.
Множество женщин считают, что овуляция происходит на 14-й день, но это всего лишь средний показатель. В действительности у большинства женщин овуляция наступает в другой день менструального цикла, и этот день также будет изменяться от цикла к циклу.
На самом деле 46 % менструальных циклов колеблются в пределах семи и более дней1.
Некоторые женщины утверждают, что испытывают болевой спазм во время овуляции, но многие не ощущают вообще ничего, и у них отсутствуют другие физические признаки овуляции. Чтобы забеременеть, необходимо иметь половой контакт в фертильные дни. Если вы хотите узнать, когда у вас наиболее фертильные дни, вам необходимо изучить свой организм и свой менструальный цикл.
Профессор Билл Леджер, врач-репродуктолог
Все люди разные, и женщины не могут исходить из средних показателей в попытке понять собственную фертильность.
Определение наступления овуляции — это один из самых простых шагов, которые женщина может предпринять для понимания своей фертильности, а тесты на овуляцию — это самый простой способ, позволяющий точно предсказать, когда произойдет овуляция.
Обычные тесты на ЛГ заблаговременно определяют овуляцию за один-два дня до ее наступления. Компания Clearblue также разработала более инновационные продукты, которые предоставляют женщинам еще больше информации.
Профессор Майкл Томас
У некоторых женщин овуляция не происходит каждый месяц, и на это есть множество причин. Если ваш цикл обычно длится более 35 дней, возможно, у вас не происходит систематическая овуляция либо ее нет совсем. Большинство женщин, которые не имеют овуляции и не беременны, могут иметь синдром поликистозных яичников (СПКЯ). СПКЯ — это врожденное заболевание, которое приводит к отсутствию регулярной и постоянной овуляции (выхода яйцеклетки) у женщин.
Такие женщины могут иметь угревую сыпь во взрослом возрасте и повышенный рост волос над верхней губой или под подбородком. Во время узи может наблюдаться большое количество кист в яичниках, которые остаются небольшого размера. Другими причинами отсутствия овуляции может быть снижение активности щитовидной железы (гипотиреоз), повышенная выработка пролактина (гиперпролактинемия) и приближение менопаузы (перименопауза).
Если вы ощущаете, что у вас не происходит систематическая овуляция, обратитесь к своему врачу.
Подробнее об ановуляции.
Как долго длится овуляция?
Поскольку овуляция представляет собой выпуск яйцеклетки из яичника, она происходит почти мгновенно — фолликул лопается, и яйцеклетка очень быстро продвигается в маточную трубу.
Что почитать далее?
Источник: https://ru.clearblue.com/kak-zaberemenet/chto-takoe-ovuliatsiia
Стимуляция овуляции: от показаний к назначению до стоимости процедуры
Для прочтения нужно: 3 мин.
Давно в прошлом те времена, когда проблемы с овуляцией у женщины означали для семейной пары только одно — бесплодие. Медицина научилась успешно решать эту задачу, и во многих случаях лечение заканчивается зачатием и рождением здорового ребенка.
При этом стимуляция овуляции проводится препаратами, индивидуально подобранными для каждой пациентки в соответствии с ее физиологическими особенностями.
Мы расскажем, в каких случаях врач может назначить стимуляцию овуляции, что ей должно предшествовать, какова схема процедуры и ее эффективность.
Зачем нужна стимуляция овуляции
Стимуляцию овуляции назначают только при наличии прямых показаний к ней, так как если детородная система женщины в порядке, то она сама производит жизнеспособные яйцеклетки.
Овуляция у здоровой женщины детородного возраста — это процесс выхода полностью созревшей и готовой к оплодотворению яйцеклетки из фолликула. Выходу предшествует длительная подготовка. Раз в месяц несколько спящих в яичнике яйцеклеток под действием гормонов пробуждаются и начинают увеличиваться в размере.
Примерно через десять дней из них выделяется доминантный фолликул, размер которого может достигать 18–20 мм. Когда яйцеклетка полностью созревает, оболочка фолликула разрывается. Яйцеклетка выходит в брюшную полость, а затем попадает в маточную трубу. Там в течение 24 часов она ожидает оплодотворения.
Если оно по каким-то причинам не происходит, яйцеклетка погибает и весь процесс повторяется через месяц. Обычно в овуляции участвует одна яйцеклетка, но иногда их бывает две или три. В этом случае на свет появляется двойня.
Если эмбрион самостоятельно делится на 2 части уже после оплодотворения (то есть изначально эти 2 части образовались из одной яйцеклетки и одного сперматозоида), то рождаются близнецы.
У некоторых женщин, готовых стать матерями и физически, и морально, беременность не наступает из-за того, что ее яичники не формируют зрелую яйцеклетку. В случае если зачатия не происходит в течение 6 циклов подряд, может быть назначена стимуляция овуляции.
Она преследует единственную цель — помочь организму сформировать полноценную яйцеклетку, способную к оплодотворению, и подтолкнуть ее к выходу из фолликула.
Суть метода заключается в направленном воздействии на яичники определенными лекарственными препаратами с целью усиления выделения гормонов, необходимых для овуляции.
Стимуляцию овуляции для зачатия врач назначает только в том случае, если имеют место:
- Ановуляторное бесплодие:
- гормональная дисфункция, неизлечимая другим способом;
- поликистоз яичников;
- высокий или низкий индекс массы тела у женщины;
- Подготовка к искусственному оплодотворению методом ЭКО.
- Бесплодие неясного генеза.
Предварительные исследования
До начала процедуры стимуляции овуляции врач обязательно назначает целый ряд исследований, как лабораторных, так и инструментальных. Их целью является выявление возможных противопоказаний:
- нарушений гормонального фона;
- воспалительных процессов органов малого таза и яичников;
- нарушения проходимости маточных труб.
Относительным противопоказанием является возраст женщины более 40 лет, поскольку в этом случае возрастает опасность рождения больного ребенка.
Итак, инструментальные исследования включают:
- Осмотр терапевта на выявление общих заболеваний, при которых беременность противопоказана.
- ЭКГ.
- УЗИ малого таза и молочных желез.
- Исследование проходимости маточных (фаллопиевых) труб методом лапароскопии или рентгенографии с контрастным веществом.
- Фолликулометрию.
- Флюорографию.
Виды лабораторных исследований:
- Клинический анализ крови.
- Анализ крови на сифилис, ВИЧ, гепатиты В и С.
- Общий анализ мочи.
- ПЦР-исследование мазков из влагалища и цервикального канала.
- Исследование мазков из влагалища, цервикального канала и уретры на атипичные клетки и степень чистоты.
- Инфекционное обследование (на хламидиоз, уреаплазмоз и микоплазмоз, гонорею, трихомониаз и т. д.).
- Определение в крови уровня женских половых гормонов, гормонов щитовидной железы, пролактина и тестостерона (проводится неоднократно).
После полного обследования и получения врачебного заключения об отсутствии заболеваний, способных препятствовать зачатию или спровоцировать рождение больного ребенка, необходимо провести оценку овариального резерва женщины. С помощью этой процедуры определяется:
- шанс на получение в процессе стимуляции овуляции положительного результата;
- интенсивность стимуляции;
- оптимальная схема;
- максимально эффективные препараты и их индивидуальная доза.
Для проведения оценки овариального резерва женщина сдает кровь на анализ после приема гормональных препаратов. На основе полученных показателей делается вывод о перспективе проведения искусственной стимуляции овуляции.
Выбор схемы гиперовуляции
Стимуляция овуляции производится по одной из регламентированных схем, в которой подробно описаны метод, доза и длительность введения препарата. Схему врач подбирает с учетом:
- результата оценки овариального резерва;
- массы тела женщины;
- результатов предыдущих процедур стимуляции (при их наличии).
Все препараты, применяемые для стимуляции, являются гормональными, но отличаются друг от друга видом гормона, на основе которого они созданы, — фолликулостимулирующего или лютеинизирующего (необходимого для поддержки развития яйцеклетки). Всего существует четыре группы средств для стимуляции овуляции.
- Препараты на основе ЧМГ (человеческого менопаузального гонадотропина), содержащие фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормоны в одинаковой пропорции. К ним относится, например, «Менопур».
- Лекарства на основе ФСГ, чей принцип действия близок к естественному гормону, — «Гонал», «Пурегон».
- Препараты, в основе действия которых лежит угнетение эстрогена и повышения уровня ФСГ до необходимой нормы, — «Клостилбегит», «Кломид», «Кломифен».
- Гормональные средства, стимулирующие разрыв оболочки фолликула и своевременный выход яйцеклетки, — «Профаза», «Хорагон», «Прегнил», «Овитрель».
Обычно в схемах применяется комбинация препаратов.
Важно!
Стимуляцию овуляции рекомендовано проводить не более 6 раз, поскольку она может привести к истощению яичников. Если в результате стимуляции желанная беременность не наступает, необходимо выбрать другие методы лечения.
Стимуляция овуляции при базовом ЭКО может проводиться по нескольким схемам, среди них:
- ультракороткий протокол — стимуляция проводится в течение 8–10 дней;
- короткий протокол — 10–12 дней;
- длинный протокол — 21–28 дней;
- супердлинный протокол — стимулирующие препараты применяют в течение нескольких месяцев, показан при запущенном эндометриозе.
Как проходит стимуляция овуляции
Стимуляция овуляции происходит под контролем врача, поскольку необходим постоянный мониторинг состояния яичников и контроль появления побочных эффектов.
Стимуляция овуляции по длинному протоколу проводится в несколько этапов:
- Блокада гипофиза антагонистами или агонистами. Назначается на 20–25 день цикла и проводится в течение 12–17 дней.
- Стимуляция яичников гонадотропными препаратами с 3–5 дня менструации в течение 12–17 дней.
- Стимулирующий укол после прекращения приема препарата.
- Поддержка желтого тела яичников «Утрожестаном» или другими препаратами прогестерона.
Короткий протокол совпадает с длительностью месячного цикла женщины. Он начинается на 2–5-й день от его начала и длится 17 дней. Существует две схемы стимуляции гонадотропинами: с антагонистами рилизинг-гормонов гипоталамуса (препараты «Оргалутран», «Цетротид») и агонистами («Бусерилин», «Золадекс» «Декапептил»). Протокол с антагонистами предпочтительнее, поскольку риск осложнений от стимуляции в этом случае минимален.
Внимание!
На протяжении всего процесса стимуляции овуляции обязателен УЗИ-мониторинг роста и развития фолликулов.
Поскольку препараты, используемые для стимуляции, являются гормональными, то у некоторых женщин во время процедуры могут наблюдаться неприятные симптомы:
- тянущая боль в яичниках и пояснице;
- потливость;
- «приливы» жара;
- бессонница;
- головная боль;
- вздутие живота;
- повышенная тревожность.
Тем не менее большинство женщин отмечают, что стимуляции овуляции не вызывает у них никаких неприятных ощущений.
Оценка эффективности процедуры
Эффективность стимуляции зависит от многих факторов. В их числе:
- причины отсутствия овуляции;
- возраст женщины;
- вид применяемого препарата;
- наличие других факторов в организме, способных вызвать бесплодие.
В целом, правильно назначенная и проведенная стимуляция овуляции в 75% случаев вызывает созревание и выход яйцеклетки. Тем не менее всего у 15% женщин желанная беременность наступает с первого раза. Для остальных требуется проведение двух или трех циклов.
Риски
Кроме уже упомянутого истощения яичников, стимуляция овуляции может вызвать целый спектр побочных заболеваний:
- кистозные образования на яичниках;
- гиперстимуляция яичников;
- набор лишнего веса;
- проблемы желудочно-кишечного тракта;
- нарушения работы центральной нервной системы;
- разрыв яичников;
- гормональные нарушения.
На заметку
Здоровье ребенка, зачатого с помощью стимуляции, ничем не отличается от здоровья ребенка, зачатого естественным путем.
Стоимость стимуляции овуляции
Стоимость процедуры складывается из нескольких составляющих:
- консультация специалиста;
- стоимость анализов и обследований;
- выбранная схема;
- стоимость препаратов (см. табл. 1).
Кроме того, на цену могут влиять такие факторы, как известность клиники, ее местонахождение и уровень сервиса.
Средние расценки на первый прием у специалиста-репродуктолога могут варьировать от 800 до 5000 рублей, повторное посещение обойдется в 500–2900 рублей.
Таблица 1. Стоимость препаратов для стимуляции овуляции.
| Оргалутран (0,25 мг) | 1276 |
| Хорагон (5000 МЕ) | 1100 |
| Пурегон (300 МЕ) | 1560 |
| Гонал (450 МЕ) | 7600 |
| Элонва (раствор 150 мкг) | 21 000 |
Несмотря на то, что стимуляция овуляции — хорошо зарекомендовавший себя метод лечения бесплодия, следует помнить, что и он имеет свои границы применения, показания и противопоказания, побочные эффекты. Кроме того, даже если он не привел к долгожданному результату, важно знать: современная репродуктология этим методом не исчерпывается.
Источник: https://www.kp.ru/guide/stimuljatsija-ovuljatsii.html
Нарушение овуляции: причины, признаки, лечение
Нарушение овуляции знакомо 20-25% женщин, являясь одной из главных причин бесплодия. Это может быть как патологическая (олигоменорея) или нерегулярная овуляция (чередование овуляторных менструальных циклов с ануволяторными), так и полное ее отсутствие (аменорея).
Причин нарушений процессов овуляции несколько.
Первая причина – гормональный дисбаланс, вызванный эндокринными патологиями (гипофиза, щитовидной железы), заболеваниями органов репродуктивной системы (эндометриоз, поликистоз яичников) и т. д. Вторая причина – отклонения от нормы массы тела: как избыток, так и дефицит. Это связано с тем, что жировая ткань является неким «периферическим» органом, где накапливаются гормоны, влияющие и на овуляцию.
Третья причина – острый или хронический стресс, повышенные физические нагрузки. Бывает и генетическое нарушение овуляции – например, вследствие синдрома раннего (до 40 лет) истощения яичников.
Признаки и симптомы нарушения овуляции
Нарушение процессов овуляции легко заподозрить, если месячный цикл нерегулярный или же менструации вообще отсутствуют. Но даже если все происходит регулярно и вовремя, овуляция может не наступать (ановуляторный цикл).
Это косвенно подтверждает отсутствие таких признаков, как повышение чувствительности и набухания молочных желез перед месячными, а также изменения характера выделений (слишком скудные или обильные). Более информативным методом является измерение утром базальной температуры.
В норме температура несколько понижается перед овуляцией, а затем повышается во второй фазе цикла, если же цикл ановуляторный, она не меняется. Можно использовать и домашние тесты, показывающие увеличение количества лютеинизирующего гормона в течение 1-1,5 суток до овуляции.
Врачи диагностируют нарушения овуляции только после проведения обследований: анализа крови на гормоны (андрогены, эстрогены, прогестерон, гормоны щитовидной железы) и УЗИ органов малого таза (с целью наблюдения за динамикой развития фолликулов).
Лечение нарушений овуляции
Выбор методов лечения зависит от того, что именно послужило причиной возникновения нарушений процессов овуляции, и проводится только после комплексного обследования.
Иногда для восстановления овуляторной функции достаточно внести некоторые изменения в образ жизни: нормализировать массу тела, исключить стрессовый фактор.
Но если выявлены гормональные нарушения, понадобится медикаментозная терапия. Овуляция может быть индуцирована с помощью нестероидных препаратов-антиэстрогенов, гонадотропных гормонов, инсулиновых сенситайзеров, а также хирургическим воздействием на яичники (обычно применяется при поликистозе).
Стимуляция овуляции проводится под постоянным УЗИ-мониторингом процесса: когда фолликулы достигают нужных размеров, вводится хорионический гонадотропин, запускающий овуляцию.
Следует учитывать, что беременность, наступившая после гормонального лечения нарушений овуляции, в 10-30% случаев может быть многоплодной, и заблаговременно подготовиться к двойной ответственности – и радости тоже!
Эксперт Оксана МОРОЗОВА, акушер-гинеколог, заведующая подразделением ISIDA Левобережная
При обращении пациентки с нарушениями менструального цикла, сначала нужно определить, когда это началось. Если менструации были нерегулярными всегда или никогда не начинались, речь может идти о хромосомных аномалиях или врожденных пороках развития половой системы.
На некоторые вопросы поможет ответить УЗИ, другие потребуют обследования на хромосомный набор и консультации генетика. Если же менструации были регулярными и вдруг произошли нарушения, причины иные.
Это может быть разовая ситуация, связанная с ОРВИ, отравлением, сильным стрессом, ведь интоксикация организма и выброс стрессовых гормонов могут сбивать менструальные «настройки». В этих случаях исследования не понадобятся, все восстановится, когда жизнь женщины наладится.
Если нарушения цикла повторяющиеся, в первую очередь, мы проверяем работу щитовидной железы. Ее заболевания могут проявляться посредством нарушения менструального цикла, а после к ним присоединяются и другие проблемы – анемия, ожирение, выпадение волос и др.
Также причина может быть связана с избытком гормона пролактина.
Но, прежде чем назначать гормональные исследования, нужно побеседовать с пациенткой, провести осмотр, сделать УЗИ – с его помощью можно обнаружить полип в полости матки, кисту яичника, наконец, определить, происходила ли овуляция.
Ановуляторные циклы время от времени – явление нормальное. Так, у женщины в 20 лет из 12 циклов один может быть ановуляторным, а в 40 лет – уже половина.
Свои нормативы есть не только у каждого возраста, но и у конкретной женщины – все индивидуально: начало месячных, менопауза, количество фолликулов в яичниках. У пациентки 45-47 лет нарушения менструального цикла могут свидетельствовать о начале менопаузы (в среднем она происходит в 49 лет).
Если это не снижает качество жизни, в коррекции нет необходимости. Но если планируется беременность, УЗИ-маркеры и гормональные тесты помогают выяснить, возможна ли она.
Источник: https://isida.ua/article/narushenie-ovulyatsii-prichinyi-priznaki-lechenie/
Стимуляция овуляции
Стимуляция овуляции – это метод вспомогательной репродукции, который подходит для лечения проблем фертильности у женщин, у которых отсутствует полноценная овуляция или же овуляция отсутствует полностью из-за гормональных нарушений или из-за синдрома поликистоза яичников.
Что такое стимуляция овуляции?
Стимуляция овуляции – это простая процедура, призванная помочь овуляции. У женщин, у которых овуляция полностью отсутствует, эта медикаментозная терапия направлена на вывод созревшей яйцеклетки.
После стимуляции овуляции, как правило, следует половой акт, но часто она входит в состав других терапий, таких как внутриматочное осеменение или ЭКО.
Прием лекарственных препаратов вызывает стимуляцию яичников для того, чтобы увеличить количество яйцеклеток, которые будут выходить за цикл, чтобы максимально увеличить шансы зачатия во время полового акта, внутриматочного осеменения или ЭКО.
Процедура лечения
В самом начале терапевт назначит определенные анализы крови, чтобы определить гормональные уровни на определенных этапах цикла женщины. Затем будут проводиться трансвагинальные ультразвуковые исследования с целью следить за развитием фолликулов, толщиной и внешним видом эндометрия.
Стимуляция овуляции обычно выполняется с соблюдением следующей процедуры:
В течение первых 2 – 3 дней менструального цикла выполняются анализы крови и ультразвуковые исследования, чтобы убедиться в наличии правильных условий для начала введения препаратов. TНа следующий день женщина начинает получать лекарственные препараты. В зависимости от метода стимуляции овуляции, развитие фолликулов отслеживается в ходе 2 – 4 трансвагинальных ультразвуковых исследований, а также посредством определения уровня гормонов в крови.
Процесс формирования яйцеклеток может происходить с задержкой у женщин с нерегулярными менструальными циклами
Когда фолликулы достигли удовлетворительного размера, день начала овуляции может быть предсказан на основе внезапного увеличения уровней LL в крови или может быть определен ранее путем введения хориогонадотропина в форме инъекции, вызывающего окончательное созревание фолликула и овуляцию. Примерно через 32 – 36 часов с момента подъема LH или введения хорионического гонадотропина наступает идеальное время для полового акта у пары или внутриматочного осеменения.
Продолжительность лечения
Лечение продолжается от 10 до 20 дней, в зависимости от используемого протокола и того, как женщина реагирует на определенный метод.
Стандартные препараты
TПрепаратом, наиболее часто используемым в качестве оптимального варианта для стимуляции овуляции, является кломифена цитрат, который вызывает мягкую стимуляцию яичников и не имеет серьезных побочных эффектов. Он дается в форме таблеток для перорального приема в течение 5 последовательных дней в начале цикла женщины.
Другим способом стимулирования яичников, вызывающим овуляцию, является введение препаратов, называемых гонадотропинами (например, фолликулостимулирующий гормон-ФСГ), веществ, вырабатываемых собственным гипофизом женщины и воздействующих на фолликулы, заставляя их расти и созревать.
Стимуляция этим методом применяется для женщин, у которых нет овуляции из-за отсутствия собственных гипофизарных гонадотропинов, и женщин, у которых стимуляция овуляции кломифеном не дала удовлетворительных результатов.
Гонадотропины ежедневно вводятся в малых дозах в виде инъекций, начиная со второго или третьего дня цикла. При использовании гонадотропинов для вызывания овуляции особенно тщательным должно быть наблюдение за женщиной с последовательными ультразвуковыми исследованиями и измерением эстрогена в крови, чтобы избежать риска синдрома гиперстимуляции яичников и многоплодных беременностей.
Источник: https://www.iolife.eu/ru/treatments-ru/ovulation-induction/
Что такое овуляция и когда она наступает
Без овуляции для женщины невозможно самое главное – стать матерью, мы ее ждем, высчитываем и регулярно просчитываемся. «Овуляция — это выход зрелой яйцеклетки из фолликула яичника в брюшную полость, этот процесс имеет сложную регуляцию и в целом характеризует репродуктивное здоровье.
Яйцеклетка приблизительно в течение суток сохраняет способность к оплодотворению, которое происходит в маточной трубе; через 4-5 дней происходит имплантация оплодотворенной яйцеклетки (эмбриона) в матке», — врач акушер-гинеколог, к.м.н.
Людмила Александровна Беляева о том, как ее определить, можно ли ее почувствовать, и как узнать, сколько осталось времени для выполнения «женского предназначения»:
Когда и как:
У здоровой женщины это происходит примерно в середине цикла и не всегда каждый месяц. Ановуляторные менструальные циклы чаще встречаются в периоды становления и угасания менструальной функции. Они могут быть при регулярном менструальном цикле или нарушенном.
За один менструальный цикл может произойти две овуляции – в одном или двух яичниках, в один день или с небольшим интервалом. Это редко бывает в естественном цикле и нередко после гормональной стимуляции овуляции, и в случае оплодотворения рождаются разнояйцовые близнецы.
Репродуктивное старение женщины происходит раньше физиологической старости и обусловлено неуклонным сокращением числа половых клеток. Максимальное число половых клеток содержится во внутриутробном периоде на 20-22 неделе беременности — 7 млн.
, находящихся на разных стадиях развития, к моменту рождения девочки остается около 2 млн. ооцитов (яйцеклеток определенного периода), к моменту начала менструаций всего 250 — 450 тыс. фолликулов, из них в норме овулирует 400-500 тысяч.
К 35 годам в яичниках у женщин остается около 25 тыс. фолликулов.
Как определить:
С целью определения овуляции используют:
- фолликулометрию (наиболее точный объективный метод);
- тесты на овуляцию (основаны на определении повышения уровня гормона ЛГ примерно за сутки до наступления овуляции, не исключены ложноположительные результаты);
- измерение базальной температуры (по графику можно определить произошла ли овуляция и когда).
- для подтверждения овуляции врач может назначить анализ крови на прогестерон, повышение концентрации в крови которого происходит примерно на 7 день после овуляции;
- биопсию эндометрия за 1-3 дня до ожидаемой менструации.
- Для оценки овариального резерва используется ультразвуковая оценка числа антральных фолликулов, определение гормона ФСГ, а также биохимического маркера -антимюллерова гормона, концентрация последнего не изменяется значительно в течение менструального цикла.
А если нет
Отсутствие овуляции (ановуляция) может быть обусловлено патологическими изменениями на уровне головного мозга, надпочечников, щитовидной железы, эндокринными расстройствами органов репродуктивной системы: синдром поликистозных яичников центрального, надпочечникового и яичникового генеза, гиперандрогения, гипоталамо-гипофизарная дисфункция, гиперпролактинемия, синдром преждевременного истощения яичников, синдром резистентных яичников. К нарушению процесса созревания фолликула и выхода яйцеклетки могут привести:
- стрессы,
- голодание,
- хроническое недосыпание,
- умственные и физические перегрузки,
- перенесенные инфекционные заболевания носоглотки,
- радиоактивное облучение,
- прием некоторых лекарственных препаратов,
- хроническая недостаточность печени и почек,
- сахарный диабет.
Овуляция напрямую не зависит от питания, но после консультации врач может порекомендовать фитоэстрогены, омега-3, витаминотерапию, а также отказ от курения и других вредных привычек.
Источник: https://xn--80a9al.xn--p1ai/biblioteka/zhenskoe-zdorove/pro-ovulyatsiyu/
Фолликулогенез и овуляция. Процесс течения и мониторинг
Фолликулогенез – непрерывный процесс созревания фолликулов, структурного элемента яичника, состоящий из яйцеклетки, окруженной слоем эпителиальных клеток и двумя слоями соединительной ткани. Это сложный многоэтапный процесс, предшествующий овуляции, когда фолликул разрывается и из него вытекает новая яйцеклетка, готовая к оплодотворению.
Фолликулогенез стадии
Различают четыре стадии поочередного развития фолликулов:
1. Примордиальная стадия — фолликулы размером до 50 мкм невидимые невооруженным глазом. Они заложены в женском организме еще до рождения.
2. Преантральная (первичная) стадия – размер фолликулов 150—200 мкм). Они начинают расти. Из соединительной ткани образовывается оболочка вокруг фолликула.
3. Антральная (вторичная) стадия – образуется полость, в которой содержится фолликулярная жидкость. Фолликулярные клетки, ответственные за производство эстрогена, делятся на клетки внешней и внутренней оболочки. Размер фолликула равен 500 мкм.
4. Превоуляторная стадия – быстрый рост фолликула, от 1 мм до 16-20 мм перед процессом овуляции. Яйцеклетка расположена на яйценосном бугорке. За сутки до овуляции тека-клетки вырабатывают большой объем эстрогена, что стимулируют выброс лютеинизирующего гормона, провоцирующий овуляцию.
Фолликулогенез мониторинг
Когда любая пара сталкивается с проблемой бесплодия, медики назначают большое количество исследований. Среди их числа выделяется мониторинг фолликулогенеза для женщины. Исследование позволяет увидеть, как протекает процесс овуляции и осуществляется ли он вообще.
Когда делают исследование?
Менструальный цикл у женщины продолжается в среднем 28 дней. Первое исследование необходимо проводить на 8-10 день цикла. При регулярном, но более длинном или коротком цикле, УЗИ проводится за несколько дней до начала процесса овуляции. Число сеансов мониторинга врач определяет в индивидуальном порядке. Но, как правило, применяется 2-3 процедуры.
Результаты мониторинга
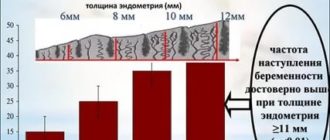
В первую декаду стандартного менструального цикла на мониторе УЗИ можно увидеть доминантный фолликул, диаметр которого 12-15 мм. Он выделяется на фоне остальных, поскольку значительно больше их в размерах. Исследуют и эндометрий. Его толщина в процессе овуляции может достигать 10-12 мм. Признаки завершенного процесса овуляции:
- присутствие зрелого фолликула перед новой овуляцией;
- постепенное уменьшение или исчезновение доминантного фолликула, с разрушением его стенок;
- вместо зрелого фолликула образуется желтое тело;
- после плановой овуляции в дугласовом пространстве брюшной полости образуется свободная жидкость.
Фолликулогенез нарушения
Фолликулогенез нередко проходит с нарушениями, что сказывается на женском здоровье и возможности зачатия ребенка. Посредством УЗИ можно получить следующую информацию касательно нарушений фолликулогенеза:
- персистенция фолликула – отсутствие разрыва фолликула и выхода яйцеклетки;
- регрессия фолликула – процесс его развития в определенный момент резко останавливается, он уменьшается в размерах, отчего овуляция не происходит;
- развитие фолликула отсутствует — процесс овуляции невозможен;
- фолликулярная киста — доминантный фолликул растет до требуемой величины, но его разрыв не осуществляется. В нем скапливается жидкость и формируется киста;
- лютеинизация фолликула – желтое тело формируется в отсутствие разрыва фолликула (в частности, при преждевременном повышении гормонов, воздействующих на овуляцию или патологию структуры яичников).
Если результат мониторинга фолликулогенеза показывает отсутствие овуляции, то врач проводит дополнительные анализы и исследования, по результатам которых назначается лечение с целью стабилизации гормонального фона и стимулирования овуляции.
«Центр ЭКО» Петрозаводск – лечение фолликулогенеза
«Центр ЭКО» – современная многофункциональная клиника, занимающаяся диагностикой, профилактикой и лечением бесплодия, а также других половых расстройств, влияющие на репродуктивную функцию человека. Обращайтесь к нашим высококвалифицированным специалистам. В центре проведут подробное консультирование, диагностику и на их основании предложат эффективный способ лечения, позволяющий навсегда избавиться от бесплодия и прочих распространенных и редких половых расстройств.
Источник: https://www.ivf10.ru/patsientam/follikulogenez-i-ovulyatsiya-protsess-techeniya-i-monitoring.html
Если нет овуляции, что делать?
В менструальном цикле здоровой женщины есть несколько дней, в которые зачатие наиболее вероятно. Это, как правило, 5 дней до овуляции и непосредственно сам день овуляции.
Наиболее вероятно зачатие в течение двух дней накануне и в день овуляции.
Поэтому если вы желаете забеременеть, необходимо знать, когда в вашем цикле наступают заветные дни. Начнем с определения, что же это овуляция?
Что такое овуляция и когда она бывает?
Овуляция — это процесс, который происходит один раз в месяц. С началом нового менструального цикла в яичниках начинается рост и созревание одного, реже двух фолликулов, содержащих яйцеклетку.
Созревание фолликулов происходит вследствие циклического изменения гормонов. При достижении фолликулом определенного размера (18-25 мм) происходит его разрыв, из которого и выходит яйцеклетка.
У здоровых женщин с регулярным циклом этот процесс происходит за 12-16 дней до начала следующей менструации.
Признаки овуляции
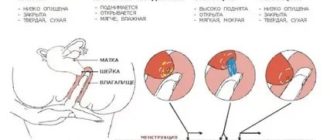
Существуют признаки и симптомы овуляции, которые легко отследить и в домашних условиях:
- Использование календарного метода. Если ваш цикл работает, как часы, и составляет 28 дней, ожидать овуляцию стоит на 14-й день. Современным девушкам в подсчете наиболее фертильных дней помогают удобные и красивые мобильные приложения , которые устанавливаются на смартфон.
- Измерение базальной температуры (в прямой кишке) в состоянии покоя непосредственно после пробуждения. Повышение температуры на 0,4-1,0°C говорит о произошедшей овуляции.
- Качество и характер цервикальной слизи. В середине цикла выделения из половых путей меняют характер и становятся похожими на яичный белок. Если заметили такие выделения, овуляция вот-вот произойдет.
- Примерно одна из пяти женщин испытывает боль, связанную с овуляцией. Боль появляется слева или справа. Это зависит от того, в каком яичнике происходит овуляция.
- Тест на овуляция — самый распространенный способ «поймать» точный день. При контакте с мочой тест-полоски реагируют на содержащиеся в ней гормоны и показывают определенный результат. Тесты на овуляцию в широком ассортименте представлены в аптеках и супермаркетах. При использовании обязательно следуйте инструкции.
Когда поход к врачу неизбежен?
Если при регулярной половой жизни без контрацепции тесты на беременность не показывают две полоски, менструальный цикл слишком длинный, слишком короткий, или месячные отсутствуют вовсе, пора обратится к врачу.
На приеме акушер-гинеколог выяснит ваш анамнез, проведет тщательный осмотр, УЗИ органов малого таза. Далее для выяснения причин отсутствия овуляции врач назначит исследование гормонального профиля:
1. На 2-5 день цикла: ФСГ, ЛГ, АМГ, эстрадиол, пролактин, ТТГ, Т4 свободный, 17-ОН прогестерон, свободный тестостерон, ДЭАГ-С.
2. На 22-24 день цикла — исследование уровня прогестерона.
Для уточнения факта овуляции с помощью УЗИ, за один менструальный цикл придется посетить врача дважды — на 12-14 день цикла, когда доктор сможет увидеть доминантный фолликул; и на 22-24 день цикла для констатации свершившейся овуляции.
Почему нет овуляции?
Причины отсутствия овуляция бывают физиологические и патологические.
Физиологические причины
- Беременность.
- Послеродовой период и лактация.
- Менопауза.
- Первые 1-2 года с момента наступления первой менструации.
Такие причины не требуют лечения.
Патологические причины
- Аномалии и врожденные пороки развития репродуктивной системы.
- Ожирение.
- Резкое снижение массы тела.
- Анорексия.
- Эндокринные отклонения, среди которых синдром поликистозных яичников, гиперпролактинемия.
- Нарушения функции щитовидной железы.
- Повышение уровня мужских половых гормонов.
- Сахарный диабет.
- Снижение овариального резерва.
- Гормональная контрацепция.
Лечение при отсутствии овуляции
Если так сложилось, что в результате обследования выявлен факт хронической ановуляции — отсутствия овуляции в течение нескольких циклов подряд, отчаиваться не стоит. Существуют современные и эффективные способы восстановления овуляции. Выбор метода лечения делает врач, исходя из данных обследования.
Среди консервативных методов лечения стоит отменить:
- Препараты для стимуляции овуляции: кломифена цитрат, препараты рФСГ, ЧМГ, препараты способствующие разрыву созревшего фолликула.
- Препараты для снижения уровня глюкозы.
- Препараты для снижения уровня пролактина.
Когда у женщины со СПКЯ нет овуляции, и применение вышеперечисленных препаратов не исправляет ситуацию, используется метод нанесения насечек на капсулу яичников (хирургический метод).
Если в течение 6 месяцев лечения не было эффективным, скорее всего, доктор порекомендует провести лечебный цикл ЭКО.
Источник: https://www.wait-kids.ru/encyclopedia/articles/planirovanie-beremennosti/esli-net-ovulyatsii-chto-delat-/
Диагностика причины женского бесплодия и лечение в гинекологии поликлиники Литфонда
Зачатие ребенка, является актуальной проблемой для многих семей. Программа «Диагностика причин бесплодия», разработанная в Поликлинике Литфонда, позволяет эффективно помочь семейным парам выявить все факторы приведшие к бесплодию и решить эту проблему.
Какие существуют причины женского бесплодия?
Зачастую, причиной женского бесплодия являются гормональные нарушения. Это может приводить к отсутствию менструаций вообще, либо к отсутствию созревания яйцеклетки. При этом нарушения могут касаться как половых гормонов, так и любых других, например, щитовидной железы, поджелудочной железы.
Ниже на рисунке представлен менструальный цикл, развитие яйцеклетки, изменения в эндометрии и изменение гормонального фона (по 4 гормонам) у здоровой женщины.
Гормональные причины бесплодия
Гормональные причины бесплодия могут быть вызваны нарушениями нормы содержания в крови таких основных гормонов, как ФСГ (фолликулостимулирующий гормон), ЛГ (лютеинизирующий гормон), пролактин, эстрадиол, прогестерон, тестостерон, ДЭА-сульфат и других. Как правило, всестороннее исследование гормонального статуса позволяет выявить данную причину и приступить к эффективному лечению выявленного(ых) нарушения.
Проблемы с овуляцией
Если у женщины отсутствует регулярный менструальный цикл, или если менструальный цикл меньше 21 дня или больше 35 дней, то есть риск, что яйцеклетка не созревает или нежизнеспособна.
При этом почти в половине случаев отсутствия овуляции яичники не вырабатывают зрелые фолликулы, из которых потом могли бы развиться яйцеклетки. Поэтому овуляция невозможна, зрелые яйцеклетки не появляются, сперматозоидам нечего оплодотворять. Это наиболее распространенная причина женского бесплодия.
Основная цель обследования женщин в этом направлении — проследить все этапы образования, созревания и выхода яйцеклетки, готовой к оплодотворению. Обследование может выявить нарушение на одном из этапов или опровергнуть наличие нарушения в созревании яйцеклетки.
Дисфункция яичников
Дисфункция яичников (нарушение процесса формирования «юной» яйцеклетки [фолликула]) в 20 % случаев бывает следствием нарушений выработки гормонов в системе гипоталамус-гипофиз.
Если деятельность этой системы нарушена, в яичники не поступают соответствующие сигналы, а потому ритмичная выработка гормонов нарушается.
Лютеинизирующий гормон (ЛГ) и Фолликулостимулирующий гормон (ФСГ) вырабатываются в слишком больших или слишком малых количествах, либо нарушается их соотношение. Соответственно, нарушается созревание фолликула, яйцеклетка либо не созревает вообще, либо нежизнеспособна.
Самый простой способ проконтролировать образование фолликулов – это ультразвуковое исследование (УЗИ) яичников, которое проводится на седьмой-девятый день менструального цикла. В одном яичнике должно образоваться, как минимум, несколько фолликулов.
Ранний климакс
Ранний климакс редко бывает причиной отсутствия овуляции. Обычный возраст женского климакса – 45-55 лет, но у некоторых женщин запасы яйцеклеток, по неясным причинам, исчерпываются раньше, менструации прекращаются до 45 лет. Многие врачи не склонны считать такое состояние нормой и говорят о синдроме истощения функции яичников. В ряде случаев это состояние удается преодолеть при помощи гормонального лечения, физиотерапии, даже активизации половой жизни.
Поликистоз яичников
Поликистоз яичников – это гормональные изменения приводящие к выработке множества недееспособных (нефункциональных) фолликулов.
Среди нескольких фолликулов должен созреть один – доминантный, то есть превосходящий остальные по размерам и непосредственно участвующий в овуляции. Происходит это ближе к середине менструального цикла (на 11-13 день). И это можно наблюдать в ходе ультразвукового исследования. Несвоевременность и неполноценность созревания доминантного фолликула может быть причиной бесплодия. Эта проблема бесплодия, называющаяся поликистозом яичников, встречается достаточно часто.
Поликистоз яичников приводит как к нарушениям в обмене гормонов, так и к изменениям в яичниках. Внешне он проявляется усиленным оволосением, нарушениями менструального цикла или даже аменореей, отсутствием овуляции, бесплодием. При поликистозе снижена выработка (ФСГ), хотя уровень (ЛГ), эстрогена и тестостерона в пределах нормы или повышен.
Считается, что низкий уровень ФСГ вызывает постоянное недоразвитие фолликулов, вырабатываемых яичниками, а потому и отсутствие зрелых яйцеклеток. При этом образуется множество фолликулярных кист размером до 6-8 мм, которые легко можно увидеть с помощью ультразвукового исследования (УЗИ).
Пораженный яичник обычно увеличен в 2 раза, его поверхность покрыта гладкой белой капсулой, через которую не может пройти даже созревшая яйцеклетка. Это заболевание успешно поддается эффективному и адекватному лечению.
Воспалительный процесс в яичниках
Созревший доминантный фолликул должен разорвать оболочку яичника. При воспалениях стенка значительно утолщается, соответственно, фолликул не может выйти из яичника. Это и есть еще одна причина бесплодия. Перед тем, как начать попытки забеременеть, необходимо провести анализ на наличие скрытых инфекций, в том числе половых, ведь именно они чаще всего вызывают вялотекущий воспалительный процесс в яичниках и влияют как на зачатие, так и на течение беременности.
Повреждение маточных труб
Повреждение маточных труб – их полная непроходимость, а также измененная подвижность трубы.
Вышедшая из доминантного фолликула и готовая к оплодотворению яйцеклетка направляется к маточным (фаллопиевым) трубам и находится там, ожидая сперматозоид. Естественно, если проходимость труб нарушена, оплодотворение будет крайне затруднено.
Чаще всего трубы бывают повреждены в результате воспаления, вызванного инфекциями, передающимися половым путем. При этом нарушения в трубах могут быть самые разные – от повреждения ресничек, выстилающих трубы изнутри, до образования гидросальпинкса (скопление жидкости в маточной трубе, запаянной в результате воспаления).
Для определения проходимости маточных труб применяют гистеросальпингографию. Суть этого метода заключается в том, что в полость матки вводится контрастное вещество, и под рентген-контролем проверяется движение контраста по маточным трубам и проникновение его в брюшную полость, также есть метод соногистерография – проверка проходимости маточных труб при помощи УЗИ.
Нарушения строения матки
Любые образования, деформирующие полость матки, действуют как внутриматочная спираль, не позволяя яйцеклетке прикрепиться к эндометрию. К подобным заболеваниям относят полипы слизистой матки, миому матки, эндометриоидные образования, а также врожденные аномалии развития матки – седловидную, двурогую матку, матку с неполной перегородкой, полное удвоение матки и другие.
Многие заболевания влияют на качество слизи шейки матки. Если она слишком густая, то сперматозоиды не могут преодолеть ее. Если же слизь ядовита для сперматозоидов (по химическому составу или из-за иммунных особенностей), то они просто погибнут.
Истинная эрозия шейки матки, а также полипы цервикального канала шейки могут быть причиной бесплодия за счет изменения показателей слизи, и поэтому требуют обязательного удаления до начала лечения бесплодия.
Эндометриоз
В норме, клетки эндометрия образуют внутреннюю поверхность матки, помогают эмбриону питаться, а в отсутствие беременности участвуют в менструации.
При эндометриозе клетки эндометрия разрастаются, образуя нечто вроде полипов или глубоких «карманов» в толще матки, могут проникать в маточные трубы, яичники и даже в брюшную полость.
Эндометриоз нарушает процессы созревания яйцеклетки, мешает слиянию яйцеклетки и сперматозоида, а также нарушает прикрепление оплодотворенной яйцеклетки к стенке матки.
Психологические причины
Психологические причины также бывают причиной бесплодия. Известны такие состояния, как аменорея военного времени, стрессовая аменорея, даже экзаменационная аменорея, когда из-за стресса нарушается работа функций гормонозависимых органов.
К психологическим относят причины идиопатического бесплодия (бесплодия неясного генеза). У женщины (реже у мужчины) подсознательно сложилось отрицательное отношение к возможной беременности, а потому организм сам, автоматически не позволяет совершиться процессам, приводящим к зачатию.
Если все те причины бесплодия, о которых уже сказано, у семейной пары отсутствуют, то в этом случае лечение бесплодия не требуется. Для зачатия тогда значимым фактором является синхронизация времени «встречи» сперматозоида с яйцеклеткой. Созревшая яйцеклетка может «ожидать встречу» со сперматозоидом от 12 часов до нескольких дней.
Абсолютное женское бесплодие (показание ЭКО)
Абсолютное женское бесплодие – отсутствие или стойкая непроходимость маточных труб – является показанием к экстракорпоральному оплодотворению с последующим переносом эмбрионов в матку матери (ЭКО).
При всех видах бесплодия, кроме абсолютного, как правило, удается провести лечение, позволяющее забеременеть естественным путем и подготовить организм к нормальному протеканию беременности и родов.
Источник: https://lit-clinic.ru/about/articles/prichiny-zhenskogo-besplodiya/
Мониторинг созревания фолликулов, фолликулы в яичнике на УЗИ (Фолликулометрия) – 1210 рублей — Клиника «Доктор рядом»
Такой метод исследования УЗИ, как фолликулометрия, применяют если нужен длительный контроль за ростом и развитием фолликулов у женщин. Сам по себе фолликул представляет собой структурный элемент яичника, который обеспечивает защиту несозревшей яйцеклетки, находящейся внутри него. От функциональности фолликула зависит процесс дозревания, оплодотворения и хода беременности.
Развитие женской половой системы и определение количества фолликулов происходит ещё в период внутриутробного развития. Это число остаётся неизменным в течение жизни. Ежемесячно происходит созревание одного фолликула.
Пройти процедуру можно в сети клиник «Доктор рядом». К нам обращаются все те, кто желает, чтобы она прошла максимально комфортно и дала необходимые результаты. Наши диагносты проводят контроль фолликулов в 1-ую фазу цикла. Цель — зафиксировать факт и время овуляции, в процессе которой из фолликула выходит созревшая яйцеклетка.
Нахождение фолликулов в яичниках является естественным и при проведении исследования позволяет определить прохождение овуляции у пациентки и оценить её шансы на зачатие ребёнка. Как правило, в процессе исследования выявляют несколько фолликулов, один из которых больше остальных. Это — доминантный фолликул, который содержит в себе яйцеклетку, выходящую при овуляции. В случае, если у пациентки выявляют на УЗИ сразу два доминантных фолликула, это значит что она может зачать двойню.
Фолликулы просматриваются приблизительно с 7-го дня цикла вплоть до начала у женщины месячных, во время которых они исчезают, после чего цикл повторяется снова. Если у пациентки имеются нарушения репродуктивной системы, количество фолликулов может изменять, они могут отсутствовать или быть в чрезмерно большом количестве. Всё это проявляется в сбоях цикла, нерегулярных менструациях или их полном отсутствии.
Показателями по количеству фолликулов являются следующие:
-
Четыре-шесть — низкая вероятность зачатия;
-
Семь-двенадцать — высокая вероятность зачатия;
-
Менее четырёх или более шестнадцати — невозможность зачатия.
Показания к фолликулометрии:
-
Пациентка не может зачать в течение более чем одного года при регулярных половых актах без контрацептивов;
-
Если планируется ЭКО (оплодотворение вне женского организма с переносом эмбриона в маточную полость пациентки);
-
Различные сбои гормонального фона;
-
Если существует необходимость стимулировать овуляцию;
-
Если планируется проведение такой процедуры, как искусственная инсеминация.
Как подготовиться к ультразвуковому исследованию фолликулов?
Процедура не требует от пациентки какой-то специальной подготовки. Необходимо выполнить те же рекомендации, что и при подготовке к исследованию органов малого таза:
-
За несколько дней до исследования исключить из рациона продукты, способствующие газообразованию: кисломолочные продукты, свежие овощи и фрукты, чёрный хлеб и бобовые;
-
В случае, если врач прописал средства, приём которых позволяет уменьшить количество газов в кишечнике, нужно их выпить в обозначенные сроки;
-
Если исследование проводят трансвагинально, она проводится при пустом мочевом пузыре, если трансабдоминально — при полном. В последнем случае нужно за полтора часа выпить полтора литра негазированной воды. Если это невозможно по каким-либо причинам, нужно воздержаться от мочеиспускания в течение пяти часов.
Как проводится контроль фолликулов?
Этапы проведения процедуры зависят от того, какой доступ используют.
| Способ проведения | Этапы процедуры |
| Трансабдоминально |
|
| Трансвагинально |
|
Фолликулометрия по дням
сложность методики заключается в необходимости проведения исследований каждые несколько дней. В целом, пациентка должна пройти шесть процедур с разной частотностью. Это требует не только времени, но и соответствующих финансовых затрат. Каждое посещение диагноста и исследование фолликулов на УЗИ направлено на решение определённых задач и, соответственно, должно быть осуществлено в определённые дни.
| Когда проводится? | Что позволяет увидеть? |
| 1-ое УЗИ осуществляют сразу после завершения менструации. | В одном из яичников можно увидеть два-три фолликула диаметром от пяти до девяти мм. В этот период толщина внутренней слизистой матки (эндометрия) составляет около двух-трёх миллиметров, а его однородная структура не имеет включений. |
| Второе исследование проводят на десятый-одиннадцатый день цикла. | Возможно определение доминантного фолликула, который развивается быстрее других и имеет диаметр не менее десяти милиметров. Каждый день он увеличивается как минимум на два миллиметра. Толщина эндометрия в это время достигает пяти миллиметров. В случае, если диагност не смог обнаружить доминантный фолликул, исследования прекращают. |
| Третье по счёту УЗИ проводят на двенадцатый-тринадцатый день цикла, когда появляются первые признаки овуляции. |
|
| Четвёртая процедура контроля фолликулов проводится через день после третьей. | В норме она должна обнаружить овуляцию, при которой доминантный фолликул исчезает, а на его месте появляется тело, которое имеет неровные контуры или жидкость. Если такого не обнаружено, исследование проводят каждый день до тех пор, пока это не случится. |
| Пятое УЗИ проводят в период с пятнадцатого по семнадцатый день цикла. | Вместо фолликула обнаруживают жёлтое тело звёздчатой формы. Толщина эндометрия составляет от тринадцати миллиметров, а сам он перестаёт быть трёхслойным. |
| Шестое диагностическое исследование проводят не ранее чем на 21-ый день цикла. | В норме оно позволяет обнаружить внедрение оплодотворённой яйцеклетки в матку. Эндометрий в этот период времени имеет ту же толщину, что и ранее, и приобретает однородную структуру. Жёлтое тело может увеличиваться в размерах. |
Трактовка результатов фолликулометрии
Диагностическое исследование позволяет определить, насколько правильно функционируют яичники. Врач сравнивает полученные результаты с нормой и определяет, имеются ли отклонения. Норма в данном случае следующая: овуляция не требует стимуляции, все процессы проходят без сбоев, доминантный фолликул развивается и пропадает, а после него появляется жёлтое тело. При выявлении тех или иных отклонений проводят дополнительную диагностику или определяют диагноз.
Преимущества фолликулометрии в клинике «Доктор рядом»
Источник: https://www.drclinics.ru/nashi-uslugi/med-uslugi/ultrazvukovye-issledovaniya/uzi-kontrol-sozrevaniya-follikulov/