Оплодотворение: как происходит зачатие и когда ощущаются первые симптомы
Таинство зарождения жизни начинается с процесса оплодотворения яйцеклетки. В момент слияния мужского и женского генетического материала происходит зачатие, результатом которого впоследствии становится новый человек. Мы предлагаем рассмотреть, что представляет из себя процесс оплодотворения, как достичь желанной беременности, если есть физиологические преграды и по каким признакам понять, что женщина скоро станет мамой.
Когда возможно оплодотворение и как оно происходит
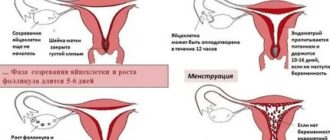
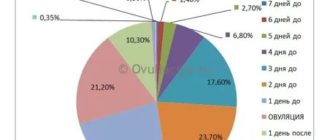
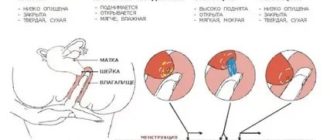
Из школьного курса анатомии известно, что наиболее благоприятный период для зачатия – овуляция – приходится на середину менструального цикла.
Но не каждый знает, что близко «познакомиться» со сперматозоидом женская клетка может в короткий промежуток – выйдя из фолликула готовая к оплодотворению женская клетка проникает в маточную трубу и ждет «встречи» не более суток.
Чтобы предотвратить попадание яйцеклетки в брюшную полость волоски, скользящие по маточным трубам «мониторят» сигналы, подаваемые эндокринной системой, и, если 24 часа истекло, предотвращают проникновение мужских клеток, во избежание внематочной беременности.
Интересный факт! Активный сперматозоид способен «ждать» яйцеклетку несколько суток, если не обнаружит ее в маточной трубе. Особо подвижные носители мужского генотипа проникают в брюшную полость и хаотично движутся вокруг органов.
Каким образом и за какой промежуток времени сперматозоид добирается до яйцеклетки
При эякуляции оплодотворение происходит благодаря одному-единственному сперматозоиду, но сам он до намеченной цели не доберется. Под микроскопом заметна «командная игра», когда миллионы «игроков» стремятся до яйцеклетки: слабые гибнут, еще столкнувшись с защитной флорой влагалища, а подвижные достигают ампулярного отдела трубы. На весь процесс уходит около двух часов.
Оплодотворение происходит не сразу
Созревшая яйцеклетка надежно защищена оболочкой, прорвать которую даже сильному сперматозоиду невозможно, требуются усилия сотен «соратников», выделяющих ферменты для разрушения защиты. Если сильного генетического материала мало, для оплодотворения понадобится инсеминация спермой, подготовленной для проникновения в яйцеклетку.
До ядра добирается один сперматозоид, после чего защитная оболочка приходит в режим повышенной защиты и не пропускает внутрь мужские клетки. Происходит слияние ядер, образуя зиготу, содержащую 46 хромосом с генотипом мужчины и женщины. Дробление и образование эмбриона наступает спустя 25-30 часов.
Научный факт! «Проигравшие» сперматозоиды не погибают сразу, а определенное время продолжают выделять химические ферменты. Есть предположение, что таким образом они обеспечивают комфортную среду в яйцеводе, чтобы плодному яйцу было проще двигаться в полость матки. При инсеминации подобную благоприятную ситуацию создают при помощи медикаментозных назначений.
Что происходит дальше
Оплодотворенная клетка 2-3 суток находится в месте, где ее «настиг» сперматозоид, в этот период происходит активное деление, далее зигота при помощи волосков и сокращению мышц трубы начинает движение к матке, в полость которой и попадает через 5-7 дней. Желтое тело, образовавшееся на месте фолликула, из которого вышла яйцеклетка, активно «генерирует» прогестерон, подготавливая маточный эндометрий для прикрепления эмбриона.
Важно! Иногда в процессе внедрения плодное яйцо повреждает кровеносные сосуды и появляются выделения, похожие на менструальные. Такой признак способен сбить женщину с толку, покажется, что оплодотворения не произошло. Прежде чем делать поспешные выводы дождитесь результатов подтверждающих или опровергающих беременность.
Как и когда можно почувствовать первые признаки беременности
Незащищенный половой контакт в овуляционный период не является 100-процентной гарантией оплодотворения. Искать признаки и изучать симптомы с первого дня – занятие неблагодарное. Ощущения, характерные наступлению беременности, появляются приблизительно на 10-14 день с момента зачатия, когда бластоциста закрепилась на слизистой матки и начала синтезировать выделение гормонов, не свойственных небеременной женщине. В частности, увеличивается содержание хорионического гонадотропина.
Сдав анализ на ХГЧ на 10-12 день можно узнать наступила беременность или нет, также наличие плодного яйца и его расположения на раннем сроке можно увидеть на УЗИ.
Если возникли вопросы по планированию беременности или желанное зачатие не происходит естественным путем, обращайтесь. Наши сотрудники помогут разобраться в сложной ситуации, проведут эффективную диагностику и при необходимости назначат лечение, чтобы достичь лучшей в мире победы – появления на свет здорового малыша.
Источник: https://www.ivf-nn.ru/about/articles/557/
Эко (экстракорпоральное оплодотворение)
Искусственное оплодотворение женщины — это эффективная методика лечения бесплодия. При применении данного метода оплодотворение взятых у пациентки яйцеклеток осуществляется в искусственных условиях. Полученные клетки определенное время находятся в пробирке, затем часть эмбрионов пересаживают в полость матки.
Экстракорпоральное оплодотворение (ЭКО) — метод лечения бесплодия, при котором отдельные или все этапы зачатия и раннего развития эмбрионов происходят вне женского организма.
Показания к назначению ЭКО
Искусственное оплодотворение показано в следующих случаях:
- Отсутствие у пациентки маточных труб;
- Наличие у пациентки спаечной болезни;
- Преждевременное истощение яичников у женщины;
- Наличие эндометриоза;
- Непроходимость маточных труб;
- Наличие овуляторных нарушений у пациентки;
- Наличие несколько неудачных попыток внутриматочных инсеминаций в анамнезе.
Сделать ЭКО в Киеве необходимо и при астенозооспермии, аномалиях развития полового члена, аутоиммунных нарушениях, ретроградной эякуляции.
Противопоказания к проведению процедуры
Клиника искусственного оплодотворения в Киеве предоставляет услуги по проведению ЭКО. Процедуру запрещается проводить при наличии следующих отклонений:
- Наличие у женщины хронических болезней, которые препятствуют нормальному вынашиванию беременности;
- Приобретенная деформация полости матки. При этой патологии имплантация эмбриона не представляется возможной;
- Опухоли матки, при которых требуется оперативное вмешательство;
- Онкологические заболевания;
- Наличие у женщины психических заболеваний.
В некоторых случаях первая попытка оказывается неудачной. Актуален вопрос: сколько стоит ЭКО в Киеве, выполняемое повторно? Его цена составляет 23350грн. Стоимость третьей попытки ЭКО — 22500грн.
Клиники ЭКО в Киеве цены устанавливают различные. К примеру, в других клиниках репродуктивной медицины цена услуги составляет около 61000грн.
Давайте разберемся как происходит ЭКО. Для того чтобы при помощи ЭКО беременность прошла без отклонений, нужно пройти предварительное обследование. Обычно оно занимает не более месяца. На данном этапе доктор объясняет супругам суть дальнейшего лечения, предоставляет информацию о вероятных рисках, которые могут возникнуть на разнообразных этапах проведения ЭКО. Перед процедурой супруги должны сдать соответствующие анализы, получить консультации различных специалистов.
На втором этапе ЭКО Киев происходит забор яйцеклеток. Обычно яйцеклетки извлекают из яичников спустя тридцать шесть часов после введения соответствующих лекарственных средств. К ним относятся:
- «Овитрел»;
- «Диферелин»;
- «Прегнил».
Клиника ЭКО «Родинне джерело» предоставляет женщине комфортные условия. Манипуляция осуществляется под внутривенной анестезией. После забора яйцеклеток женщине нужно оставаться в клинике на протяжении двух часов.
После этого сперматозоиды и яйцеклетки помещают в инкубатор. В этом устройстве созданы оптимальные условия, которые необходимы для полноценного развития эмбрионов. Продолжительность периода культирования клеток составляет от 2-х до 6 дней. Продолжительность времени культивации устанавливается врачом-репродуктологом. Она зависит от ряда клинических показаний.
К последующим этапам ЭКО относятся:
- Перенесение эмбрионов в полость матки;
- Назначение лекарственных средств для поддержки лютеиновой фазы;
- Диагностика наступления беременности;
Стоимость ЭКО зависит от количества перенесенных в прошлом процедур. Цена программы оплодотворения in vitro (первая попытка) составляет 24200грн.
В программу ЭКО Киев, стоимость которой указана выше, входят:
- Общая анестезия;
- Комплексный УЗИ-мониторинг овуляции первого цикла;
- Проведение пункции фолликулов яичников;
- Оплодотворение яйцеклеток;
- Осуществление культивирования эмбрионов;
- Пересадка эмбрионов.
12 месяцев назад мы начали программу ЭКО. В результате стимуляции яичников было получено всего две яйцеклетки. Но мы всегда верили в положительный результат. И нашей доченьке уже 4 месяца. Спасибо всему коллективу клиники за профессионализм и поддержку, а особенно главному врачу клиники Стрелко Галине Владимировне.
Хочу сказать огромное спасибо докторам клиники «Айвимед»! Если бы не вы, то у нас с мужем не было бы нашего дорого и долгожданного сыночка. У меня долго не получалось забеременеть, я ходила по разным врачам и клиникам. И только здесь мне поставили правильный диагноз. К сожалению, именно эндометриоз не давал мне стать мамой. Спасибо доктору, что сразу предложила делать ЭКО не откладывая. Мы с мужем
согласились. Забеременеть получилось со второго раза. Это было огромное счастье для нас! Ведь многие говорят, что эндометриоз – это приговор. На своем примере я могу сказать, что все возможно!
Источник: https://infertility-kiev.com/services/eko/
Экстракорпоральное оплодотворение (ЭКО)
Экстракорпоральное оплодотворение (ЭКО) — ведущее направление вспомогательных репродуктивных технологий (ВРТ). ВРТ — это методы терапии бесплодия, при которых отдельные или все этапы зачатия и раннего развития эмбрионов осуществляются вне организма.
ЭКО используется в мировой практике в терапии бесплодия с 1978 года. В Беларуси ЭКО и перенос эмбрионов (ПЭ) в полость матки практикуется нашими специалистами с 1995г.
Процедура ЭКО состоит из следующих этапов
- стимуляция яичников, включая мониторинг фолликулогенеза и развития эндометрия
- пункция фолликулов яичников
- оплодотворение ооцитов и культивирование эмбрионов in vitro
- перенос эмбрионов в полость матки
- поддержка лютеиновой фазы стимулированного менструального цикла
- диагностика беременности ранних сроков
Проведение ЭКО также возможно в естественном менструальном цикле, без индукции суперовуляции.
Показания для проведения ЭКО
- бесплодие, не поддающееся терапии, или вероятность преодоления которого с помощью ЭКО выше, чем другими методами.
При отсутствии противопоказаний ЭКО может проводиться по желанию супружеской пары (женщины, не состоящей в браке) при любой форме бесплодия.
Противопоказания для проведения ЭКО
- соматические и психические заболевания, являющиеся противопоказаниями для вынашивания беременности и родов
- врожденные пороки развития или приобретенные деформации полости матки, при которых невозможна имплантация эмбрионов или вынашивание беременности
- опухоли яичников
- доброкачественные опухоли матки, требующие оперативного лечения
- острые воспалительные заболевания любой локализации
- злокачественные новообразования любой локализации, в том числе в анамнезе
1. Анализ крови на гормоны:
Пролактин, ТТГ, своб. Т4, антитела к ТПО, антитела к ТГ, тестостерон, кортизол, 17-гидроксипрогестерон, ДГЭА-сульфат,АМГ, ФСГ, ЛГ — на 2-5 день менструального цикла; эстрадиол, прогестерон — на 7-10 и 20-23-й дни менструального цикла.
2. Комплексное обследование на урогенитальные инфекции (мазок/соскоб на хламидии (ПЦР), мазок/посев на мико- и уреаплазму, мазок и бак.посев из половых путей на флору). При отсутствии патологии результаты действительны 6 мес.
3. Ультразвуковое исследование органов малого таза (УЗИ).
4. Спермограмма (после 3-4 дней полового воздержания). Этот анализ желательно сделать в нашем Центре.
5. Мазок на цитологию с шейки матки + кольпоскопия. При отсутствии изменений действительны 1 год.
6. Анализ крови на токсоплазмоз, краснуху, герпес, ЦМВ (IgM, IgG), хламидии (IgA, IgG).
7. УЗИ молочных желез, УЗИ щитовидной железы.
8. Анализ крови на антифосфолипидные антитела + коагулограмма + Д-димер.
9. Кариотипирование обоим супругам (по показаниям).
II Этап (проводится непосредственно перед началом лечения в программе ЭКО и др.)
1. Анализ крови обоих супругов на сифилис, ВИЧ, гепатит В и С (действительны 1 мес.), группу крови, Rh-фактор.
2. Жене: Анализ крови на сахар, клинический анализ крови, общий анализ мочи, биохимический анализ крови, коагулограмма, мазок из половых путей на флору (действительны 10 дней).
3. Заключение терапевта о состоянии здоровья и отсутствии противопоказаний к беременности.
ЛЕЧЕНИЕ В ПРОГРАММЕ ЭКО ОБЫЧНО НАЧИНАЕТСЯ НА 21-Й ДЕНЬ ИЛИ 2-3 день ОТ НАЧАЛА МЕНСТРУАЦИИ В ЗАВИСИМОСТИ ОТ ВЫБРАННОГО ВРАЧОМ ПРОТОКОЛА ЛЕЧЕНИЯ.
При отсутстви возможности пройти обследование по месту жительства — все обследования можно пройти в Центре вспомогательной репродукции «ЭМБРИО».
Источник: http://www.embryo.by/services/eko/
Оплодотворение и перенос эмбрионов
Процедура переноса эмбрионов начинается с забора яйцеклеток. День, когда он производится, считается нулевым; сама процедура забора проходит под общим наркозом. Далее яйцеклетки пациентки вместе со спермой супруга/партнера передаются биологам, и происходит лабораторный этап оплодотворения яйцеклеток (ЭКО, ИКСИ и др.)
Для достижения оптимальной оплодотворяющей способности перед процедурой оплодотворения сперма обрабатывается в лаборатории, после чего сперматозоиды и яйцеклетки совместно культивируют в инкубаторе 24 часа в специальной среде.
На первый день переноса идет оценка результата оплодотворения, а уже на вторые сутки происходит деление клеток (бластомер), — оплодотворенная яйцеклетка становится эмбрионом.
Культивирование эмбрионов происходит в течение 2-5-ти суток, а параллельно с этим эмбриологи отбирают из них наиболее перспективные для дальнейшего развития.
Для переноса может быть выбран день со 2-ого по 5-ый в зависимости от нескольких факторов, и определяется он врачом-репродуктологом практически сразу после проведения пункции (забора яйцеклеток).
Факторы, определяющие подходящий день для переноса
- Количество полученных яйцеклеток;
- Возраст пациентки;
- Количество проведенных ранее переносов;
- Процесс развития эмбрионов;
- Временной фактор (наличие у пациентки свободного времени);
- Историю лечения и индивидуальные характеристики каждой конкретной пациентки, и др.
Чаще всего процедура происходит на 2-3-ий день, если:
- При заборе было получено небольшое количество яйцеклеток;
- Это первый для пациентки опыт проведения процедуры искусственного оплодотворения;
- Возраст пациентки не превышает 35 лет;
- Присутствует ограничивающий временной фактор (например, иногородние пациенты);
- В распоряжении врачей оказывается ограниченное количество эмбрионов (отсутствие выбора).
Таким образом, в ситуации забора 1-2 яйцеклеток основная задача врачей состоит, прежде всего, в том, чтобы оценить, произошло ли их оплодотворение, — это можно сделать уже на второй день (если считать первый день нулевым – то уже на первый день), и происходит ли развитие эмбрионов. Если качественных эмбрионов оказывается не более 2-ух, то их стараются перенести как можно скорее, так как нет смысла в их дальнейшем культивировании, а материнский организм является наилучшей для них средой.
Рассмотрим другую ситуацию: пациентка старше репродуктивного возраста, и для нее это не первая попытка забеременеть с помощью вспомогательных репродуктивных технологий. В таком случае после получения 1-2-ух или даже 3-х яйцеклеток иногда перед врачом-репродуктологом стоит задача, в принципе оценить ее шансы на успешный результат после процедуры искусственного оплодотворения. Наиболее эффективным вариантом в такой ситуации будет культивирование полученных эмбрионов до 3-5 дня.
Перенос на 5-ый день также рекомендуется в случае, когда на 2-3-ий день развития у врачей в распоряжении оказываются несколько эмбрионов одинакового качества, — тогда возникает необходимость культивировать их далее для того, чтобы выбрать самый лучший и перспективный из них с точки зрения дальнейшего развития.
Выбирая технологию селективной подсадки одного эмбриона (eSET),врачи клиники «АВА-ПЕТЕР» также стремятся культивировать эмбрион до 5-ого дня.
Если развитие эмбрионов по каким-то причинам не происходит, и врач-репродуктолог приходит к заключению, что смысла в повторении данной процедуры в таком же режиме нет, — пациентке могут быть предложены другие программы клиники «АВА-ПЕТЕР» – донорство ооцитов или суррогатное материнство.
Назначить наиболее оптимальный день переноса для достижения желаемого результата может только врач-репродуктолог, опираясь, прежде всего, на индивидуальные характеристики и ситуацию каждой конкретной пациентки, и, конечно, свой опыт.
Если же отталкиваться от доказательной медицины, то результаты, полученные при переносе пятидневных эмбрионов, все же выше, чем двухдневных: таким образом, если есть такая возможность, – врачи клиники «АВА-ПЕТЕР» стараются проводить процедуру на 5-ый день.
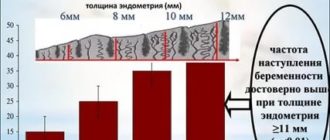
Сама процедура занимает совсем немного времени, как правило, 5-10 минут: после консультации с врачом-репродуктологом пациентке проводят УЗИ, – врач оценивает расположение матки и толщину эндометрия – и происходит сам процесс.
Хорошего качества эмбрионы, которые не планируется использовать в текущей процедуре ЭКО, можно подвергнуть криоконсервации – низкотемпературному хранению – для дальнейшего использования в случае неудачной попытки или для последующей беременности.
Очень многих пациенток интересуют, будут ли болезненные ощущения или ярко выраженные боли, а также происходят ли какие-то изменения в организме при проведении данной процедуры?!
Перенос эмбрионов в полость матки – совершено безболезненная процедура и проводится без наркоза.
В процессе многие пациентки «чувствуют» различные признаки беременности или, наоборот, ее отсутствия. Но такие проявления, среди которых может быть тошнота, набухание груди, головокружение, сонливость или отсутствие предменструальных явлений, а также проведение теста на беременность сразу после процедуры – не являются верными показателями какого-либо результата. Чаще всего эти проявления связаны с проведением заместительной терапии.
На 12-14 день после переноса эмбрионов пациентке проводят анализ крови на ХГЧ (гормон, выделяемый плацентой во время беременности), и становится понятен результат. Если беременность наступила, то женщина начинает ощущать по мере развития все ее основные признаки, которые в основном ничем не отличаются от симптомов беременности, которая наступила естественным образом.
Период ожидания беременности для любой женщины является очень тяжелым с точки зрения эмоционального напряжения, в это время ей как никогда важна психологическая поддержка семьи и близких. Кроме того, в клинике «АВА-ПЕТЕР специально для пациенток, прошедших процедуру экстракорпорального оплодотворения, круглосуточно работает телефон для экстренной связи, по которому в случае возникновения каких-либо волнений их проконсультируют специалисты клиники.
Многие пациентки также волнуются о том, как именно вести себя после переноса эмбрионов?!
Врачи рекомендуют женщинам продолжать ввести свою повседневную жизнь, дополнив ее по возможности:
- прогулками на свежем воздухе;
- сном около 8 часов в сутки;
- сбалансированным питанием.
А также включив в нее некоторые незначительные ограничения, основные из которых:
- нахождение в общественных многолюдных местах;
- отказ от тяжелых физических нагрузок;
- воздержание от половой жизни;
- посещение бани и сауны.
Но влияние внешней среды все же является достаточно косвенным фактором: беременность в случае переноса эмбрионов имеет четкую причинно-следственную связь, и для ее наступления важны, как качество эмбрионов и эндометрия, так и правильно назначенная поддерживающая терапия, и, конечно, опыт, и профессионализм врача-репродуктолога.
ответ одного из ведущих репродуктологов клиники «АВА-ПЕТЕР» Бориса Александровича Каменецкого на вопрос От чего это зависит успешный перенос эмбрионов?
Источник: https://avapeter.ru/clients/blog/oplodotvorenie-i-perenos-embrionov/
Как происходит искусственное оплодотворение | Доктор КИТ
Многие пары не видят ничего сложного в столь природном процессе зарождения новой жизни. Но так сложилось, что радость быть родителями могут почувствовать далеко не все. Некоторые семейные пары годами не могут обзавестись долгожданным потомством, а все их старания оборачиваются крахом. И в этом деле на помощь приходит наука.
Сегодня существует немало методик искусственного оплодотворения. Наиболее популярным методом является экстракорпоральное оплодотворение, которое помогает практически каждой паре, у которых есть хотя бы мизерные шансы на зарождение новой жизни.
В этой статье мы рассмотрим основные этапы искусственного оплодотворения и определим, как же именно происходит такая процедура.
Какими бывают методы искусственного оплодотворения
Искусственное оплодотворение может производиться несколькими путями:
- Так, наиболее простым считается искусственная инсеминация. В этом случае пациентке в матку при помощи тончайшей иглы вводят сперматозоиды, которые и будут оплодотворять яйцеклетку. В большинстве случаев берется сперма мужа, однако если она не является пригодной, пара может выбрать донорскую сперму. В частности, такой метод хорош для одиноких женщин, которые не собираются лишать себя радостей материнства. Процедура занимает относительно немного времени и при условии, что женщина полностью здорова, приносит довольно высокую эффективность.
- Экстракорпоральное оплодотворение. Позиционируется как наиболее эффективный метод искусственного оплодотворения. На нем мы и остановимся более подробно.
Кому показано ЭКО?
Впервые экстракорпоральное оплодотворение было применено еще в 1944 году американскими врачами, однако тогда оно оказалось неуспешным. И только более чем 30 лет спустя британцы смогли сделать операцию успешно.
Сейчас же считается, что если у пары есть хотя бы небольшой шанс на беременность, ЭКО помогает его увеличить в разы. Более того, именно такой метод помогает решить около 35 процентов случаев бесплодия.
Считается, что из 20 беременностей, выполненных путем ЭКО, 18 заканчиваются полноценными родами ребенка.
Само ЭКО не означает, что в дальнейшем женщина не сможет забеременеть и выносить ребенка своими силами. Случаи, когда после зачатия из пробирки осуществлялась повторная естественная беременность уж точно были зафиксированы.
Экстракорпоральное оплодотворение применяют при всех причинах и случаях бесплодия. Так, оно допустимо для женщин, у которых уже были выкидыши, для тех, у кого наблюдаются проблемы гинекологического характера, а также для тех, кто переносил операции по удалению яичников.
Таким образом, может сложиться впечатление, что данная операция допустима практически для каждой женщины, однако на самом деле это далеко не так.
Противопоказания ЭКО
Существует целый ряд противопоказаний, из-за которых женщине могут запретить выполнять экстракорпоральное оплодотворение. Так, данная операция запрещена в таких случаях:
- Если у будущей матери наблюдаются отклонения психического характера,
- если женщина болеет раком яичников,
- если у матки есть необратимые патологии,
- если в половых органах замечены воспалительные процессы,
- если у женщины есть злокачественная опухоль (при этом учитывают не только половые органы, но и любые другие).
Получается, что для того, чтобы женщине произвели экстракорпоральное оплодотворение, она должна быть полностью здорова. Естественно, исключением является заболевание, из-за которого она и не может обзавестись потомством.
По этой причине перед проведением ЭКО пациентку нужно всесторонне обследовать. Доктор назначит немало анализов, каждый из которых позиционируется как обязательный.
Процесс ЭКО
Экстракорпоральное оплодотворение начинается с полноценного обследования женщины. В его рамках доктор определяет, действительно ли есть надобность проводить процедуру экстракорпорального оплодотворения, для чего устанавливают показания и противопоказания, а также определяют гормональный фон пациентки.
Перед тем, как изъять яйцеклетку и оплодотворить ее сперматозоидом, пациентке назначают гормональную терапию. Она может быть представлена как в виде уколов, так и просто в формате таблеток. Таким образом у будущей мамы начинается стадия слишком активной овуляции – суперовуляции.
Сам процесс суперовуляции является индивидуальным и проходит по-особенному для каждой женщины. После того, как фолликулы яичника вырастут до 16-20 миллиметров, несколько из них будут изъяты. Это выполняется в амбулаторных условиях, а сама пациентка будет пребывать или под местным, или под общим наркозом.
После этого яйцеклетки поддают лабораторной обработке, изымая из них излишки жидкости. Далее их поместят в специальные пробирки, в которых уже создана благоприятная среда для присоединения сперматозоидов. При этом доктор выбирает сразу несколько яйцеклеток, а сперма донора или мужа должны быть заполучены именно в этот же день (прерванный половой акт или мастурбация).
Кроме того, всегда можно ориентироваться на замороженную сперму донора.
Сперматозоиды тоже обрабатывают и в установленных количествах добавляют к яйцеклеткам. Их количество из расчета на одну яйцеклетку зависит от подвижности и общего качества спермы. Из всех сперматозоидов принято выбирать самые активные.
Сразу после того, как сформируется эмбрион, его вводят в матку при помощи специального катетера. Одновременно внедряют сразу два эмбриона, что помогает повысить шансы на беременность. Сама процедура продолжается всего несколько минут, а женщина не испытывает никаких болезненных ощущений и может тут же покинуть клинику.
По истечении 12 дней после ЭКО нужно сделать тест на беременность. Если приживаются сразу два эмбриона, а женщина не планирует рожать двойню, лишний эмбрион просто извлекут. Впрочем, наряду с этим повышается и риск потерять все эмбрионы.
По сути, дальше женщина вынашивает плод точно так же, как она бы это делала при беременности естественным путем.
Искусственное оплодотворение – это прямой путь к материнству для тех, кто не может сделать это естественным путем. Главное найти квалифицированных специалистов, которые возьмутся за подобную операцию и сделают ее на высшем уровне.
Запишитесь на консультацию к репродуктологу по телефону
или на сайте Клиники Инновационных Технологий
Источник: https://3dkit.ru/kak-proishodit-iskusstvennoe-oplodotvorenie/