Статьи центров семейной медицины «Здравица»
Прогестерон — это стероидный гормон, продуцируемый у женщин яичниками и в небольшом количестве надпочечниками. Уровень гормона в крови значительно повышается в период овуляции и снижается к моменту менструации.
Прогестерон и сходные с ним синтетические вещества прогестины играют огромную роль в женском организме: стимулируют рост и развитие железистой ткани молочных желез, принимают участие в трансформации эндометрия, готовят женский организм к беременности и ее вынашиванию, влияют на иммунную систему женщины в период беременности, принимают участие в обмене веществ.
Немного о женской анатомии
Для того, чтобы понять действие и значимость этого гормона повторим анатомию и физиологию женских половых органов. К внутренним женским половым органам относится матка, маточные трубы, яичники и шейка матки. Матка имеет грушевидную форму и расположена в проекции малого таза.
В верхней части матки по бокам от нее отходят маточные трубы, которые переходят в яичники. Матка с яичниками составляет репродуктивную систему женского организма. В возрасте 8-13 лет в организме девочки начинает происходить ряд изменений, которые впоследствии приводят к первой менструации.
Это условно говорит о готовности организма к зачатию, вынашиванию и рождению ребенка.
Фазы менструации
Менструация — это цикличный процесс, зависимый от выработки и действия гормонов и здоровья женского организма в целом. Она состоит из 3 фаз:
- фазы десквамации (или отторжения слизистой полости матки, самой менструации)
- фазы пролиферации (формирование и рост нового слизистого слоя матки)
- фазы секреции (разрастание и дальнейшее изменение слизистой для подготовки к принятию оплодотворенной яйцеклетки при наступлении беременности)
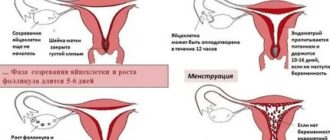
После очередной прошедшей менструации, организм вновь готов к восстановлению. И здесь начинается фаза пролиферации. В яичниках начинают созревать новые фолликулы. Они вырабатывают эстрогены, под действием которых, происходит рост нового слизистого слоя матки.
В норме один из фолликулов опережает рост других и называется доминантным. Достигая своего максимального размера, примерно к 14 дню цикла, он лопается и из него выходит яйцеклетка, готовая к оплодотворению. Остальные фолликулы, не достигшие финишной прямой, уменьшаются в размерах и отмирают.
В доминантном фолликуле на месте выхода яйцеклетки формируется желтое тело. Это временная эндокринная железа, которая вырабатывает прогестерон. Под его действием слизистая матки продолжает активно разрастаться, трансформируется, становится более «пышной». В ней начинают синтезироваться ряд питательных веществ, ферментов, необходимых для имплантации плодного яйца. Пик секреции прогестерона приходится на 20-21 день цикла.
Если зачатия не происходит и беременность не наступает, желтое тело прекращает свою деятельность и регрессирует. С началом регресса активность прогестерона снижается, функциональный слой слизистой матки отторгается, и начинается менструация.
Если происходит оплодотворение и развивается беременность, желтое тело продолжает выработку прогестерона для создания благоприятных условий имплантации, развития и вынашивания беременности. С 17-18 недель беременности прогестерон вырабатывает плацента. Необходимость в желтом теле отпадает, и оно регрессирует.
Для чего же нужен прогестерон?
Поскольку этот гормон необходим для успешной подготовки организма к предстоящей беременности, вынашиванию и родам — его называют гормон беременности. Он выполняет следующие функции:
- готовит эндометрий, преобразуя его к имплантации плодного яйца,
- снижает тонус миометрия, препятствуя самопроизвольному аборту,
- поддерживает эндометрий в состоянии, необходимом для роста и развития эмбриона,
- снижает иммунореактивность организма, препятствуя отторжению плодного яйца как инородного тела,
- повышает вязкость слизистой пробки в цервикальном канале шейки матки, тем самым создавая защитные ворота, препятствующие проникновению бактерий и инородных веществ в полость матки,
- стимулирует рост матки во время беременности,
- укрепляет мышечный слой шейки матки, не позволяя ей укорачиваться и расслабляться,
- вызывает задержку жидкости в организме,
- готовит молочные железы к лактации-стимулирует пролиферацию и железистую трансформацию альвеол, где секретируется молоко,
- влияет на обмен веществ в организме, увеличивает накопление жира, влияет на углеводный обмен,
- продукты распада Прогестерона мягко воздействуют на нервную систему, вызывая расслабление и сонливость.
Очень часто невозможность зачатия связана с дефицитом прогестерона.
Причины дефицита прогестерона
- хронические воспалительные заболевания женских половых органов,
- эндокринные нарушения (сахарный диабет, заболевания щитовидной железы, повышенная выработка пролактина, повышенная выработка мужских половых гормонов, эндометриоз),
- полипы, миомы матки,
- онкологические заболевания,
- хронический стресс,
- недостаточность желтого тела,
- осложнения аборта,
- дисфункциональные маточные кровотечения,
- чрезмерные физические нагрузки и различные диеты (снижение массы тела),
- обильные менструации,
- прием некоторых лекарственных средств (антибиотики, обезболивающие препараты, контрацептивные средства и т.д)
Как заподозрить у себя дефицит прогестерона?
- отсутствие беременности,
- нарушение менструального цикла, болезненность менструаций, предменструальный синдром,
- частые головные боли,
- изменение эмоционального фона (плаксивость, раздражительность, резкие перепады настроения),
- повышенная утомляемость, вялость,
- бессонница или сонливость,
- выпадение волос,
- нарушение терморегуляции.
Возможна ли беременность при сниженном уровне прогестерона? Возможна. Но такая беременность протекает с угрозой прерывания, тянущими, ноющими болями внизу живота, кровянистыми выделениями из половых путей, замершей беременностью.
При дефиците прогестерона происходит спазм артерий, расплавление соединительных волокон эндометрия, ухудшение трофики тканей. При таком состоянии без гормональной поддержки выносить такую беременность не удастся.
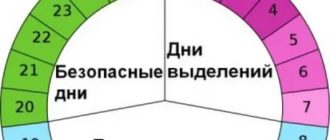
Проверить свой уровень Прогестерона можно сдав анализ крови на 21-23 дни цикла
Источник: https://www.zdravitsa.ru/about/helpful/38
Процедура забора яйцеклеток
Забор яйцеклеток это процедура, которая знаменует собой начало второго этапа цикла ЭКО. Она проводится после того как стимуляция яичников при помощи гормональных препаратов успешно завершена.
В частности, требуется 35-36 часов после назначения ХГЧ, чтобы получить зрелые яйцеклетки на конечной стадии овуляции. Гинеколог при помощи трансвагинального УЗИ и специальной иглы делает пункцию фолликула.
Жидкость, содержащая яйцеклетки всасывается в специальные пробирки, которые затем передаются в лабораторию эмбриологии. Ооциты очищаются от фолликулярной жидкости и крови в чашке Петри и помещаются в питательную среду требуемого химического состава и правильной температуры.
Там же яйцеклетки оплодотворяются спермой вашего партнера или донора.
Забор яйцеклеток является амбулаторной процедурой, занимающей примерно от 20 до 30 минут, в зависимости от количества фолликулов, присутствующих в яичниках. Не делается никаких разрезов и на теле не остается рубцов, так как доступ к яичникам осуществляется не через брюшную полость, а через влагалище.
Пациентке необходима легкая внутривенная седация и восстановительный период после процедуры (примерно час). Из соображений безопасности, женщина должна быть в клинике по крайней мере за 30 минут до процедуры, чтобы пройти кардиограмму и поговорить с анестезиологом о возможных аллергиях, а также проинформировать врача о любых лекарствах, которые она принимает и наличии других проблем со здоровьем.
Не в последнюю очередь, женщинам перед данной процедурой не следует ничего есть или пить с предыдущей ночи.
Сбор и подготовка спермы
В день забора ооцитов, мужчина сдает образец спермы. Перед сдачей образца необходимо воздержаться от половой жизни 3-4 дня. Мастурбация является предпочтительным методом сбора спермы.
Более или менее длительный период воздержания либо использование вспомогательных методов сбора (смазочных материалов, силиконовых презервативов) может повлиять на параметры спермы. После сбора сперма доставляется в лабораторию, где она должным образом подготавливается для процедуры ЭКО.
Цель подготовки заключается в изоляции подвижных сперматозоидов от других элементов и их активизации, для повышения их способности к оплодотворению зрелых яйцеклеток.
Следует отметить, что мастурбация, особенно в клинике, иногда бывает затруднительна для мужчины из-за стресса. Поэтому мужчины могут принести образец спермы полученный дома либо получить и заморозить образец за несколько дней до дня забора ооцитов (хотя свежие образцы всегда предпочтительнее). В случае мужчин с азооспермией, сперматозоиды извлекаются прямо из яичка хирургическим путем.
Оплодотворение
Через несколько часов после извлечения яйцеклетки и подготовки спермы, происходит оплодотворение. В обычном протоколе ЭКО зрелые яйцеклетки помещаются в питательную среду, содержащую обработанные сперматозоиды. Один из них проникает и оплодотворяет яйцеклетку.
В случаях тяжелого мужского бесплодия используются другие лабораторные методы. Например оплодотворение может быть произведено при помощи интрацитоплазматической инъекции сперматозоида (ИКСИ) — техники, при которой происходит введение сперматозоида непосредственно в яйцеклетку.
Ооциты затем инкубируются в лаборатории.
На следующее утро, спустя 16-18 часов с момента оплодотворения, эмбриолог проводит проверку. Первые признаки нормального оплодотворения это наличие двух пронуклеусов (маленьких круглых структур) в ооците. Процент успеха как правило 50% — 100%. Факторы влияющие на эти показатели и последующую скорость развития эмбриона это качество и зрелость ооцитов и спермы, а также качество процедуры обработки и культивации клеток в лаборатории.
Источник: https://www.ivf-embryo.gr/ru/procedura-zabora-yaycekletok
Причины и симптомы поздней овуляции: распространенное ли это явление?
Во время овуляции один из яичников высвобождает яйцеклетку. Она попадает в маточную трубу, где ее может оплодотворить сперматозоид. Если оплодотворение произошло, образовавшаяся в результате зигота прикрепляется к слизистой оболочке матки.
Если оплодотворение не произошло, яйцеклетка выходит из организма вместе со слизистой оболочкой матки во время менструации.
У женщин, чей менструальный цикл длится 28 дней, овуляция приходится примерно на 14-й день. Следовательно, при регулярном цикле овуляция происходит примерно за 14 дней до следующей менструации.
Благодаря этому женщинам с регулярным циклом намного проще отслеживать свои месячные и овуляцию.
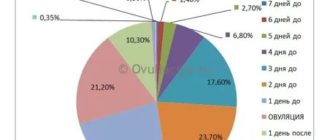
Если же вы хотите забеременеть, вероятность зачатия будет высокой, если заниматься сексом в день овуляции или в течение 5 дней до нее.
Часто ли встречается поздняя овуляция? У многих женщин цикл нерегулярный. Согласно проведенному исследованию, только у 10 % женщин овуляция произошла на 14-й день. Таким образом, 28 дней — это лишь среднее значение. Продолжительность вашего цикла в норме может составлять от 21 до 35 дней. Это не означает, что вы менее фертильны, однако может затруднить прогнозирование овуляции. Кроме того, при нерегулярном цикле сложнее определить, когда секс с наибольшей вероятностью приведет к зачатию.
Если овуляция происходит после 21-го дня цикла, ее можно считать поздней.
У поздней овуляции множество причин. Вот наиболее распространенные из них.
Некоторые лекарства могут влиять на овуляцию и фертильность. К ним относятся:
- антидепрессанты;
- препараты для химиотерапии при онкологии;
- лекарства для щитовидной железы;
- стероиды.
Обратитесь к информации для пациентов или проконсультируйтесь с врачом, если считаете, что лекарство, которое вы принимаете, может влиять на вашу овуляцию или фертильность.
Один из естественных результатов грудного вскармливания — изменение менструального цикла. В течение всего периода кормления грудью месячные могут отсутствовать или идти нерегулярно. Соответственно, и овуляция может не происходить.
Синдром поликистозных яичников
Синдром поликистозных яичников (СПКЯ) — распространенное заболевание, которое влияет на работу яичников.
Основные признаки СПКЯ:
- нерегулярные менструации;
- высокие уровни мужских половых гормонов;
- увеличенные яичники со множеством фолликулов.
У женщин с СПКЯ часто не происходит созревание фолликула и высвобождение яйцеклетки, то есть овуляция не случается.
Для СПКЯ могут быть характерны такие симптомы:
- менструации нерегулярные или отсутствуют;
- есть сложности с зачатием;
- отмечается повышенное оволосение на лице и теле;
- наблюдается выпадение волос, увеличение жирности кожи, повышение массы тела.
Поговорите с врачом, если подозреваете у себя СПКЯ.
Нарушение функции щитовидной железы
Щитовидная железа расположена в передней части шеи. Она вырабатывает гормоны, которые контролируют частоту сердечных сокращений, температуру тела и другие важные показатели организма. Чрезмерная или недостаточная активность щитовидной железы могут вызвать проблемы с овуляцией.
К симптомам гиперфункции щитовидной железы относятся:
- раздражительность;
- перепады настроения;
- усталость или слабость;
- нерегулярный или необычно быстрый сердечный ритм.
Симптомы гипофункции щитовидной железы:
- усталость;
- набор массы тела;
- депрессия;
- мышечные боли.
Обратитесь к врачу за консультацией по поводу диагностики и лечения заболеваний щитовидной железы.
Стресс
Испытывать стресс в течение дня или недели — это естественно. Личные или рабочие проблемы и множество других факторов могут вызвать у вас беспокойство.
Но когда в жизни слишком много стресса или он длится чересчур долго, это может серьезно повлиять на ваш организм. Если ваши менструации стали нерегулярными или у вас не получается забеременеть (несмотря на регулярный секс), причиной может быть стресс.
Если считаете, что стресс негативно влияет на вашу жизнь и общее самочувствие, проконсультируйтесь с врачом. Он порекомендует подходящее лечение.
Симптомы поздней овуляции
Хотя у многих женщин овуляция приходится не на 14-й день, она обычно считается поздней, если случается после 21-го дня цикла. Лучший способ отследить это — наблюдать за признаками овуляции, используя любой из следующих методов.
- Измерение базальной температуры тела. Базальная температура — самая низкая температура тела в течение 24 часов. Используя термометр, вы можете вести учет изменений вашей базальной температуры. Перед овуляцией БТТ, как правило, падает, а сразу после овуляции — резко возрастает.
- Наблюдение за цервикальной слизью. Цервикальная слизь — это выделения, которые можно обнаружить на нижнем белье в течение месяца. Большую часть цикла эти выделения плотные и липкие, но во время овуляции они могут становиться более жидкими и тягучими. Их количество в это время также, как правило, увеличивается.
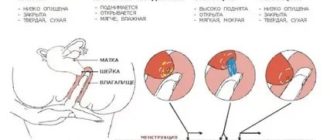
- Отслеживание изменений в шейке матки. При овуляции она становится более мягкой, влажной и открытой. Вы можете это заметить, введя пальцы во влагалище и нащупав шейку матки. Этот признак более сложен для наблюдения: обычно требуется некоторая практика.
Овуляция нередко вызывает и другие симптомы, которые вы можете заметить:
- чувствительность груди;
- дискомфорт в животе;
- усиление полового влечения.
Для определения овуляции врачи все чаще используют ультразвуковое исследование (УЗИ). Уточните у доктора, можете ли вы воспользоваться этим методом.
Возможно, вам будет полезно внести свои симптомы и ощущения в наше приложение. Так вы сможете увидеть закономерности своего цикла.
Это очень просто, но дает весьма точные прогнозы. Подтверждение чему — то, что все больше женщин беременеют с Flo.
Женщины, у которых овуляция приходится на конец цикла, отмечают, что попытки забеременеть могут не увенчаться успехом. Даже если знать о поздней овуляции, сложно предположить, когда секс вероятнее всего приведет к зачатию. Многие женщины падают духом, особенно если знают, что друзья или родственники зачали без особых проблем.
Прежде всего, не расстраивайтесь! У миллионов женщин в мире происходит поздняя овуляция, но им все равно удается зачать. Сосредоточьтесь на том, что предпринять, чтобы увеличить свои шансы забеременеть. Самое простое, но в то же время важное, что вы можете сделать, — наблюдайте за циклом. Чем лучше вы будете его понимать, тем проще вам будет определить, когда у вас происходит (или вот-вот произойдет) овуляция.
Как только яйцеклетка высвободилась из яичника, она начинает свой путь вниз по маточной трубе к матке. С этого момента у нее есть 12–24 часа для оплодотворения сперматозоидом. Не так уж много времени, на первый взгляд. Однако помните: сперматозоиды могут жить в ваших маточных трубах до 5 суток. Следовательно, если вы занимались сексом за несколько дней до овуляции, шансы на оплодотворение яйцеклетки все равно высоки.
Когда вы с партнером планируете беременность, помните о методах, которые помогут увеличить шансы на зачатие.
- Отслеживание изменений цервикальной слизи. Возьмите за привычку следить за природой своих выделений. Перед овуляцией вы можете заметить, что количество выделений увеличилось. Кроме того, они могут стать тягучими: у вас наверняка получится растянуть их до нескольких сантиметров между двумя пальцами. Все это указывает на приближение овуляции — самое время для близости с партнером! Сразу после овуляции цервикальная слизь становится более густой и мутной, ее количество уменьшается.
- Наблюдение за изменением шейки матки. Практикуйте знакомство с ней, вставляя палец во влагалище, когда сидите на унитазе или корточках. Но помните: руки должны быть чистыми, а ногти — короткими! Большую часть цикла шейка матки твердая, сухая и закрытая. По мере приближения овуляции вы почувствуете, что она становится более мягкой, влажной и открытой.
- Проведение тестов на овуляцию. Использование домашних тестов для определения фертильных дней довольно эффективно. Вы можете прочитать об этом больше в статье Полное руководство по тестам на овуляцию.
Возможные последствия поздней овуляции
Поздняя овуляция может повлиять на способность забеременеть. При нерегулярном цикле бывает сложнее отследить и спрогнозировать овуляцию. Из-за этого труднее предположить, когда секс с большей вероятностью приведет к зачатию.
Если вас беспокоит какое-либо состояние или симптом, описанные выше, проконсультируйтесь с врачом. Доктор расскажет о возможных вариантах лечения, а также, вероятно, о том, как изменить образ жизни, чтобы повысить вашу фертильность и укрепить здоровье.
Лечение поздней овуляции
Лечение поздней овуляции зависит от причины ее возникновения. В большинстве случаев лечение возможно консервативными и хирургическими методами.
Для решения этой проблемы стоит обратиться за консультацией к врачу. Чем раньше вы это сделаете, тем скорее сможете рассмотреть варианты и выбрать для себя наиболее подходящий.
Источник: https://flo.health/ru/otslezhivaniye-ovulyatsii/pozdnyaya-ovulyatsiya
Узи фолликулометрия. медицинский центр «парнас»
Фолликулометрия — вид ультразвуковой диагностики, который проводится в середине менструального цикла с целью отслеживания роста фолликула и подтверждения овуляции. Фолликулометрия проводится несколько раз в дни цикла, определенные врачом-диагностом, и зависит от результатов исследования. Эта процедура позволяет подтвердить полноценность или неполноценность менструального цикла.
Фолликулометрия — это один из самых эффективных способов определения овуляции, ее рекомендуют пройти женщинам, страдающим бесплодием или нарушениями менструального цикла. Этот метод диагностики применяют тогда, когда другие не подходят.
Фолликулометрия: цели
С помощью фолликулометрии можно очень точно определить факт наличия овуляции и определить ее точные дни.
Фолликулометрия необходима для:
- фолликулометрияоценки функции яичников и подтверждения овуляции;
- вычисления точных дней овуляции с целью индивидуального планирования семьи;
- при планировании пола будущего ребенка (при более поздней овуляции ориентировочно происходит зачатие мальчика);
- выбора оптимального дня зачатия ребенка;
- планирования зачатия ребенка в определенные дни;
- контроля за многоплодной беременностью (если в семье уже были случаи рождения двойни или тройни);
- диагностики нарушений цикла;
- в ситуациях отсутствия овуляции и необходимости ее стимуляции;
- для оценки индивидуального гормонального фона женщины;
- контроля за лечением;
- определения полноценности фаз менструального цикла.
Фолликулометрия: суть диагностики
Известно, что в каждый менструальный цикл в одно и то же время созревают несколько фолликулов. Главным (содержащим яйцеклетку, готовую к оплодотворению) фолликулом становится только один из них, остальные «ждут своего часа» в организме до следующего менструального цикла. В дни овуляции яйцеклетка выходит из фолликула, а на его месте появляется вещество, именуемое желтым телом. Последнее вырабатывает гормон, который необходим для нормального развития плода — прогестерон.
В случае нарушений гормонального фона доминантный фолликул не овулирует в определенное время, в некоторых редких случаях главный фолликул не образуется вовсе. Фолликулометрия позволяет проследить за процессом созревания яйцеклетки внутри организма женщины.
Первый раз фолликулометрию назначают на 8-10 день цикла, затем повторяют каждые 2 дня овуляции, а в случаях ее отсутствия до тех пор, пока не началась менструация. Конкретные сроки проведение фолликулометрии определяет гинеколог по результатам исследования.
Факт овуляции имеет место быть, если:
- зрелый фолликул был обнаружен непосредственно перед овуляцией;
- фолликул пропал;
- в пространстве за маткой образовалась жидкость;
- анализ крови через 7 дней после овуляции показывает высокий уровень содержания прогестерона.
Фолликулометрия: значение процедуры
фолликулометрия Фолликулометрия имеет свои плюсы перед другими методами обследования.
Среди которых:
- Возможность определения общего состояния женских половых органов, в частности матки и яичников.
- Возможность выявлять некоторые заболевания (миомы, кисты и другие).
- Наблюдение за появлением и созреванием фолликулов в яичниках и овуляцией.
- Определение причин нерегулярного менструального цикла.
- Возможность определения нарушений и циклических изменений эндометрия.
Фолликулометрия позволяет гинекологу определить состояние внутренних процессов, происходящих в организме женщины, установить правильный диагноз и назначить полноценное лечение.
Источник: http://parnasmed.ru/uzi-follikulometriya.html
Причины бесплодия: ановуляция
Одной из самых распространенных причин бесплодия является хроническая ановуляция — это патологическое состояние, при котором яйцеклетка (научн. ооцит) не созревает или не выходит из яичника. Принято считать, что сама по себе ановуляция не является болезнью и, как симптом, возникает при множестве патологий. Беда в том, что в результате ановуляции женщина не может зачать ребёнка.
В статье разберёмся с этим понятием и коснёмся причин развития ановуляции.
Знаешь ли ты, что яйцеклетка — самая крупная клетка человеческого организма?
Их количество определяется генетически, когда девочка формируется в утробе матери. И увеличить число данных природой ооцитов невозможно. Более того, с каждым месяцем, с каждой новой менструацией шансов забеременеть становится все меньше, потому что менструация – это отторжение организмом неоплодотворенной яйцеклетки, а новые организм больше не вырабатывает.
Важные цифры:
- среднестатистическая девочка рождается с запасом в 1 миллион яйцеклеток;
- к первой менструации у девочек в среднем остается около 400 тысяч ооцитов
Но что значит «среднестатистическая» и «в среднем»? Как всегда, на самом деле эти показатели строго индивидуальны. У кого-то уже к 25 годам отведенное количество яйцеклеток почти закончилось, а у кого-то еще и в 50 организм работает «как часы», и каждый месяц происходит овуляция с созреванием качественной яйцеклетки.
Ановуляция по сути противоположна овуляции. Овуля́ция (от лат. ovulla — яичко), т.е. созревание и выход яйцеклетки из яичника в маточную трубу происходит в здоровом женском организме ежемесячно.
В течение месячного цикла в особом органе яичников, фолликуле, созревает 1 (иногда 2 яйцеклетки). Выход яйцеклетки из фолликула, если наблюдать под микроскопом, напоминает маленький взрыв. Этот процесс занимает не более одного часа. Дальше яйцеклетка движется по фаллопиевым (маточным) трубам в матку. Здесь возможно её оплодотворение сперматозоидом.
Если яйцеклетки по каким-то причинам не зреют и не выходят из яичников в полость трубы, зачать ребёнка естественным образом, к сожалению, невозможно.
Ановуляция может быть физиологической или патологической. Физиологический тип ановуляции естественен для женщины: это норма во время беременности и родов, в послеродовый период при частом кормлении грудью, у девочек до начала их полового созревания, во время климакса и после наступления менопаузы.
В течение репродуктивного возраста 2−3 цикла в году без овуляции тоже в рамках медицинской нормы. Именно патологией считают хроническую ановуляцию. Причём она иногда незаметна для женщины. Иногда ежемесячные кровянистые выделения продолжаются, и женщина не беспокоится, считая, что всё в порядке.
Хроническую ановуляцию чаще всего вызывают эндокринные нарушения.
Одно из самых распространенных врачи называют «синдромом поликистозных яичников». Как он развивается? В определенный момент месячного цикла все фолликулы в яичнике перестают расти, хотя один из них должен был стать «лидером». Но, ни один не становится большим настолько, чтобы лопнуть и выпустить яйцеклетку. Соответственно, зачатие без созревшей яйцеклетки невозможно. К счастью, поликистоз сейчас лечится.
Но это лишь одна из причин ановуляции. Также частыми причинами патологии являются преждевременная яичниковая недостаточность (синдром истощения яичников, преждевременное истощение яичников, ранняя менопауза), нарушения гормонального баланса (гипертиреоз, гипотиреоз, гиперпролактинемия и др.), патология надпочечников или поражения гипоталамуса и гипофиза. Точный диагноз ставит только врач – репродуктолог.
В 90% случаев ановуляция успешно лечится. Вы можете помочь доктору, регулярно измеряя базальную температуру. При ановуляции базальная температура монотонная: нет ни выраженных подъемов, ни падения.
Собранные вами наблюдения помогут гинекологу-репродуктологу точнее определить диагноз и методы лечения.
Приведенные в этой статье данные являются общими, каждый конкретный случай уникален. Поэтому если у вас есть сомнения в своём здоровье и возможности иметь детей, записывайтесь на приём к гинекологам отделения вспомогательных репродуктивных технологий медицинского центра «Лотос»: ваше здоровье – наша забота!
Источник: https://www.lotos74.ru/about/blog/prichiny-besplodiya-anovulyatsiya/
Признаки овуляции
Иногда желанная беременность заставляет себя подождать. Некоторые женщины в такой ситуации начинают прислушиваться к своему организму, чтобы почувствовать особые ощущения при овуляции. Другие ищут информацию о методах, позволяющих обнаружить признаки более точно. Как не пропустить благоприятное для зачатия время, и чему лучше довериться — собственным ощущениям или научным методам?
Почему овуляция так важна для планирования беременности?
Для начала разберемся с тем, что такое овуляция. Это момент выхода яйцеклетки из яичника в маточную трубу, после чего она становится доступна для сперматозоидов. Яйцеклетка живет примерно 24 часа1, и затем «окно оплодотворения» закрывается. Таким образом, в течение всего менструального цикла есть лишь одни сутки, в которые женщина может зачать ребенка.
Возможно, вы слышали от своих подруг, что они забеременели в день, когда не было никаких симптомов и признаков овуляции. Они ошибаются в своих ощущениях: без живой и доступной яйцеклетки оплодотворение невозможно в принципе. Но есть нюансы. Во-первых, секс, который станет причиной беременности, не обязательно должен произойти в день овуляции.
Сперматозоиды, добравшиеся до шейки матки или преодолевшие этот барьер, сохраняют жизнеспособность до трех, иногда пяти дней2. Это означает, что они могут дождаться, пока яйцеклетка «выйдет из дома».
Во-вторых, день овуляции может наступить не в середине цикла, а раньше или позже из-за индивидуальных особенностей организма, изменений гормонального фона, стресса и других причин.
Когда происходит овуляция?
Это происходит примерно в середине менструального цикла. При идеальном течении идеального 28-дневного цикла это событие случится на 14-й день. Однако в реальности срок выхода яйцеклетки варьируется в широких пределах, поэтому календарь в этом вопросе — ненадежный помощник3. Полагаться на особенные ощущения тоже не стоит. Однако есть определенные признаки овуляции у женщин, с помощью которых можно понять, когда наступает благоприятный для зачатия день.
Течение менструального цикла. Приводятся средние значения, продолжительность цикла может отличаться.
Как видно на этой иллюстрации, созревание фолликула стартует с начала менструации, и в день овуляции яйцеклетка выходит из него. При этом наблюдается повышение температуры тела*4 и рост уровня лютеинизирующего гормона*5. Эти два признака являются одними из главных симптомов. Расскажем о них подробнее.
Как обнаружить овуляцию по изменению температуры?
В течение дня температура тела человека меняется, и самой низкой отметки она достигает в фазе отдыха, т.е. во время ночного сна. Такую температуру называют базальной, а в динамике ее изменения можно увидеть признаки овуляции у женщины.
В первые дни менструального цикла базальная температура держится примерно на одном и том же уровне. За день до овуляции она понижается на доли градуса, а в главный для будущей беременности день — возрастает, причем выше уровня начала цикла.
Важно понимать, что все эти «скачки» едва заметны: температура после овуляции выше температуры до нее всего на 0,3–0,6 градуса.
Однако благодаря характерной картине (почти прямая, кратковременное проседание, подъем выше начального уровня) эти признаки можно распознать.
График базальной температуры. Пример, продолжительность цикла и уровень температуры могут отличаться.
Чтобы метод сработал, надо следовать четким правилам:
- Для измерения температуры подойдет только очень точный термометр. Речь идет о необходимости отслеживать изменения в десятые доли градуса, поэтому его погрешность должна быть минимальной. Иначе вместо признаков овуляции вы увидите на графике просто случайное блуждание температуры с ложными падениями и подъемами.
- Измерения необходимо проводить сразу после пробуждения, не вставая с постели. Даже если вы решили быстро сбегать в туалет или к шкафчику за термометром, базальная температура поднимется, и симптомы будут смазаны.
- Измерения проводятся ректально, другие способы могут давать существенные отклонения от реальной базальной температуры.
- Для достижения необходимой точности желательно проводить измерения всегда примерно в одно и то же время суток. До этого у вас должно быть хотя бы три часа спокойного сна без пробуждений.
Температурный метод поиска признаков овуляции подходит только для дисциплинированных женщин с четким режимом дня. Но даже они иногда могут увидеть на графике неожиданные пики: на результаты измерений влияет не только фаза менструального цикла, но также различные побочные факторы. Базальная температура может вырасти из-за недомогания, секса предыдущим вечером, недосыпания, стресса и ряда других причин. Все это может усложнить поиск симптомов овуляции.
Как лютеинизирующий гормон поможет определить овуляцию в домашних условиях?
Концентрация лютеинизирующего гормона значительно возрастает незадолго до овуляции и потом так же резко падает5. На этом признаке базируется принцип действия специальных тест-полосок, которые можно купить в большинстве аптек и во многих супермаркетах. Тест на овуляцию очень похож на тест на беременность и имеет такой же механизм действия: надо намочить полоску мочой и подождать результата.
Измерение уровня лютеинизирующего гормона с помощью тест-полосок на овуляцию. Пример, продолжительность цикла и день овуляции могут отличаться.
При поиске симптомов овуляции у женщин с помощью тестов необходимо внимательно следовать инструкции и придерживаться следующих правил:
- В отличие от теста на беременность, тест на овуляцию показывает более точные результаты в дневные часы. В это время концентрация лютеинизирующего гормона в моче возрастает.
- Если «разбавить» мочу, тест может не выявить симптомы предстоящей овуляции, хотя на самом деле они уже есть. Поэтому женщине рекомендуется пить минимальное количество жидкости с момента пробуждения до проведения теста и вообще воздержаться от питья и содержащей много жидкости пищи (фрукты, овощи и т.д.) за 3 часа до теста.
- Тестирование нужно начинать за несколько дней до планируемой овуляции, чтобы понять динамику и не пропустить нужные признаки. Сначала вы увидите, что заветная вторая полоска лишь немного побледнела, а при одном из следующих измерений она станет четкой и яркой. Измерения можно прекращать — это верные симптомы того, что овуляция случится в течение 24–48 часов.
А гинеколог может распознать признаки овуляции у женщины?
Естественно! Он может увидеть симптомы даже визуально. Канал шейки матки заполнен так называемой цервикальной слизью — она защищает матку от проникновения вредных микроорганизмов, и сперматозоидов тоже. Во время овуляции слизь разжижается6, становится более текучей, чтобы открыть сперматозоидам путь к яйцеклетке. Специалист способен заметить эти признаки при гинекологическом осмотре.
Есть и более современные методы распознавания овуляции. Во-первых, главный инструмент гинекологии и акушерства — УЗИ7. Во-вторых, тот самый тест на лютеинизирующий гормон, который вы можете сделать дома. Только в клинике на анализ забирают кровь, а лабораторное оборудование измеряет уровень гормона в цифрах и подтверждает овуляцию с большой точностью.
К сожалению, далеко не у всех женщин имеется возможность несколько дней подряд посещать специалиста. Но если у вас она есть — это, конечно, идеальный вариант.
Как почувствовать овуляцию?
Некоторые женщины утверждают, что испытывают особые, ни на что не похожие ощущения. И им сразу становится ясно: наступило чудесное время, в которое они могут дать начало новой жизни. Медицина относится к планированию беременности на основе собственных ощущений с осторожностью и считает, что сам момент овуляции почувствовать невозможно — никаких сильных сигналов (боль, спазм, резкий выброс гормонов) организм при этом не посылает.
Нередко в период овуляции плюс-минус несколько дней женщина испытывает повышенное сексуальное влечение8.
Исследования подтверждают, что такая связь действительно существует, например, именно в этот период женщины склонны выбирать самые откровенные наряды из своего гардероба. Точный день ваши ощущения, конечно, не подскажут — только примерный период.
Да и вообще, кто знает, почему именно сегодня вам хочется любви и мини? Может быть, это признаки овуляции, а, может, просто наступила весна

Источник: http://www.huggies.ru/library/planirovanie/ovylyacia/priznaki-ovulyatsii/
Поликистоз яичников — диагностика и лечение
Андрогены — мужские половые гормоны вырабатываются в небольшом количестве и в женском организме. Нарушение регуляции выработки андрогенов, повышение их уровня в крови и внутри яичников является центральным механизмом развития СПКЯ — синдрома поликистозных яичников.
Высокое содержание андрогенов в яичниках останавливает рост фолликулов и развитие находящихся в них яйцеклеток.
Фолликулы, будучи одновременно и источником, и жертвой повышенной продукции тестостерона и других андрогенов, не достигают зрелости и заполняют яичник, образуя множественные небольшие кисты яичника (поликистоз).
Поликистоз яичников и беременность
Овуляция при поликистозе яичников не происходит. Нарушается менструальный цикл — месячные становятся нерегулярными, задержки могут составлять несколько месяцев. Развивается бесплодие.
Внешние проявления
Повышенное количество андрогенов в кровотоке (гиперандрогения) стимулирует рост волос в необычных для женского организма зонах и активность сальных желез, приводя к оволосению по мужскому типу (гирсутизму) и появлению угревой сыпи (акне) — визитным карточкам синдрома поликистоза яичников.
Есть ли боли при поликистозе яичников?
Не всегда. При поликистозе возможны боли в области яичников и матки при менструации.
Причины гиперандрогенемии (избытка мужских половых гормонов)
Существует несколько генетически обусловленных причин нарушения регуляции синтеза андрогенов:
- повышенная активность нейроэндокринных структур головного мозга, регулирующих секрецию лютеинизирующего гормона (ЛГ), который стимулирует работу ферментных систем яичника, ответственных за выработку тестостерона и других андрогенов;
- высокий тонус ферментных систем яичника, участвующих в продукции андрогенов в сочетании с повышенной чувствительностью этих систем к лютеинизирующему гормону;
- сниженная чувствительность клеток организма к инсулину с компенсаторным увеличением базальной секреции этого гормона. Инсулин в свою очередь повышает активность вышеупомянутых ферментных систем яичника и структур головного мозга, способствуя секреции андрогенов;
- врожденная патология надпочечников (различные формы гиперплазии коры надпочечников) с нарушением цикла продукции стероидных гормонов и преобладанием тех промежуточных форм стероидов, которые имеют свойства мужских гормонов.
Повышенный риск серьёзных заболеваний
Коррекция гормональных и метаболических нарушений у пациентов с синдромом поликистозных яичников имеет большое значение.
Наряду с бесплодием у более, чем половины пациенток с СПКЯ происходит нарушение обмена веществ, увеличивается объем жировой ткани, появляются признаки метаболического синдрома с нарушением липидного обмена и тенденцией к развитию диабета и сердечно-сосудистых заболеваний.
Кроме того, гормональные нарушения при поликистозе являются фактором риска для развития злокачественных образований матки и молочных желез.
В связи с тем, что нарушения менструального цикла могут быть вызваны различными причинами, существуют точные критерии для постановки диагноза синдрома поликистозных яичников. Эти критерии были разработаны и утверждены международным медицинским сообществом. К симптомам поликистоза яичников у женщин относятся:
- нарушения менструального цикла с длительными задержками (олигоменорея) или отсутствием менструаций (аменорея);
- повышенный рост волос с оволосением по мужскому типу — гирсутизм;
- высокая концентрация андрогенов в крови;
- ультразвуковое исследование при поликистозе яичников — на УЗИ выявляется характерное строение яичников с большим количеством (12 и более) мелких фолликулов от 2 до 9 мм в яичнике.
Дополнительными симптомами при СКПЯ являются признаки пониженной чувствительности к инсулину — избыточный вес, патологический тест толерантности к глюкозе, повышенный уровень инсулина в крови, нарушение липидного обмена.
Комплексная диагностика синдрома поликистозных яичников включает:
- сбор анамнеза и общий гинекологический осмотр;
- ультразвуковая диагностика (УЗИ) органов малого таза — при поликистозе яичников на УЗИ четко видны увеличенные яичники с большим количеством мелких фолликулов;
- исследования крови на гормоны при поликистозе яичников для определения уровня половых гормонов, гормонов гипофиза, надпочечников и щитовидной железы — проводятся на 3–5-й дни менструального цикла;
- биохимический анализ крови с определением липидного профиля и глюкозы;
- тест толерантности к глюкозе;
- при необходимости рекомендуются консультации эндокринолога, кардиолога, терапевта.
Принимая решение о необходимости лечебных мероприятий при синдроме поликистозных яичников следует учитывать, что со временем естественным образом уменьшается количество яйцеклеток и фолликулов в яичниках. У многих женщин к 30 годам их число достигает уровня, при котором выработка андрогенов снижается, и овуляции, также как и менструальный цикл, восстанавливаются вместе с нормализацией репродуктивной функции.
Целесообразность лечения поликистоза яичников до этого момента продиктована необходимостью коррекции менструального цикла, наличием симптомов метаболических расстройств и желанием женщины иметь ребенка.
Консервативные методы
Консервативная терапия направлена на нормализацию работы эндокринной системы — регулирование менструального цикла, нормализацию уровня мужских половых гормонов, стимуляцию овуляции, коррекцию метаболических нарушений с обязательным снижением веса при наличии ожирения. Для этого применяются:
- гормональная терапия, направленная на нормализацию менструального цикла и снижение уровня андрогенов;
- при планировании беременности — гормональная стимуляция овуляции;
- использование антидиабетических препаратов, повышающих чувствительность к инсулину;
- диетотерапия.
Диета при поликистозе яичников
Нормализация веса может сбалансировать углеводный обмен, снизить уровень андрогенов, восстановить овуляцию. Поэтому в лечении поликистоза диета играет важную роль.
Рекомендуется контролировать калорийность суточного рациона, сопоставляя его с расходом энергии. В питании использовать медленно усвояемые углеводы (каши из цельных зёрен – гречку, ячмень, пшеницу, овёс, коричневый рис), вместо быстроусвояемых (сладкого, мучного), чтобы не провоцировать резких скачков инсулина.
Полезны продукты с низким гликемическим индексом, высоким содержанием пищевых волокон, клетчатки (фрукты и овощи, грибы, орехи и семечки), легкоусвояемый белок — бобовые, нежирная птица и рыба, молочные продукты, Пищу лучше готовить на пару, варить, тушить, запекать с минимальным количеством жира. Жареная, копчёная, солёная пища должны быть исключены.
Стимуляция овуляции при поликистозе яичников
Терапия с целью стимуляции овуляции проводится с учетом наличия у пациентки большого количества фолликулов в яичниках. Доза препаратов должна быть подобрана индивидуально с тем, чтобы добиться овуляции, но не вызвать чрезмерной реакции яичников (синдром гиперстимуляции). Это особенно важно при наличии показаний для ЭКО.
Источник: https://www.yamed.ru/services/ginekologiya/polikistoz-yaichnikov/
Фолликулогенез: причины нарушения, методы диагностики
Фолликулогенез — это поэтапное развитие фолликула, первая стадия которого называется примордиальной, а заключительная — преовуляторной. После полного созревания фолликула происходит овуляция – выход яйцеклетки из фолликула. Овуляция является важнейшим процессом в женском организме, без которого невозможно наступление зачатия, даже при условии нормальной проходимости маточных труб. За нормальное развитие фолликулов (фолликулогенез) отвечают гормоны.
В женских половых железах происходит созревание нескольких фолликулов, однако только одному (доминантному) удается достичь необходимых размеров и состояния. Доминантный фолликул содержит в себе яйцеклетку, способную к оплодотворению. В крайне редких случаях в яичнике созревает два и более фолликулов.
При овуляции фолликул разрывается, из него выходит яйцеклетка, которая впоследствии попадает в маточную трубу, где и происходит её оплодотворение. Затем оплодотворенная яйцеклетка движется к матке, прикрепляется к ее стенке и продолжает свое развитие.
Однако иногда в организме происходит сбой, что приводит к неполноценности фолликулогенеза и, следовательно, невозможности наступления долгожданной беременности. Выявить причины данного нарушения позволяет проведение такого исследования, как фолликулометрия, иначе называемого УЗИ-мониторингом.
Фолликулогенез: нарушения
Нарушения фолликулогенеза могут проявляться следующими состояниями:
- отсутствие развития доминантного фолликула;
- остановка развития и снижение размеров доминантного фолликула (регрессия фолликула);
- персистенция фолликула (фолликул не разрывается, из него не выходит яйцеклетка);
- фолликулярная киста (фолликул не лопается, в нем накапливается фолликулярная жидкость, которая преобразуется в кисту);
- лютеинизация фолликула (желтое тело образуется при отсутствии разрыва фолликула).
Нарушенный фолликулогенез: отсутствие овуляции
При проведении фолликулометрии может быть выявлена одна из основных причин женского бесплодия – ановуляция, для которой характерно отсутствие выхода зрелой яйцеклетки из фолликула, т.е. отсутствие овуляции. Данная патология может встречаться у женщин разного возраста: как молодого, так и более зрелого, часто отмечается в предклимактерический период. Основными симптомами ановуляции являются нарушение менструального цикла и изменение объема менструальных выделений.
Однако зачастую ановуляция может протекать без характерных признаков и выявляться только в процессе диагностики бесплодия с помощью фолликулометрии.
Ановуляция может развиваться вследствие наличия в женском организме следующих состояний:
- гормонального дисбаланса либо недостаточной стимуляции яичников;
- повышенного уровня мужских гормонов;
- воспалительных процессов в половых органах женщины;
- патологий органов репродуктивной системы (эндометриоза, новообразований, кист матки и яичников);
- функциональных нарушений эндокринной системы;
- при интенсивных физических нагрузках (тяжелой физической деятельности, занятиях профессиональным спортом);
- ожирения вследствие неправильного рациона питания и малоподвижного образа жизни.
Цели и суть фолликулометрии
При необходимости проведения обследования организма женщины, выявления причины бесплодия, может быть рекомендован такой современный метод диагностики, как фолликулометрия.
Данное исследование назначается в следующих целях:
- выявляются (либо исключаются) функциональные патологии яичников;
- оценивается готовность эндометрия матки к прикреплению оплодотворенной яйцеклетки;
- подтверждается наличие овуляции, определяется точная дата её начала;
- оценивается жизнеспособность яйцеклетки после её оплодотворения;
- оцениваются риски развития многоплодной беременности;
- устанавливаются причины нарушения фолликулогенеза и менструального цикла;
- анализируется состояние гормональной системы организма женщины, а также ответ на гормональную терапию;
- контролируется стимуляция овуляции (являющаяся одним из этапов экстракорпорального оплодотворения);
- проводится контроль над проводимой терапией.
С помощью проведения фолликулометрии достигаются и другие цели:
- выявление заболеваний органов половой системы женщины;
- установление причин нерегулярности менструальных циклов;
- определение изменений эндометрия и причин возникновения этих нарушений;
- проведение общей оценки состояния женской репродуктивной системы.
Фолликулометрию проводят женщинам, планирующим экстракорпоральное оплодотворение с целью определения оптимальных сроков забора яйцеклеток для последующего оплодотворения.
Истинную картину нарушения фолликулогенеза позволяет выявить комплексное медицинское обследование, в том числе фолликулометрия. Выбор тактики лечения производится в соответствии с причинами, которые спровоцировали те или иные изменения в работе женской репродуктивной системы.
Клиника «Центр ЭКО» в Екатеринбурге занимает лидирующие позиции среди медицинских центров, специализацией которых является диагностика и лечение бесплодия.
Для выявления патологий, препятствующих наступлению беременности, в клинике используется новейшая диагностическая аппаратура, отвечающая всем мировым стандартам.
Врачи клиники «Центр ЭКО» Екатеринбурга занимаются постоянным усовершенствованием своих знаний и практических навыков. Для лечения бесплодия они используют современные технологии, в том числе и методы ВРТ: ЭКО, ИКСИ, искусственную инсеминацию и др.
Запись на проведение исследований и консультацию врача проводится по телефону и на сайте клиники.
Источник: https://www.ivf-partus.ru/vse-uslugi/diagnostika/follikulogenez-prichiny-narusheniya-metody-diagnostiki
Желтое тело
Ежемесячно у здоровой женщины репродуктивного возраста происходят десятки процессов, связанных с возможным зачатием и вынашиванием будущего ребенка. Одним из таких процессов является формирование желтого тела, отвечающего за синтез гормона беременности (прогестерона).
В отдельных случаях гинекологи отправляют женщин на УЗИ, чтобы специалист на скрининге определил желтое тело, описал его структуру и сделал замеры для дальнейшей интерпретации анализа.
Поэтому очень важно знать, откуда берется желтое тело и за какие функции женского организма несет ответственность.
Что такое желтое тело?
Желтое тело или, как его называют, лютеиновое тело — это железа внутренней секреции, которая возникает временно и циклически. Появляется непосредственно после каждой овуляции во второй фазе менструального цикла. Основная функция железы — подготовка организма к беременности и ее поддержке в первые четыре месяца, пока не сформируется плацента.
Когда появляется желтое тело?
Образуется желтое тело после выхода яйцеклетки из доминантного фолликула сразу после овуляции. Специалисты условно делят процесс созревания железы на четыре отдельных этапа, отличающихся прежде всего структурой и размерами:
- Первый этап получил название «пролиферация». Наступает сразу после разрыва стенок фолликула и выхода яйцеклетки. Характеризуется активным делением клеток, образованием лютеина, характерным пожелтением и приобретением конкретных форм и границ.
- Второй этап или «васкуляризация», характеризуется увеличением размера желтого тела, появлением кровеносной сетки. Приходится васкуляризация на 14-18 день цикла.
- Третий этап называется «расцвет». Желтое тело увеличивается до максимальных размеров, очертания становятся более заметными. Размер составляет 26-27 мм.
- Четвертая стадия или «регресс» возникает только при отсутствии беременности. Желтое тело атрофируется и исчезает до следующего цикла.
Функции желтого тела:
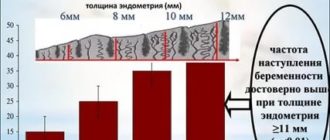
- подготовка эндометрия к имплантации (прикреплению) эмбриона;
- увеличение толщины эндометрия.
Желтое тело развивается у женщин репродуктивного возраста. Появление и развитие железы напрямую связано с беременностью:
Если зачатие произошло и эмбрион прикрепился к стенке матки, желтое тело синтезирует прогестерон, постепенно увеличивая его количество, чем обеспечивает все условия для развития будущего ребенка. Желтое тело функционирует до момента полного созревания плаценты, когда последняя может производить эстроген и прогестерон самостоятельно, примерно на 16 неделе беременности (4 месяц).
Если зачатия не было, желтое тело уменьшается, атрофируется и замещается рубцовой тканью. Количество синтезированного гормона снижается, наступает закономерная менструация.
Размеры желтого тела
Типовые размеры желтого тела сразу после овуляции базируются в диапазоне от 12 до 20 мм. В период формирования лютеинового тела размер постепенно увеличивается и к 19-30 дням менструального цикла становится максимально большим — 23-29 мм.
Желтое тело на УЗИ
Желтое тело можно обнаружить во время диагностической процедуры, если УЗИ пришлось на период сразу после овуляции. Это подтверждает, что цикл овуляторный и сама овуляция прошла нормально.
Желтое тело можно увидеть на трансабдоминальном и трансвагинальном УЗИ органов малого таза. Для женщин, живущих половой жизнью, более точным вариантом будет трансвагинальное исследование.
На экране аппарата врач УЗИ увидит неоднородное округлое образование. Появляется желтое тело в правом или левом яичнике в зависимости от локализации созревания доминантного фолликула и овуляторной яйцеклетки. Сторона созревания не имеет принципиального значения для будущей беременности и здоровья женщины.
Иногда опытный узист видит желтое тело в яичнике в другие периоды менструального цикла, например, во время задержки, когда предполагаемые менархе не начались в привычный срок. Это может свидетельствовать как о беременности, так и о гормональном сбое. Наличие желтого тела во время менструации не является 100% подтверждением того, что женщина вынашивает ребенка. Для подтверждения или опровержения необходимо сдать анализ на определение уровня ХГЧ в крови.
Кроме того, из желтого тела иногда развивается киста — полостное образование с жидкостью внутри. Патология характеризуется частыми сбоями в ежемесячном цикле, тянущими болями внизу живота. Более подробно в ситуации должен разбираться опытный гинеколог.
Может ли желтое тело не появиться в конкретном менструального цикла? Да, может. Иногда овуляция не наступает, такие циклы называют ановуляторными. Не созревает доминантный фолликул, яйцеклетка не выходит в матку и овуляция не происходит. Соответственно не возникает и желтое тело.
Ановуляторные циклы в норме характерны для:
- девочек-подростков, у которых цикл только переживает моменты становления;
- сразу после родов;
- если женщина кормит грудью;
- во время менопаузы.
В других случаях регулярные ановуляторные циклы свидетельствуют о нарушениях в организме.
Выводы
Желтое тело — это железа, что образуется в яичниках после завершение овуляции. Желтое тело выполняет ряд важных функций, связанных с подготовкой полости матки к будущей беременности. Если зачатие не наступило, железа атрофируется и рубцуется. Формируется желтое тело ежемесячно.
Желтое тело, выявленное на УЗИ во время задержки, не может быть 100% подтверждением беременности и может свидетельствовать о различных гормональных проблемах.
Источник: https://isida.ua/disease/zholtoe-telo/
Фолликулогенез — овуляция под контролем
Когда семейная пара сталкивается с проблемой бесплодия, врач в рамках лечения и диагностики назначает целую череду исследований, среди которых присутствует и мониторинг фолликулогенеза.
Сегодня существует множество способов определения наступления овуляции. Мониторинг фолликулогенеза помогает определить не только момент зачатия, но и выявить проблемы, препятствующие оплодотворению яйцеклетки.
Как проходит созревание фолликул?
С началом менструального цикла в организме женщины изменяется гормональный фон, повышается уровень ФСЛ, что способствует формированию фолликул. Небольшая полость, наполненная жидкостью, необходима яйцеклетки для созревания. При нормальной степени развития, фолликул лопается и из него выходит яйцеклетка.
С самого рождения в организме женщины все фолликулы являются примордиальными, имея размер от 0,03 мм — до 0,05 мм. В этот период мониторинг фолликулогенеза ничего не покажет, настолько фолликулы еще малы. Их рост начинается в период полового созревания.
Каждый менструальный цикл, который в среднем длится 28 дней, дает начало росту нескольким фолликулам. Только лишь один, доминантный, доходит до процесса овуляции и закладывает жизнь.
Именно нарушение в росте и созревание фолликул является одной из основных причин бесплодия.
Что дает это исследование?
Каждый день в женском организме созревает более 50 фолликулов, предназначенных для созревания яйцеклетки. Это сложный длительный процесс, который предшествует овуляции. Часть фолликулов естественным образом отмирает (около 99%), и лишь маленькая часть начинает созревать.
Фаза созревания и развития фоликул длится около трех месяцев и проведение УЗИ фолликулогенеза позволяет специалисту определить наиболее благоприятный для зачатия период.
Это исследование позволяет врачу определять, как проходит овуляция, наступает ли она вообще. Кроме того именно фолликулометрия помогает гинекологу увидеть нарушение роста фолликул, узнать причины бесплодия, чтобы выработать правильную стратегию лечения.
Наблюдая за процессом роста и созревания фолликулов внутри яичников, специалист может выявить причину нарушения в слизистой матки, в самих яичниках, определить способность матки принимать в данный период яйцеклетку для оплодотворения.
Такое УЗИ позволяет при планировании беременности определить наиболее благоприятные дни для зачатия.
Итак, основной целью исследования фолликулогенеза является:
- определение функционального расстройства работы яичников;
- оценка роста и развития фолликул;
- выяснение причин нарушений менструального цикла;
- определение готовности к зачатию;
- осуществление контроля над ЭКО;
- определение состояния организма во время гормональной терапии;
- оценка общего репродуктивного состояния женщины;
- выработка стратегии лечения при выявлении патологии.
Когда делать фолликулогенез?
Многих женщин, планирующих беременность, интересует вопрос, на какой день цикла делать фолликулогенез.
Первое ультразвуковое исследование целесообразно проводить на 8-10 день с начала цикла. Отсчет начала цикла считается с первого дня последней менструации.
Если же цикл не регулярный, имеет более длинную продолжительность, то УЗИ назначается через 3-4 дня после окончания менструации.
В некоторых случаях гинеколог может рекомендовать проводить УЗИ за 5 дней до ожидаемой овуляции. В каждом случае врач индивидуально назначает количество исследований, но обычно это 2-3 визита в кабинет УЗИ.
Как проводится УЗИ фолликулогенеза?
Мониторинг назначается не только при выявлении проблем с зачатием, но и для определения общего репродуктивного состояния организма. Проводя исследование, гинеколог может видеть картину изменений, происходящих в матке и яичниках на протяжении всего менструального цикла.
Как делается фолликулогенез и насколько эффективно такое исследование?
Для проведения обследования не требуется предварительная подготовка. Подобно другим ультразвуковым исследованиям репродуктивных органов, УЗИ проводится с использованием вагинального датчика.
Это абсолютно безболезненная процедура, которая длится не более 20-30 минут. Но для эффективного исследования, необходимо прийти на прием к врачу полным мочевым пузырем, с задержкой мочи на 2-4 часа. Рекомендуется выпить не менее 1-1,5 литра чистой негазированной воды за час до назначенной процедуры.
Если вам необходимо сделать фоллликулогенез в Новосибирске по доступной цене, вы можете взять направление у своего лечащего врача и записаться на УЗИ в клинику «Инфо-Медика».
В ходе проведения УЗИ гинеколог исследует женские репродуктивные органы, определяя размер и состояние фолликул, необходимых для созревания яйцеклетки.
Современная аппаратура УЗИ позволяет оценить причины возможного нарушения в созревании.
На успешную овуляцию будут указывать следующие моменты:
- определение зрелого фолликула перед наступлением овуляции;
- уменьшение или полное исчезновение доминантного фолликула;
- наличие желтого тела вместо зрелого фолликула.
Но следует отметить, что УЗИ фолликулогенеза – это не одиночный анализ, который может дать 100% гарантию наступления овуляции.
Это исследование назначается в совокупности с другими анализами. Анализ каждого случая требует подробного и тщательного изучения. При выявлении патологии, нарушении развития и созреваний фолликул, врач назначит лечение, стимулирующее овуляцию и восстанавливающее гормональный фон.
Для того чтобы узнать сколько стоит сделать фолликулогенез в Новосибирске и записаться на прием позвоните по телефону (383) 22 00 904. В нашей клинике работают лучшие специалисты по репродуктивному здоровью.
Современная аппаратура, высокая квалификация врачей и грамотный подход к лечению позволит выявить проблемы бесплодия и найти правильные пути решения.
| УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ | |
| Вид обследования | Цена (руб.) |
| УЗИ щитовидной железы | 1000 |
| УЗИ щитовидной железы, прилегающих мягких тканей, л/узлов и проходящих в данной области магистральных сосудов | 3000 |
| УЗИ молочных желёз | 1000 |
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезёнка) | 1300 |
| Комплексное УЗИ органов брюшной полости и забрюшинного пространства. | 2100 |
| УЗИ желчного пузыря с определением функции | 1100 |
| УЗИ забрюшинного пространства (почки, надпочечники, мочевой пузырь) | 1000 |
| УЗИ надпочечников | 550 |
| ТРУЗИ (трансректальное ультразвуковое исследование предстательной железы) | 1100 |
| ТРУЗИ (трансректальное ультразвуковое исследование предстательной железы) + мочевой пузырь | 1400 |
| ТРУЗИ (трансректальное ультразвуковое исследование предстательной железы) + мочевой пузырь с определением остаточной мочи | 1600 |
| УЗИ предстательной железы трансабдоминальное | 1000 |
| УЗИ предстательной железы и мочевого пузыря (трансабдоминальное) | 1400 |
| УЗИ мужского комплекса (ТРУЗИ предстательной железы, семенные пузырьки, мочевой пузырь, придатки, яички) | 2500 |
| УЗИ мочевого пузыря | 800 |
| УЗИ мочевого пузыря с определением остаточной мочи | 900 |
| УЗИ мошонки | 900 |
| УЗИ мягких тканей, л/узлов | 900 |
| УЗИ слюнных желез | 900 |
| УЗИ органов малого таза гинекологическое (трансабдоминальное) | 1100 |
| УЗИ органов малого таза гинекологическое(трансвагинально, с использованием влагалищного датчика и транабдоминально)- первично- в течение 1 мес.- в течение 3 мес. | 130011001200 |
| УЗИ раннего срока беременности (до 12 недель) | 1400 |
| Фолликулогенез— 1й раз с 5 по 8 дня м/цикла- 2й раз с 11 по 13 день м/цикла- 3й раз с 17 по 21 день м/цикла | 800600600 |
| УЗИ придаточных пазух носа | 800 |
Источник: https://info-medika.ru/uslugi/follikulogenez-v-novosibirske/
Стимуляция овуляции
Профилактика и лечение нарушений овуляторного цикла – профильное направление медицинской помощи, предоставляемой в клиниках «Мать и дитя». Организм каждой женщины создан для счастливого материнства.
Однако природные «программы» могут ослабевать или вовсе переставать действовать в силу различных неблагоприятных факторов. Опытные квалифицированные специалисты «Мать и дитя» – гинекологи, эндокринологи, репродуктологи, применяя различные схемы стимуляции овуляции, успешно помогают женщинам восстанавливать овуляторный цикл, репродуктивное здоровье и становиться мамами здоровых детей.
Овуляция – выход яйцеклетки из фолликула яичника, происходящий у большинства женщин в середине менструального цикла. Менструальный цикл является регулярной подготовкой к беременности.
В первой его половине в организме созревают яйцеклетки и растут фолликулы – «камеры хранения» яйцеклеток; в середине менструального цикла фолликул разрывается и яйцеклетка выходит в маточные трубы, где и может произойти встреча со сперматозоидом, зачатие и дальнейшее наступление беременности.
Если яйцеклетка не может выйти из фолликула по тем или иным причинам – речь идет об ановуляции, которая является одной из причин бесплодия и нуждается в компетентном лечении.
Специалисты наших клиник применяют бережные, эффективные и безопасные методики стимуляции овуляции. Овуляция после процедуры наступает на фоне приема специальных препаратов – для каждой женщины схема стимуляции и препараты выбираются врачом строго индивидуально, в зависимости от результатов проведенных исследований.
Причины ановуляции
- Воспалительные заболевания органов малого таза;
- Гормональные нарушения;
- Заболевания, передающиеся половым путем;
- Избыточный вес;
- Нарушения работы щитовидной железы, гипотериоз;
- Патология яичников;
- Сильные физические нагрузки;
- Синдром истощения яичников;
- Стресс.
Специалисты «Мать и дитя» отмечают, что несколько ановуляторных циклов в год может быть и у здоровой женщины, после 30-35 лет количество менструальных циклов без овуляции возрастает – и этот процесс не является патологическим. Патологией можно считать регулярное или хроническое отсутствие овуляции.
Как определить отсутствие овуляции? Стоит внимательно относиться к любым изменениям менструального цикла. Именно они, в большинстве случаев, сигнализируют о развитии гинекологических и эндокринных заболеваний, в том числе и ановуляции.
Симптомы ановуляции
- дисфункциональные (спонтанные) маточные кровотечения;
- нарушение менструального цикла;
- отсутствие беременности в течение 1 года, для женщин старше 35 лет — в течение 6 месяцев;
- повышенное оволосение на лице и теле;
- угревые высыпания на лице и теле.
Данные симптомы могут говорить о патологических процессах в работе эндокринной системы, однако для компетентной диагностики стоит обратиться к специалистам – гинекологу и эндокринологу.
Оснащение клиник «Мать и дитя» позволяет проводить все существующие на сегодняшний день в гинекологической практике виды диагностики патологии женского организма.
Диагностика ановуляции в «Мать и дитя»
- анализ крови для измерения уровня гормонов пролактина, тиреотропина, функции надпочечной железы, мужских и женских половых гормонов (лютеинизирующий гормон (ЛГ), фолликулостимулирующий гормон (ФЛГ), тестостерон);
- динамическое ультразвуковое исследование (УЗИ) яичников и эндометрия;
На основании тщательно проведенного обследования, врач создает индивидуальную программу лечения причин, которые привели к нарушению овуляторного цикла. Если женщина, в первую очередь, заинтересована в скорейшем наступлении беременности и рождении ребенка – команда специалистов «Мать и дитя» рекомендует эффективную и безопасную программу стимуляции овуляции.
Стимуляция овуляции – самостоятельный метод лечения при различных формах женского бесплодия. Кроме того, процедура является частью программ для преодоления бесплодия с помощью вспомогательных репродуктивных технологий. Таким образом, мы можем с полной уверенностью сказать, что лечение бесплодия – это не всегда ЭКО.
Этот метод лечения эффективен при эндокринных формах бесплодия, когда ановуляция – единственная причина отсутствия долгожданной беременности.
Наш опыт доказывает, что контролируемая стимуляция овуляции – медикаментозная терапия в сочетании с ультразвуковым мониторингом – увеличивает вероятность наступления беременности после процедуры даже у тех женщин, которые имеют естественные овуляторные циклы, однако не могут забеременеть без помощи врачей. Мы рекомендуем стимуляцию овуляции в следующих случаях:
- трубное бесплодие после восстановления проходимости маточных труб;
- эндометриоз после санации очагов и окончания гормональной терапии;
- необъяснимое бесплодие;
- перед искусственной инсеминацией.
Стимуляция овуляции в «Мать и дитя» — это индивидуальный протокол лечения, который создается исключительно на основании тщательно проведенного обследования и может пересматриваться в течении лечения, в зависимости от реакций организма женщины. Мы проводим контролируемую стимуляцию овуляции, которая эффективна и безопасна.
Цели метода
- предупреждение спонтанной овуляции;
- улучшение рецепторной способности эндометрия;
- предупреждение лютеинизации;
- предупреждение гиперстимуляции яичников.
Клиники «Мать и дитя» располагают всеми необходимыми ресурсами – технологическими и фармакологическими – для проведения эффективной и безопасной процедуры у женщины.
Наши врачи оценивают целесообразность проведения стимуляции, определяют ее интенсивность и составляют протокол лечения, подходящий именно для вас. Цена на процедуру «стимуляция овуляции» намного ниже, чем использование других вспомогательных репродуктивных технологий.
Источник: https://voronezh.mamadeti.ru/services/treatment-of-infertility-ivf/stimulation-of-ovulation/