Хгч при эко. нормальные значения для благополучной беременности
Первые дни после процедуры экстракорпорального оплодотворения – самые волнительные и для врачей, и для будущих мам. Узнать результат хочется как можно быстрее, и сделать это можно, отслеживая уровень гормона ХГЧ – хорионического гонадотропина человека.
Какие показатели анализов ХГЧ свидетельствуют о наступившей беременности и почему нельзя им полностью доверять – ответы в нашем материале.
Хорионический гонадотропин человека начинает производиться оболочкой эмбриона после имплантации в стенку матки. Именно момент имплантации (а не оплодотворения яйцеклетки) следует считать началом благополучной беременности. Очевидно, что у небеременной женщины показатели гормона ХГЧ будут минимальными – не более 5 мЕд/мл. Но как только наступает беременность (эмбрион имплантируется в стенку матки), показатели ХГЧ практически удваиваются каждые 48 часов вплоть до 11-13 недели.
Результаты измеряют в «международных единицах» (МЕ) или просто единицах (Ед). Это одно и то же! Количество гормона может быть нормировано на литр или миллилитр.
Данные, полученные в различных лабораториях, могут существенно отличаться – они зависят от оборудования, методик и реактивов, используемых в конкретном учреждении. Не существует единых «правильных» цифр – вы и ваш врач должны ориентироваться на шкалу нормальных показателей той лаборатории, которая выполнила анализ.
Зачем при беременности нужен ХГЧ
Хорионический гонадотропин человека жизненно важен для нормального развития беременности.
- ХГЧ поддерживает работоспособность временной железы внутренней секреции — желтого тела, которое стимулирует рост эндометрия (внутреннего слоя матки) и предотвращает выход новых яйцеклеток и менструацию.
- ХГЧ стимулирует выработку гормонов (прогестеронов и эстрогенов), воздействующих на внутренний слой матки обеспечивающих благополучную имплантацию плодного яйца.
- ХГЧ снижает иммунитет матери, который может спровоцировать отторжение плодного яйца.
- Наконец, ХГЧ напрямую участвует в развитии половых желез и надпочечников плода.
Можно сказать, что хорионический гонадотропин человека – это своеобразный «спусковой крючок», который запускает механизм вынашивания беременности.
Если этот гормон так важен при ЭКО, то, быть может, стоит ввести его в организм искусственно? Это довольно распространенная практика, хотя она и вызывает сегодня серьезные сомнения у врачей-репродуктологов. Многие из них полагают, что экзогенный (то есть, привнесенный извне) гормон никак не улучшает ситуацию имплантацией эмбрионов, хотя и не оказывает существенного влияния на успешную беременность. В этом вопросе следует довериться лечащему врачу.
Поскольку ХГЧ – специфическое вещество, вырабатывающееся преимущественно у женщин во время беременности, то на его выявлении основано действие домашних тестов на беременность. Однако они не очень хорошо подходят для такой непростой ситуации, как беременность в результате ЭКО.
Во-первых, содержание гормона в моче приблизительно вдвое ниже, чем в крови, поэтому на сверхранних сроках тесты просто «не видят» беременность – они реагируют на уровень ХГЧ около 25 мЕд/мл. А во-вторых – это качественный тест, дающий только ответ «да-нет».
Между тем отслеживание концентрации ХГЧ на протяжении первых недель беременности может многое сказать специалисту.
Что видит врач, когда смотрит анализы на ХГЧ после ЭКО
Все люди – разные, поэтому результаты анализов у женщин на одном и том же сроке беременности будут различаться, порой – в разы. Показатели зависят от индивидуальных особенностей.
Первый анализ, сделанный в течение недели после подсадки эмбриона, покажет резкий рост концентрации ХГЧ, указывающий на то, что беременность наступила. Последующие анализы покажут развитие либо самопроизвольное прерывание беременности. Показатели могут быть разными, поэтому не стоит беспокоиться о том, что у другой женщина на том же сроке беременности они выше или ниже, чем у вас. О том, что ЭКО успешно, скажет только относительное сравнение уровня ХГЧ в серии анализов.
Итак, первые достоверные результаты можно оценить через 7 дней с момента зачатия. Далее уровень хорионического гонадотропина должен резко расти вплоть до 10 акушерской недели. После концентрация ХГЧ начинает постепенно сокращаться и стабилизируется на 20-21 неделе.
В акушерстве отсчет срока беременности ведется со дня начала последней менструации. Это так называемый «акушерский» срок беременности. Но уровень ХГЧ начинает возрастать, разумеется, не с момента начала менструации. Уточните в лаборатории, где проводился анализ, акушерский или эмбриональный срок лаборатория указывает в перечне нормальных показателей.
Почему уровень ХГЧ слишком высок или слишком низок
Выше нормы ХГЧ, как правило, бывает в одном случае – многоплодная беременность. При ЭКО это случается нечасто, все-таки сегодня репродуктологи стараются не рисковать и подсаживают только один эмбрион.
Крайне редко очень высокий уровень ХГЧ свидетельствует о развитии редкого осложнения, сопровождающего нежизнеспособную беременность – пузырного заноса.
Чаще случается, что уровень ХГЧ ниже нормы. Если он так и не увеличился, значит, к сожалению, эта попытка экстракорпорального оплодотворения неудачна, эмбрион не имплантировался.
Не стоит сразу отчаиваться – иногда нетерпеливая будущая мама делает тест слишком рано, до имплантации плодного яйца, и уже следующий анализ покажет рост гормона.
Слишком медленно растущий уровень ХГЧ может говорить о внематочной беременности, а резкие скачки концентрации гормона – о замершей беременности или угрозе ее прерывания. Однако оценивать результаты анализов и динамику изменения показателей может только врач.
Еще раз повторим важные моменты, которые должна учесть будущая мама.
- Уровень ХГЧ после ЭКО контролируют на протяжении первого триместра беременности.
- Динамика изменения уровня ХГЧ важнее, чем «точное попадание» в нормативные значения. Если уровень ХГЧ удваивается каждые 48 часов – скорее всего, беременность наступила и развивается нормально.
- Выбирайте одну лабораторию для сдачи анализов и делайте тесты именно в ней. В различных учреждениях результаты будут отличаться в зависимости от используемого оборудования и методов исследования.
Желаем вам счастливой беременности и отличных анализов!
19.12.2018
Подготовила Анастасия Сергеева
ЭКО, анализы, медицинские тесты
Источник: https://sibmama.ru/ECO-HGCh.htm
О чем говорит тест на хгч после эко
После выполнения переноса эмбриона в полость матки в цикле ЭКО через некоторое время необходимо сделать анализ, подтверждающий успешность имплантации. Для этого существует специальный тест на ХГЧ, довольно точно показывающий не только наличие или отсутствие беременности, но и состояние плодного яйца.
Когда необходимо сдавать тест после ЭКО
После ЭКО тест на ХГЧ (хорионический гонадотропин человека) следует сдавать только на 10-14 сутки. Ранее этого срока уровень гормона еще не достигает достаточных значений для того, чтобы быть определенным в лабораторных условиях. К сожалению, распространенный тест на беременность, доступный в каждой аптеке, в случае искусственного оплодотворения не может дать стопроцентно точный результат, поэтому подтверждение беременности проводят в клинике с помощью анализа венозной крови.
После получения положительного результата тест на ХГЧ повторяют еще несколько раз каждые два-три дня, чтобы исключить «биохимическую беременность», при которой не произошло имплантации плодного яйца, и беременность сорвалась. Кроме этого, в клинике ЭКО в дальнейшем продолжают следить за уровнем гормонов в крови будущей мамы для контроля за развитием плода.
Также после анализа на хорионический гонадотропин женщине назначают УЗИ для исключения возможных ложноположительных результатов, ошибок лаборатории и в качестве мониторинга за состоянием женщины и плода. Кроме того, ультразвуковое исследование позволит на ранних сроках определить нарушения в эмбриогенезе, диагностировать внематочную беременность и избежать серьезных осложнений. УЗИ делают также на второй неделе беременности после искусственного оплодотворения.
При отрицательном результате теста после ЭКО цикл считается неудачным, и женщине отменяют гормональную терапию. Обычно на 3-5 сутки после этого у пациентки начинается менструация.
О чем говорят результаты теста
Полученные результаты теста на ХГЧ после ЭКО могут быть положительными или отрицательными. В первом случае беременность подтверждается, во втором – опровергается. Однако и здесь возможны исключения. Так, например, при более позднем сроке имплантации уровень гормонов ко второй неделе будет еще недостаточно высоким, что может дать ложноотрицательный результат. Поэтому необходимо обязательно повторить анализ через двое суток.
Кроме этого, по данным теста можно судить о том, как развивается беременность, есть ли нарушения или возможные патологии развития у будущего ребенка. Существует специальная таблица, в которой отражены нормальные показатели уровня ХГЧ, характерные для каждой недели беременности.
Однако при этом стоит учитывать рост и вес будущей матери, так как уровень гормонов может различаться в зависимости от этих физиологических показателей. Низкий уровень гонадотропина свидетельствует об угрозе прерывания, задержке внутриутробного развития или замершей беременности.
Также снижение гормона встречается при патологии плаценты или неправильно установленном сроке беременности.
Высокий уровень говорит о заболеваниях матери (например, ХГЧ повышен при сахарном диабете, и токсикозе), пузырном заносе или многоплодной беременности. В последнем случае уровень гонадотропина будет увеличиваться в два (при беременности двойней) или три (при беременности тройней) раза. Помимо этого, иногда повышенный ХГЧ свидетельствует о многочисленных пороках развития у плода, синдроме Дауна.
Также стоит отметить, что результаты теста на ХГЧ после ЭКО могут отличаться в зависимости от лаборатории, в которой он был выполнен. Поэтому все исследования необходимо делать только в одной клинике для более точного наблюдения.
Клиника « Центр ЭКО» Екатеринбурга оснащена высокотехнологичным оборудованием, благодаря чему данные лабораторных и инструментальных исследований всегда отличаются точностью. Кроме анализа крови на ХГЧ, в клинике обязательно назначается ультразвуковое исследование для подтверждения диагноза.
За будущей мамой ведется тщательное наблюдение, с помощью которого специалистам удается избежать осложнений беременности или появления патологий у ребенка.
Источник: https://www.ivf-partus.ru/vse-uslugi/diagnostika/o-chem-govorit-test-na-khgch-posle-eko
«Естественно, я не выдержала и сделала тест. Естественно, он был отрицательным»: монологи матерей, которые прошли через ЭКО
Мой путь к ЭКО начался за десять лет до рождения моих экошек-двойняшек. В районном центре планирования врач гинеколог-эндокринолог выдала мне перечень анализов и список справок, которые нужны для ЭКО, сказав, что шансов забеременеть у меня 50 на 50, и нечего терять время. Это случилось после лапароскопии с прижиганием эндометриоза и с последующим лечением и медикаментозным климаксом.
Выйдя из кабинета, я выкинула все бумажки в урну вместе с бахилами, решив, что мне еще 25, я только год как замужем, полгода из которых длится менопауза, и все еще получится само собой. Я просто выкинула этот вопрос из головы.
Прошло еще лет семь, уже новый муж, безумная влюбленность. Решаю не предохраняться с самого начала. Теперь-то уж все точно получится! Я влюблена и очень хочу ребенка от этого человека! Но еще через пару лет мне уже 33, и сама понимаю, что теперь терять время мне не хочется. Получила опять список анализов, перечень справок и квест начался. Он занял почти два года.
Я попала под государственную программу. Для нас первая попытка была бесплатной. Муж всячески меня поддерживал и верил, что детей у нас будет много. Психологически было очень сложно.
Очень непросто принять про себя, очень самостоятельную в жизни, за все отвечающую, что вот забеременеть сама я не могу. Все могут, а я нет.
Скоро моим замечательным двойняшкам четыре года, но я до сих пор это не приняла про себя. Каждый месяц, в каждый первый день месячных тихонько расстраиваюсь. До сих пор вся эта тема очень болезненна для меня и вызывает мгновенные слезы.
Будучи абсолютно далекой от церкви, я все-таки думала и про это тоже, ходила к батюшке, интересовалась, не сильно ли я вмешиваюсь в дела «космоса». Может быть, мне не дано и я создана для чего-то другого, а я таким искусственным вмешательством нарушаю что-то. Он ответил: «И на это воля божья! Получилось благодаря ему». И я успокоилась на этот счет.
Самым сложным оказалось ожидание после подсадки до сдачи крови на ХГЧ и подтверждения наступления беременности. Ты старательно не думаешь об этом — и не можешь не думать. Я чувствовала себя космосом. Во мне, возможно, происходит что-то невероятное. Прямо сейчас, и я знаю об этом. Или уже не происходит, а я не знаю об этом. Что я буду делать, если не происходит? О таком я не думала ни секунды. Я постаралась полностью загрузить себя работой и разными делами.
Когда мне на почту пришли положительные результаты, время на секунды остановилось, и я зафиксировала все вокруг мысленно, я помню все предметы вокруг. Как будто четкий рубеж — до и после.
Когда на первом УЗИ мне сказали, что их двое, я как будто отупела. Это было слишком невероятно для меня, хотя я и знала, что подсаживают двоих, но я абсолютно не была готова к такому счастью. Абсолютно не помню, как я сообщила об этом чуде мужу и как доехала до дома.
Никаких особенностей, связанных именно с ЭКО, не было. Все было хорошо. Из-за того, что двойня, было кесарево раньше срока и кольцо на шейку матки в середине срока. Чувствовала я себя хорошо, путешествовала, ездила на концерты и до седьмого месяца ходила на работу. Потом ходить стало трудно из-за огромного живота и только выходила гулять с собакой. В остальном все было так же, как у остальных в таком замечательном положении!
Алина
Мы с мужем решили, что через год после свадьбы начнем планировать ребенка. Я прошла полное медицинское обследование: кровь, мазки, гормоны, ИППП, УЗИ, много чего. Мы даже проверили совместимость групп крови. Все было идеально.
Два года попыток ни к чему не привели, я сменила врача, и тут-то она попросила отправить мужа на спермограмму. Бесплодие по мужскому фактору. По совету врача мы не стали тратить время на попытки лечения бесплодия, а начали собирать документы и анализы для квоты на ЭКО-ИКСИ по ОМС.
Самым сложным было в этом всем то, что нужно было пройти все круги ада в районной ЖК, местная врач тянула с анализами, забывала их назначить, все очень долго. В конечном счете, после того как я вытрясла список всего, что нужно для процедуры, мы пошли и сдали все анализы платно и в одном месте.
После того, как все анализы были получены, мы подали их вместе с документами и заключениями на комиссию. Три дня наши кандидатуры рассматривали. Наконец мы получили подтверждение. У нас было около двух недель, чтобы обратиться в выбранную клинику.
Нас с мужем очень сплотила вся эта ситуация, мы стали настоящей командой в соревновании по завоеванию попытки завести своего ребенка. Протокол у нас был короткий, не помню, было ли это связано с тем, что в моем организме все отлично или нет, но помню подъемы в шесть утра, чтобы уколоть себя саму в живот. Как же было страшно в первый раз!
Помню горсти гормональных таблеток и регулярные УЗИ.
И вот первая ступень пройдена и назначают день пункции. Первый в моей жизни наркоз. Получили около десятка ооцитов, готовых к оплодотворению. Одновременно с моим наркозом и пункцией мой муж проходил другую всем известную процедуру в маленьком кабинете.
Через день нам позвонили и сообщили, что около десяти эмбрионов у нас получилось и на пятый день будет перенос. Какое же было счастье слышать, что их получилось так много, ведь не многие доживают и до третьего дня, а тут ждать целых пять. К пятому дню выжило целых восемь!
Мы очень боялись что-то перепутать или испортить. В день переноса меня трясло, как осинку. На ватных ногах я пришла в клинику. В тот день мне перенесли два отличных эмбриона. Мы не стали замораживать остальные, может и зря, но тогда мы решили так.
Сразу после переноса доктор сделала УЗИ, распечатала снимок и показала на нем две маленькие точечки: «Это ваши детки!». Меня отправили в палату, отдыхать, смотреть на снимок и звонить мужу с радостными новостями. Через час муж забрал меня домой.
Сутки постельного режима, еда в постель, море смеха с подругой.
Мне кажется, что я в тот день столько смеялась, сколько никогда раньше. А дальше наступили дни, когда ты только и думаешь о том, чтобы все получилось, чередуя их днями, когда ты думаешь, что точно ничего не вышло. Тихо сходили с ума.
Естественно, я не выдержала и сделала тест. Естественно, он был отрицательным. Не делайте так, только расстроитесь раньше времени.
А потом помню, как еще чуть позже, день на седьмой, сдала кровь на ХГЧ. Результат положительный. Через неделю сдала в клинике, ХГЧ еще подрос. Первая попытка ЭКО, первая беременность, все получилось!
На УЗИ я уже пошла к своему врачу, а не в клинику. Прижился один эмбрион из двух. Счастье безграничное вперемешку со страхом. Я думаю, что такие же чувства и у людей, которые зачали естественным путем.
А потом кровь начала густеть, так часто бывает при ЭКО. Поэтому новая череда уколов в живот и таблеток вдобавок к гормональной поддержке, консультации гематолога, регулярные УЗИ. Чтобы наконец-то услышать, что все хорошо. В июне 2018 года методом КС родилась наша дочка.
Иногда кажется, что это самый желанный и долгожданный ребенок на свете. Сейчас ей почти семь месяцев. Если бы не ЭКО-ИКСИ, то я даже не представляю, как бы мы жили без нашей Агаты.
В клинике «Скандинавия АВА-ПЕТЕР» вы можете пройти процедуру ЭКО по полису ОМС без очереди* и получить информационную поддержку о необходимых анализах и подготовке к процедуре.
Звоните: (812) 421-81-45
*условия прохождения процедуры без очереди действуют не для всех регионов РФ. Подробнее информацию смотрите на сайте.
Материал подготовлен в партнерстве с клиникой «Скандинавия АВА-ПЕТЕР». Лицензия № ЛО-78-01-009838 13 мая 2019 г.
Источник: https://n-e-n.ru/ecosc/
Что такое ХГЧ анализ
ХГЧ – в расшифровке «хорионический гонадотропин человека» – это гормон, который появляется в крови только после закрепления эмбриона на стенках матки. Он выявляется как после наступившей естественным путем беременности, так и после успешно проведенного ЭКО. На этом этапе плод облачен в хорион – особую оболочку, которая служит ему защитой. А хорион, в свою очередь, начинает выделять гонадотропин, который обнаруживается в крови.
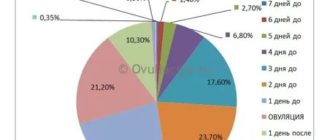
Для беременности естественным процессом является рост гормона ХГЧ в крови, при этом периодически наблюдаются его резкие скачки. И первый из них приходится на две недели беременности. Именно после 12–14 дней после имплантации женщине необходимо сдать анализ на ХГЧ.
Способы определения ХГЧ
На данный момент существует два способа определить наличие ХГЧ в организме женщины:
Тест-полоски продаются в аптеке и используются для исследования мочи. Тест на беременность позволяет выявить наличие ХГЧ в моче, однако он только подтверждает факт беременности. Получить с его помощью сведения об уровне ХГЧ нельзя.
Анализ крови на ХГЧ проводится в лаборатории и при любой беременности сдается регулярно, в особенности во второй половине. Для беременности, наступившей в результате ЭКО, это исследование особенно важно – оно дает информацию о количестве гормона в организме, качестве беременности и развития плода.
ХГЧ: как сдавать после ЭКО
Через две недели после подсадки эмбриона уровень ХГЧ в крови должен составлять не менее 100 мЕд/мл – это значит, что беременность наступила и, вероятнее всего, ребенок будет успешно выношен. Значение ХГЧ менее 25 мЕд/мл свидетельствует о том, что эмбрион не прижился или что анализ сделан слишком рано.
Известно, что ЭКО может иметь «побочный эффект» в виде многоплодной беременности. Так происходит в том случае, если из подсаженных эмбрионов прижился не один, а целых два или даже три. Анализ крови на ХГЧ после ЭКО помогает определить многоплодную беременность, поскольку в случае с двойней показатель удваивается (ХГЧ может достигать 300–400 мЕд/мл) или утраивается.Это обусловлено тем, что гормон ХГЧ вырабатывает не одна, а две или три оболочки.
С течением беременности уровень ХГЧ продолжает расти и давать более достоверную информацию о плоде.
Рекомендуется сдавать анализ на ХГЧ при беременности, наступившей в результате ЭКО, с интервалом 2–3 дня, затем заносить данные в таблицу. Это уточнит общую клиническую картину протекающей беременности и поможет достоверно судить о ее качестве.
Сниженный уровень ХГЧ
Если внезапно уровень ХГЧ в крови снизился, это может свидетельствовать о проблемах с беременностью или болезни плода. Снижение уровня ХГЧ указывает на следующие патологии:
- угроза выкидыша – наблюдается снижение ХГЧ на 50% и более;
- гибель плода – низкие показатели ХГЧ наблюдаются в этом случае во 2–3 триместре беременности;
- плацентарная недостаточность – свидетельствует о внутриутробных инфекциях или других патологиях плода;
- замершая беременность – нежизнеспособное состояние плода;
- перенашивание ребенка – сниженный ХГЧ свидетельствует о необходимости родов.
Если после ЭКО был установлен сниженный уровень ХГЧ в крови, необходимо пройти через дополнительные обследования, чтобы выяснить причину отклонения. Если уровень ХГЧ просто не повышается до необходимой отметки, это может свидетельствовать о неправильно установленном сроке беременности.
Повышенный уровень ХГЧ
Небольшое отклонение от нормы при повышении уровня ХГЧ – обычное явление. Но существенная разница может свидетельствовать о следующих патологиях:
- нарушение деятельности хромосом;
- синдром Дауна у будущего ребенка;
- трофобластические опухоли – злокачественные опухоли репродуктивной системы, чаще всего наблюдающиеся при поздней беременности;
- эндокринные нарушения – влияют на выработку и этого гормона;
- сахарный диабет у беременной.
Повышенный уровень ХГЧ может указывать и на многоплодную беременность. Поэтому при выявлении таких показателей необходима дополнительная диагностика беременной.
Хгч в отсутствие беременности
Наличие ХГЧ после ЭКО не всегда говорит о наступившей беременности, поскольку иногда он наблюдается у небеременных женщин и даже у мужчин. Уровень ХГЧ в крови у женщины может повыситься по следующим причинам:
- Пузырный занос – состояние эмбриона, который после зачатия не развивается, но покрывается ворсинами хориона в виде пузырьков с жидкостью.
- Хориокарцинома – злокачественная опухоль, которая образуется в результате врастания клеток хориона при несостоявшейся беременности.
- Недавний аборт – высокие показатели ХГЧ наблюдаются в течение недели.
- Новообразования в органах репродуктивной и других систем организма.
Причиной высокого уровня ХГЧ может стать прием медицинских препаратов, содержащих гонадотропин. Также непривычно высокие показатели ХГЧ свойственны состоянию менопаузы у женщин, и это нормальное явление.
Однако у женщины репродуктивного возраста при отсутствии беременности необычный уровень ХГЧ в крови может свидетельствовать о серьезных проблемах со здоровьем. Поэтому как перед ЭКО, так и после его проведения необходима комплексная диагностика.
Надо понимать, что отклонение уровня ХГЧ от нормы после ЭКО может быть вызвано разными причинами, многие из которых не опасны для протекающей беременности и будущего ребенка. Норма ХГЧ для каждой женщины рассматривается индивидуально, с учетом ее возраста и состояния здоровья.
Так, при приеме медикаментов или сахарном диабете врач установит другую норму. Поэтому не стоит переживать – действительно достоверные данные будут получены только после комплексного исследования причин.
Источник: https://mcgenesis.ru/zdorovie-i-lechenie/chto-takoe-hgch-analiz
Как влияет на эмбрион ХГЧ
Проведение экстракорпорального оплодотворения – это долгий и кропотливый труд, требующий терпения и выдержки как от женщины, так и врача. Однако ЭКО – только первая ступень к долгожданной мечте: иметь собственного ребенка. После проведения ЭКО женщине будут назначаться множество анализов, и одним из первых является исследование уровня хорионического гонадотропина человека.
Что такое ХГЧ
Хорионический гонадотропин человека начинает активно вырабатываться в женском организме во время беременности. ХГЧ синтезирует хорион эмбриона после имплантации в стенку матки. ХГЧ также называют гормоном беременности. Он может вырабатываться в очень маленьких количествах у небеременных женщин и мужчин, однако его повышение говорит о развитии онкологического процесса.
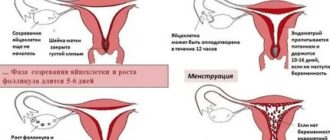
Для развития эмбриона ХГЧ имеет большое значение. задача ХГЧ – это поддержание беременности на первых неделях. Хорионический гонадотропин человека продлевает период существования желтого тела, которое остается на месте лопнувшего фолликула.
В обычном менструальном цикле в доминантном фолликуле созревает яйцеклетка. В момент овуляции фолликул лопается и на месте разрыва образуется желтое тело. Желтое тело синтезирует эстрогены и прогестерон.
В небеременном организме желтое тело существует несколько недель (около двух), а затем рассасывается.
Прогестерон очень важен во время беременности. Он оказывает стимулирующее действие на матку, благодаря чему она может принять плод. Прогестерон также участвует в процессе развития плода. Зрелая плацента самостоятельно вырабатывает необходимое количество прогестерона, но на первых неделях беременности за нее это делает ХГЧ.
Уровень ХГЧ начинает стремительно расти с первых дней беременности. Его концентрация увеличивается в организме в геометрической прогрессии. Уровень ХГЧ достигает своего пика к 11-12 неделе беременности. Далее ХГЧ постепенно спадает, но все равно его уровень остается достаточно высоким.
Прогестерон и ХГЧ оказывают иммуностимулирующее действие, готовящее организм женщины к вынашиванию наполовину чужеродного организма. Таким образом, организм женщины не отторгает эмбрион.
ХГЧ также является частью пренатальных скринингов, которые проводятся в первом и втором триместрах. Уровень ХГЧ, а точнее, его бета-субъединицы, исследуют для выявления аномалий развития плода.
Когда проверяют ХГЧ после переноса эмбрионов
Обычно ХГЧ после переноса эмбрионов исследуют на 14 день. Раньше проводить исследование не рекомендуют, поскольку его результаты могут быть ложными. Через 2 недели концентрация ХГЧ после переноса эмбрионов достигнет достаточных значений, чтобы определить, как происходит развитие беременности.
Выяснить, есть беременность или нет, можно при помощи «домашнего» теста. Известный многим женщинам тест в виде полоски реагирует именно на присутствие бета-субъединицы хорионического гонадотропина в моче (появляются две полоски). Однако тест-полоска не покажет количественное значение уровня гормона в организме, что существенно для определения эффективности ЭКО. Поэтому рекомендуют использовать исследование уровня ХГЧ в крови.
Для анализа ХГЧ после переноса эмбрионов используют венозную кровь, забор которой проводят натощак, желательно утром. За 8 часов до проведения анализа нельзя есть, можно пить только чистую негазированную воду. Результат анализа крови покажет концентрацию гормона, что важно для определения дальнейшей тактики ведения пациентки.
Концентрация ХГЧ выше 100 мЕд/мл может говорить о том, что имплантация эмбриона прошла успешно и беременность развивается нормально. Если уровень ХГЧ после переноса эмбрионов менее 25 мЕд/мл, то, скорее всего, беременность не наступила.
При концентрации ХГЧ 50-75 мЕд/мл результат считается сомнительным и требует наблюдения в динамике. Основываясь на результатах ХГЧ, принимается решение о поддерживающей терапии, которая проводится после ЭКО.
Терапия включает препараты прогестерона, дозировка которых назначается индивидуально.
Назначать исследование и интерпретировать его результаты может только лечащий врач, который знаком с анамнезом пациентки. В клинике Центр ЭКО города Волгоград ведение беременных после ЭКО осуществляют высококвалифицированные специалисты, имеющие большой опыт в данной сфере.
Хгч по дням после переноса эмбрионов
О том, что беременность развивается нормально, будет говорить значительный прирост хорионического гонадотропина. Хгч по дням после переноса эмбрионов будет постоянно расти. Нормальным считается его увеличение в полтора-два раза за 7-10 дней. Поэтому, контроль динамики прироста ХГЧ при переносе эмбрионов проводят с этой частотой.
Следует отметить, что референтные значения различных лабораторий могут отличаться друг от друга. Это связано с использованием неодинаковых методик проведения исследования, в том числе и разных реактивов. Поэтому нельзя сравнивать результаты анализов одной лаборатории с нормами другой лаборатории. Также рекомендуется проводить исследование уровня ХГЧ в динамике в одной и той же лаборатории.
Ниже представлены приблизительные нормы содержания ХГЧ в крови:
- мужчины и небеременные женщины: 0-5;
- 1-2 недели беременности: 25-157;
- 2-3 недели беременности: 100-4860;
- 3-4 недели беременности: 1120-31400;
- 4-5 недель беременности: 2560-82400;
- 5-6 недель беременности: 23200-51100;
- 6-7 недель беременности: 27350-233200;
- 7-11 недель беременности: 20800-292000;
- 11-16 недель беременности: 6150-103100;
- 16-21 неделя беременности: 4730-80200;
- 21-39 недель беременности: 2800-78300.
Если наблюдается удвоение референтных значений, это может говорить об имплантации двух эмбрионов. ХГЧ будет увеличиваться пропорционально количеству развивающихся плодов.
Низкий ХГЧ при переносе эмбрионов
Снижение уровня ХГЧ на первых неделях беременности является сигналом тревоги. При этом могут развиваться следующие состояния:
- угроза прерывания беременности;
- внематочная беременность.
Причин, которые вызывают прерывание беременности на ранних сроках, большое множество. К ним относятся недостаточность желтого тела, сильная сократимость матки, а также влияние внешних факторов (травмы, стрессы).
Внематочная беременность развивается при имплантации эмбриона вне полости матки (например, в маточных трубах). Это состояние очень опасно для жизни женщины, поэтому должно быть выявлено как можно раньше.
Наблюдение за уровнем ХГЧ при переносе эмбрионов, а также своевременное проведение ультразвукового исследования позволит выявить данные состояния на ранней стадии развития, что значительно упрощает и делает более эффективным процесс их устранения.
Источник: https://www.best-ivf.ru/patients/kak-vliyaet-na-embrion-khgch
Признаки беременности после ЭКО
27 Январь 2020
Экстракорпоральное оплодотворение состоит из нескольких этапов, основной из которых — оплодотворение яйцеклетки вне тела матери с формированием эмбриона и его культивирование. Последний этап — перенос развивающегося эмбриона в полость матки.
Именно с этого момента начинается томительное ожидание результата; и именно в это время будущая мама начинает искать в себе признаки беременности.
Давайте попытаемся понять, возможно ли понять, наступила ли беременность после ЭКО – до сдачи анализа крови на ХГЧ.
Правильное поведение перед переносом эмбрионов
Перенос эмбрионов – это финальная и важнейшая часть протокола ЭКО, требующая правильной подготовки пациентки и высокого мастерства лечащего врача. Перед переносом пациентке следует избегать физических нагрузок, предпочесть пищу, не вызывающую газообразования, выполнить назначения лечащего врача (обычно назначают препараты прогестерона, фолиевую кислоту и некоторые индивидуально подобранные препараты).
В процессе наблюдения за развитием эмбриона, лечащий врач находится в постоянном контакте с эмбриологом и будущими родителями, ежедневно обсуждая с ними перспективы переноса. В зависимости от количества эмбрионов и их качества (ссылка на оценку качеств эмбрионов), перенос проводится либо на третий, либо на пятый день жизни эмбрионов.
В случае, если эмбрионов мало или они развиваются с отставанием, принимается решение о переносе на 3й день, причем предпочтительнее перенос 2х эмбрионов сразу. В случае, если количество и качество эмбрионов позволяет, их продолжают наблюдать до 5го дня, до образования т.н. бластоцисты( ссылка на оценку качества эмбрионов). Процедура проводится при наполненном мочевом пузыре.
Важнейшее значение имеет позитивный настрой, доверие к своему врачу и клинике, максимальное спокойствие и уверенность в успехе!
Подсадка эмбриона при ЭКО – технически сложная процедура. В нашей клинике она проводится с постоянным ультразвуковым контролем, при этом и врач, и будущая мама могут видеть на экране всё происходящее в матке, вплоть до места, куда помещен эмбрион. Перенос осуществляется с помощью ультратонкого катетера со специальным покрытием, не повреждающим эмбрион.
Вся процедура длится обычно не более 5 минут и абсолютно безболезненна. «Золотым стандартом» считается перенос одного здорового эмбриона с целью профилактики многоплодной беременности, которая считается осложнением ЭКО. Вариант беременности двойней обязательно обсуждается с пациентами перед переносом независимо от того, сколько переносится эмбрионов, т.к.
даже при переносе одного эмбриона двойня возможна.
Имплантация эмбрионов после ЭКО
Имплантация эмбриона (эмбрионов) происходит в течение 1-3х дней; время имплантации зависит от возраста эмбриона. Дольше этот процесс длится у эмбрионов, перенесенных на 3й день развития: им необходимо «дорасти» до стадии бластоцисты (5дневки), и только потом наступает имплантация в стенку матки. При переносе же бластоцисты (эмбриона 5го-6го дня) имплантация наступает в течение первых суток. Перечисленные факты важны для понимания появления признаков беременности после ЭКО.
Правильное поведение после переноса эмбрионов
После окончания процедуры переноса эмбриона в матку, пациентка остается под наблюдением в дневном стационаре клиники на полтора-два часа.
При выписке рекомендуют соблюдать постельный режим до 3-4х дней, назначают препараты прогестерона, фолиевую кислоту и ряд препаратов, подбираемых индивидуально.
Пациентке стоит воздержаться от перегрева, физических нагрузок, отказаться от половой жизни вплоть до сдачи анализа на беременность (ХГЧ). Тест сдают на 12й день после переноса и результат обсуждают с лечащим врачом.
Первые симптомы беременности после ЭКО
Первые симптомы после ЭКО бывает тяжело дифференцировать. Дело в том, что многие реакции на введение прогестерона, который входит в стандартную «поддержку» после переноса в рамках ЭКО, совпадают с симптомами беременности. Это может и повышение температуры тела до 37,5 С (об этом всегда предупреждают врачи, это нормально для беременности), ощущение вздутости живота, боли в молочных железах на фоне их набухания, наконец, многие ощущают тянущие боли в низу живота.
Стопроцентной связи между появлением указанных симптомов и наступившей беременностью, к сожалению, нет. Многочисленные гуляющие по интернету «графики» появления симптомов беременности по дням после переноса эмбриона не имеют никаких научных или каких-то иных оснований.
Так же, как и после естественного зачатия, беременность после ЭКО может протекать (и часто протекает) бессимптомно, а может заявить о себе через несколько дней после имплантации (которая, как мы помним, происходит через 1-3 дня осле переноса эмбриона).
В норме не должно быть кровяных выделений; при поддержке имплантации микронизированным (вагинальным) прогестероном выделения обычно смешаны с лекарством белого цвета, на этом фоне кровь хорошо видна. Появление таких выделений – повод немедленно дать знать об этом своему врачу, чтобы он скорректировал прием и дозировку лекарств!
Можно понять женщин, которые начинают проводить мочевой тест на беременность чуть ли не с первого дня. Только что мы выяснили, что это бессмысленно: он ничего не покажет.
Стандартно – нужно сдать анализ крови на ХГЧ на 12-14й день после переноса; если переносилась бластоциста (эмбрион 5-го дня развития) можно сдать на 9-10й день, анализ с высокой вероятностью покажет достоверные цифры.
Более ранняя сдача чревата тем, что полученные цифры не дадут возможности однозначной трактовки: при отрицательном результате ХГЧ беременность не исключена, а получение низкого результата не может быть расценено как наступившая беременность. И то и другое только запутывает и привносит негативные эмоции.
Точно так же, как не существует стопроцентных ранних признаков маточной беременности после ЭКО, нет и признаков грозного осложнения – внематочной беременности. Никакие вновь появившиеся ощущения не должны смущать и вызывать подозрения; на ранних стадиях установить этот диагноз невозможно, да и частота его после ЭКО крайне невелика, хотя вероятность и существует.
Необходимо упомянуть о беременности двойней. Прямой связи между наступившей многоплодной беременностью и величиной ХГЧ, сданного на 12-14й день после переноса, не установлено.
Поэтому даже получение высоких цифр ХГЧ не должно обманывать: всё прояснится при первом УЗИ – его делают обычно на 23-25й день после переноса.
Точно так же нет связи между появлением ранних (до сдачи ХГЧ) признаков беременности и беременности двойней: они появляются не чаще и не отличаются от таковых при одноплодной беременности.
Период ожидания после переноса эмбриона и до сдачи ХГЧ – ответственный. Именно в этот период происходит имплантация, определяется исход всего протокола ЭКО. Крайне важно в этот период оставаться на связи со своим репродуктологом, в точности выполнять все его назначения. Не стесняйтесь задавать вопросы своему врачу: это поможет не упустить важного на пути к главной цели!
Источник: https://www.fertimed.ru/hotite-znat/simptomy-bremennosti-posle-eko-hgch.php
Хгч после эко
После наступления беременности, вне зависимости от того, как осуществлялось оплодотворение (естественным путём или с помощью ЭКО), в организме женщины начинает в больших количествах вырабатываться ХГЧ – хорионический гонадотропин человека.
Этот гормон продуцируется клетками хориона (внешняя оболочка эмбриона).
Определяя значения Хгч после эко, можно судить о том, наступила ли беременность, и благоприятно ли она протекает.
Спустя 2 недели после переноса эмбриона можно проводить тест ХГЧ. После ЭКО его уровень всегда контролируется.
Чтобы узнать, успешно ли закончилась процедура, даже в домашних условиях женщина может определить положительный ХГЧ. После ЭКО достаточно использовать тест на беременность, чтобы подтвердить факт выделения этого гормона с мочой.
Однако таким способом не может быть отслежена динамика Хгч после эко. Чтобы точно определить уровень этого гормона, нужно сдать анализ крови.
Исследование проводят для:
- подтверждения факта наступления беременности;
- определения рисков для плода (если диагностирована беременность, при низком Хгч после эко возможны осложнения, в том числе повышается вероятность выкидыша);
- определения рисков для матери (низкий Хгч после эко может свидетельствовать о внематочной беременности, а повышенный уровень наблюдается при некоторых заболеваниях, например, при сахарном диабете);
- обнаружения генетических отклонений в развитии плода во втором триместре.
Даже если анализы показали ХГЧ в пределах нормы, это не свидетельствует однозначно о том, что беременность наступила, и она благоприятно протекает. Бывают случаи, когда в плодном яйце зародыша нет. При этом уровень гормона все равно повышается.
Поэтому для окончательного подтверждения беременности делают УЗИ, с помощью которого определяется сердцебиение плода.
В «ВитроКлиник только по наличию сердцебиения плода судят о наступлении беременности после ЭКО.
Хгч после эко по дням
В организме беременной женщины концентрация ХГЧ постоянно меняется. Она стремительно возрастает, вплоть до 11 недели. Затем уровень гормона начинает снижаться.
Некоторым женщинам назначаются уколы Хгч после эко. Это необходимо для поддержания беременности. Инъекции показаны при снижении концентрации хорионического гонадотропина на 20% и больше от нормы.
Однако уколы есть смысл делать только при пограничных значениях. Если уровень гормона вообще не растет, это свидетельствует об отсутствии беременности.
Хгч после эко, таблица по неделям:
Рост Хгч после эко по дням (первые три недели беременности):
Данные значения актуальны для женщин, которые беременны одним плодом. ХГЧ при двойне после ЭКО будет более высоким.
Стоимость услуг
Все услуги
| ХГЧ (в-ХГЧ), кровь (кровь (сыворотка), 1 раб. дн.) | 450 руб. |
| УЗИ плода до 12 недель беременности | 3 000 руб. |
Источник: https://www.vitroclinic.ru/eko/khgch-posle-eko/
Особенности ХГЧ после переноса в программе ЭКО
Хорионический гонадотропин человека (ХГЧ) представляет собой специфический гормон, который вырабатывается в организме женщины во время беременности. Данный белок секретируется плацентарной тканью на протяжении всего вынашивания ребенка и является показателем нормального роста и развития будущего малыша. Выявление в крови женщины ХГЧ является достоверным признаком наступления беременности. Он начинает вырабатываться в течение первых суток после зачатия.
При благоприятном течении беременности в венозной крови женщины определяется наличие ХГЧ уже на 10-11 день после зачатия. С последующим развитием эмбриона содержание ХГЧ в крови увеличивается, что свидетельствует о нормально развивающейся беременности.
Концентрация данного гормона увеличивается только до 12 недель, а затем приостанавливается его рост. На данном сроке беременности показатели гормона достигают значения 2000. После 22 недели ХГЧ снова начинает расти, но не так активно, как в первом триместре.
Этот очень важный и достоверный гормон беременности играет важную роль при контроле течения беременности, которая была достигнута при помощи ЭКО.
Роль ХГЧ в рамках ЭКО
В настоящее время множество бесплодных супружеских пар прибегают к инновационным репродуктивным технологиям, одной из которых является экстракорпоральное оплодотворение. Именно данная процедура является одним из шансов, который позволит испытать женщине радость материнства. Эту процедуру выполняют в «Центре ЭКО» города Курска.
После переноса эмбриона женщина должна длительное время сдавать кровь на ХГЧ, так как этот анализ будет говорить о состоянии и развитии ее будущего малыша.
Время для проведения анализа на ХГЧ после переноса
ХГЧ после переноса – это единственный достоверный признак наступления беременности и ее нормального развития. После выполнения ЭКО ХГЧ после переноса сдают спустя две недели. При получении первого анализа с показателями гормона можно с уверенностью судить о наступлении или отсутствии беременности.
С помощью анализа с исследованием венозной крови врачи отслеживают уровень ХГЧ, что напрямую свидетельствует о состоянии здоровья малыша. Значение этого гормона определяется в мМЕ/мл. В случае, когда концентрация ХГЧ после переноса ниже 5 мМе/мл, это свидетельствует об отсутствии беременности и о том, что вскоре женщина может ожидать менструальные выделения.
При показателях анализа ХГЧ 25 мМе/мл и больше можно говорить о том, что экстракорпоральное оплодотворение проведено успешно.
Но при этом женщинам, которые беременеют при помощи ЭКО, необходимо знать, что положительный ХГЧ после переноса не является достоверной гарантией успеха вынашивания ребенка и благоприятного течения беременности.
После получения первого положительного результата ХГЧ женщина должна сдавать анализ на данный гормон с перерывом в 2-3 дня, чтобы следить за благополучным развитием беременности. На 5-6 неделе после переноса беременным женщинам выполняют ультразвуковое исследование, где определяется имплантация эмбриона в матке, сердцебиение будущего малыша и его развитие.
Также благодаря современным методам диагностики можно диагностировать внематочную беременность и наличие многоплодной беременности, что является частым следствие экстракорпорального оплодотворения.
Интерпретация анализа крови на ХГЧ
Для правильной расшифровки данных анализа существует специальная таблица показателей ХГЧ после переноса, где указывается уровень гормона на определенной неделе беременности.
Часто у женщин, у которых произошло успешное оплодотворение, скорость роста ХГЧ увеличивается каждые 48-72 часа. Бывают случаи, при которых скорость роста гормона может быть ниже, но при этом данное обстоятельство не свидетельствует о проблемах с вынашиванием и может быть нормой для конкретной женщины.
Очень быстрое увеличение ХГЧ после переноса наблюдается в течение первого месяца беременности. А через 7-8 недель после проведенной процедуры уровень гормона начинает постепенно снижаться. Таким образом, ХГЧ после переноса необходимо выполнять несколько раз.
Значения повышенного или сниженного показателя ХГЧ после переноса
Низкий уровень ХГЧ свидетельствует о:
- том, что беременность не наступила;
- ошибках в подсчетах срока беременности;
- возможном замирании плода, самопроизвольном выкидыше, биохимической беременности;
- наличии внематочной беременности.
Повышенные показатели ХГЧ после переноса эмбриона могут быть в таких случаях:
- неправильный подсчет срока беременности;
- вероятность развития многоплодной беременности;
- возможные аномалии или врожденные патологии развития малыша;
- пузырный занос, хорионэпителиома;
- наличие сахарного диабета у беременной.
Таким образом, рекомендуется пользоваться контролирующей таблицей ХГЧ после переноса, чтобы отслеживать состояние плода и развитие возможных осложнений. Желательно продолжать контроль ХГЧ до того времени, пока не снизится уровень гормона менее 5 мМЕ/мл. В случае если, показатель ХГЧ остается очень высоким, то это является сигналом для обращения к врачу.
Источник: https://www.ivf46.ru/patsientam/osobennosti-khgch-posle-perenosa-v-programme-eko.html
Эко центр | меркурий тюмень | эко по омс | беременность и роды
22.03.2018
ХГЧ – это индикатор беременности. Если результат ХГЧ положительный, значит, беременность наступила. Когда нужно сдавать этот анализ, а чем он говорит, что ему предшествует, что надо делать, чтобы был результат, какие нормы, об этом мы спросили у к.м.н., врача акушера – гинеколога МЦРМ «Меркурий» Елены Попенко.
Что такое ХГЧ?
ХГЧ или хорионический гонадотропин человека – это один из важнейших показателей наличия беременности и ее благополучного развития. ХГЧ вырабатывается тканью хориона после имплантации эмбриона – уже на 6-8 день после оплодотворения яйцеклетки.
В первом триместре беременности анализ оказывает поддержку желтому телу и стимулирует выработку гормонов прогестерона и эстрогенов, необходимых для поддержания беременности.
Это происходит до тех пор, пока система плод-плацента не начнет самостоятельно формировать необходимый гормональный фон.
Когда надо сдавать ХГЧ?
Самый информативный метод определения беременности, который известен в современной медицине – УЗИ диагностика. Ее проводят через 21 день после переноса эмбрионов.
ХГЧ делают через 14 дней после переноса эмбрионов. Не нужно пытаться самостоятельно до этого момента определить беременность с помощью тестов. На таком раннем сроке эмбрион еще не может продуцировать достаточное количество ХГЧ. Ответ может быть неправильным из-за приема некоторых гормональных препаратов, которые поддерживают беременность.
Кроме того, экспресс-полоски мочевых тестов на беременность часто дают ложные результаты. Причин может быть много: истекший срок годности, неправильные условия хранения, неизвестно как брали мочу, в какой таре делали тест и пр. Кроме того, уровень бета-ХГЧ в моче в 1.5-2 раза ниже, чем в крови.
Концентрация бета-ХГЧ в моче достигает диагностического уровня на 1-2 дня позже, чем в сыворотке крови.
Итак, кровь на ХГЧ обычно сдают в лаборатории на 14 день после переноса эмбрионов. Предварительной диагностикой беременности является ХГЧ. В каждой лаборатории свои нормы которые пишутся рядом с результатом анализа. Но в этот период ХГЧ еще не достигает достаточной концентрации и назначают повторные анализы.
Анализ крови на ХГЧ надо сдавать утром натощак. Если в другое время, то необходимо не есть в течение 4-6 часов. Накануне анализа исключите физические нагрузки. Обязательно сообщите медсестре, если принимаете гормональные препараты.
Определение уровня бета-ХГЧ в крови позволяет диагностировать беременность уже на 14 день после переноса эмбрионов. Но, повторюсь, это не точный результат! Верить безоговорочно анализу ХГЧ нельзя, необходимо дождаться УЗИ. У нас в практике бывают случаи, когда ХГЧ всего 2.
Девочка, расстраивается, плачет, а через 10 дней у нее на УЗИ мы диагностируем беременность, есть плодик.
Что происходит дальше с ХГЧ?
В первые недели беременности уровень ХГЧ должен примерно удваиваться каждые 2 дня. Концентрация ХГЧ достигает максимума на 9-11 неделях беременности, затем уровень начинает медленно снижаться.
При многоплодной беременности содержание гормона увеличивается пропорционально числу плодов.
Пониженные концентрации ХГЧ могут говорить о внематочной беременности или угрозе прерывания.
Какие нормы ХГЧ?
В каждой лаборатории приняты свои нормы определения уровня ХГЧ. При оценке результатов нужно опираться только на нормы той лаборатории, где Вам проводили анализ!
Как пример, я привожу таблицу нормального уровня бета- ХГЧ в сыворотке крови по неделям беременности по данным ИНВИТРО (в таблице недели отсчитываются от дня зачатия):
Концентрация ХГЧ при беременности по неделям
Мужчины и небеременные женщины: 0 — 5 Беременные женщины: 1 — 2 недели беременности: 25 — 156 2 — 3 недели беременности: 101 — 4870 3 — 4 недели беременности: 1110 — 31500 4 — 5 недель беременности: 2560 — 82300 5 — 6 недель беременности: 23100 — 151000 6 — 7 недель беременности: 27300 — 233000 7 — 11 недель беременности: 20900 — 291000 11 — 16 недель беременности: 6140 — 103000 16 — 21 неделя беременности: 4720 — 80100 21 — 39 недель беременности: 2700 — 78100
Анализ крови на ХГЧ можно пройти в нашей клинике или в любой другой лаборатории Тюмени.
А что делать до ХГЧ?
В протоколе ЭКО самые трудные и тяжелые – две недели ожидания после переноса эмбрионов в полость матки. В это время женщине показан постельный режим, правильное сбалансированное белковое питание, эмоциональный покой.
Почитайте книгу, послушайте любимую музыку, поставьте любимый фильм, можно вязать, заниматься рукоделием. Попросите, чтобы близкие люди окружили заботой, вниманием, тогда Вам не будет скучно. Вы отдохнете и душой и телом. А самое важное, это будет Ваше первое время, проведенное с малышом.
Ему тоже будет полезно узнать о пристрастиях своей мамочки.
Есть исключения?
Конечно Не всем удается соблюдать рекомендации врача. Кому не позволяет буйный, требующий выхода характер, другим терпения, иногородние рвутся вернуться домой.
А некоторые считают, что нельзя себе отказывать в удовольствии и «маленьких радостях» : погулять по магазинам (когда еще устроить приятный шопинг), отдохнуть на даче, копая картошку ( не кому больше, а время подошло, копать надо), развлечься с друзьями на дискотеке, в тренажерном зале. Да, в конце концов — две недели отдыха – можно, махнуть отдохнуть за границу.
С такими «любителями сделать себе исключение» все понятно: через 14 дней у них, как правило, эмбриончики не могут закрепиться в полости матки как следует, и, начинается обычный менструальный цикл.
К таким же «экстремалкам» я отношу тех, кто после переноса эмбрионов не отходит от компьютера. На западе был проведен такой опыт: рядом с одним инкубатором, в котором «высиживались» яйца положили сотовые телефоны, включенные компьютеры, офисную технику, а в другом инкубаторе не было таких факторов. В итоге: в первой группе вылупилось около 5 % птенцов, во второй 98%!!!
— Что вы пожелаете тем, кто только ждет своего часа?
Желаю всем наступления желанной беременности и только высокого трехзначного ХГЧ!
Не можете расшифровать ХГЧ? спросите доктора
Хгч в тюмени, тобольске, увате, ишиме, заводоуковске, ялуторовске, сургуте, нижневартовске, урае, салехарде, ханты-мансийске, екатеринбурге
Перепостить статью в:
Возврат к списку
Источник: https://infertility.su/diagnostics/31807/
Результаты ЭКО: от чего зависят положительные и отрицательные результаты?
Сегодня ЭКО (экстракорпоральное оплодотворение) наиболее эффективный метод лечения бесплодия. Когда начальные этапы процедуры пройдены наступает самый мучительный момент ожидания результатов ЭКО – то есть наступления беременности
Журналист «КП»
Врач-гинеколог, репродуктолог
Расшифровка результатов ЭКО
Первым методом диагностики беременности является тест на ХГЧ (хорионический гонадотропин). Это гормон, который начинает выделяться оплодотворенной яйцеклеткой. Его уровни в крови возрастают со сроком беременности. Гормон участвует в формировании плаценты. После ее образования рост ХГЧ останавливается и начинает снижаться.
Тест на ХГЧ делают обычно на 14й день после переноса эмбриона. Этот срок выбран с учетом времени, необходимого для имплантации эмбриона и повышения уровней гормона. Имплантация эмбриона может произойти не сразу. Иногда для этого требуется около 6 дней. Более того, после переноса организм женщины нуждается в гормональной поддержке. Для этого применяют препараты с содержанием ХГЧ. Поэтому прежде, чем делать тест, необходимо выждать несколько дней. В противном случае результат может быть ложноположительным. ХГЧ выделяется хорионом эмбриона и попадает в кровь будущей матери. По его уровню определяется срок и течение беременности. Результат можно считать положительным, если уровень ХГЧ равен 100 мEд/мл. Если уровень ниже 25 мEд/мл значит беременность не наступила. При многоплодной беременности уровень ХГЧ повышается в несколько раз. Уровень ХГЧ 300 мЕд/мл может говорить о двойне. После подтверждения беременности уровень ХГЧ необходимо проверять регулярно. Его рост будет говорить о том, как развивается беременность. Если концентрация гормона растет недостаточно, это может говорить о риске прерывания беременности. В этом случае врач может назначить препараты с содержанием ХГЧ, например, Прегнил, Хумегон и другие. В таблице приведены ориентировочные цифры ХГЧ на разных сроках беременности. Норма гормона имеет индивидуальный характер и может отличаться от общих показателей. Это связано с тем, что организм каждой женщины индивидуален. Поэтому врачи сравнивают не с нормами, а с предыдущими показателями женщины. Важно определить динамику роста или его отсутствие в сравнении с предыдущими показателями.
Срок беременности (недели от зачатия, эмбриональный срок);Норма ХГЧ, мМЕ/л
1-2;25-1562-3;101-4 8703-4;1 110-31 5004-5;2 560-82 3005-6;23 100-141 0006-7;27 300-233 0007-11;20 900-291 00011-16;6 140-103 00016-21;4 720-80 10021-39;2 700-78 100
Самостоятельная диагностика и анализ своего состояния недопустимы. Только врач может правильно оценить ситуацию и выбрать подходящую тактику.
Если на определенный день после переноса эмбриона показатели ХГЧ менее 25 мМЕ/л. Этого говорит о том, что беременность не наступила. Уровень ХГЧ от 29 до 70 мМЕ/л считается сомнительным. В следующих исследованиях обычно концентрация ХГЧ снижается. Низкий уровень ХГЧ или его медленный рост также может говорить о следующих состояниях:
- Возможном выкидыше;
- Замершей беременности;
- Внематочной беременности
Результативность ЭКО зависит от причины бесплодия. После 40-45 лет гормональный фон женщины изменяется. Вероятность созревания жизнеспособной яйцеклетки снижается. Беременность становится возможной только при использовании замороженных яйцеклеток или донорского материала. В случае неудачи месячные должны наступить через 2 недели после переноса. Если кровотечение наступило раньше, это может говорить о патологии:
- При пересаживании может быть повреждена слизистая оболочка цервикального канала, шейки матки или влагалища.
- Эндометриоз, полипы матки;
- Если выделения сопровождаются неприятным запахом, это может свидетельствовать о присоединении инфекции.
Рекомендации врачей после переносов эмбрионов
После переноса эмбрионов врач репродуктолог дает рекомендации о том, как себя вести в первое время после процедуры:
- В первые 10 дней после переноса необходимо ограничить физическую нагрузку, отменить занятия спортом;
- Запрещается поднятие тяжестей (более 2 кг). Это может вызвать отторжение зародыша;
- Рекомендуется воздержание от половой жизни в течение от 2 недель до 3 месяцев;
- Исключить стресс, волнения и тревогу;
- Отказаться от алкоголя и курения;
- Остерегаться общения больных вирусными и другими инфекционными заболеваниями;
- Ограничить прием горячих ванн.
Что делать, если вас не устроили результаты
К сожалению 100% гарантию успешного результата гарантировать невозможно. В случае отрицательного результата следует поговорить врачом о его возможных причинах. Когда можно буде сделать повторное ЭКО.
Обычно врачи рекомендуют делать повторную процедуру не ранее, чем через 2-3 цикла для того, чтобы организм успел восстановиться и отдохнуть. После нескольких неуспешных процедур у одного доктора или в одной клинике некоторые врачи рекомендуют менять специалиста.
У разных репродуктологов может быть разных подход или взгляд на существующие проблемы.
Как проходит ЭКО поэтапно
ЭКО — один из способов для пары зачать ребенка, если есть сложности или проблемы со здоровьем. В это материале читатель сможет узнать, как эта процедура проходит поэтапно
От чего зависит успешное ЭКО
Успех ЭКО зависит от большого количества факторов. Но в первую очередь от возраста пациентки и наличия патологии репродуктивной системы женщины. Наибольший шанс удачной попытки у женщин в возрасте от 20-35 лет. Начиная с 40 лет гормональный фон изменяется и вероятность созревания жизнеспособной яйцеклетки снижается.
Какая статистика по результатам
Первая попытка ЭКО успешна только у 35-40% женщин. Наиболее высокий шанс успешной процедуры у дам в возрасте до 29 лет, после 40 лет шансы забеременеть резко снижаются и составляют около 20%.
— Успех процедуры ЭКО зависит от нескольких факторов, — отмечает врач-репродуктолог Светлана Мурашко, — Прежде всего это возраст. Это связано с увеличением количества анеуплоидных яйцеклеток, т.е. с измененным набором хромосом. Чем старше возраст женщины, тем выше вероятность образования таких яйцеклеток и, как следствие, анеуплоидного эмбриона. Анеуплоидия-это хромосомная аномалия, при которой эмбрион содержит ненормальное количество хромосом. Такие эмбрионы, к счастью, чаще всего не имплантируются. Либо, если имплантация все же происходит, беременность завершается или самопроизвольным выкидышем или рождением больного ребенка. Следующий фактор – это беременности в прошлом. Факт наличия успешно завершенной беременности и родов в прошлом дает возможность предполагать и наступление беременности после лечения методом эко. Наличие гинекологических заболеваний, таких как наличие миомы матки, деформирующей полость матки или эндометриоз тела матки 3-4 степени достоверно снижают успех лечения методом ЭКО. Еще один важный фактор – это вариальный резерв или запас яйцеклеток в яичниках. Мы не можем повлиять на качество яйцеклеток, но можем повысить успех процедуры, увеличивая количество полученных яйцеклеток. Из этого следует, что женщины, имеющие нормальный и высокий овариальный резерв, имеют большие шансы, чем женщины с низким овариальным резервом. Овариальный резерв определяется с помощью ультразвукового и гормонального исследований. Окно имплантации-одно из важнейших аспектов в наступлении беременности. Окно имплантации -это отрезок времени, когда эндометрий наиболее восприимчив для имплантации эмбриона. И хотя сегодня известны сроки наиболее благоприятного времени для переноса эмбриона, важнейшим условием наступления беременности является попадание в окно имплантации. Эта фаза наиболее значимая и неуправляемая даже при ЭКО.
Ведение беременности после ЭКО
Рождение детей – серьезная тема и особенно беспокоятся родители, у которых были трудности с зачатием малыша. Ведение беременности после ЭКО – очень ответственный этап, информация о котором поможет подготовиться к появлению ребенка
Как вы относитесь к процедуре ЭКО? Поделитесь в комментариях:
для сайта Cackle
Источник: https://www.kp.ru/putevoditel/ya-mama/ehko/rezultaty-ehko/
7 дней после переноса эмбрионов
ООО МЦ «Петровские Ворота»
- Поликлиника
- Стационар
- Стоматология
- Пластическая хирургия
- ЭКО
м. Трубная, м. Цветной бульвар, м. Тверская
127051, г. Москва,
1-й Колобовский пер, д.
4
После процедуры пункции женских половых желез проходит 3-5 дней и наступает один из самых ответственных моментов – перенос (трансфер) эмбриона в матку.
Подсадка диплоидной клетки в организм женщины занимает не более 5-7 минут, но от правильности совершенных манипуляций, качества бластомеров и поведения пациентки будет зависеть успешность процедуры ЭКО.
Особенности экстракорпорального оплодотворения
Экстракорпоральное оплодотворение – современная репродуктивная технология, которая используется при бесплодии. Во время процедуры из яичников извлекают ооцит и в условиях «in vitro» оплодотворяют. После этого диплоидная клетка культивируется в специальном инкубаторе в течение 3-5 дней.
В какой момент совершить перенос эмбриона в матку решает репродуктолог, ориентируясь на степень подготовленности эндометрия к имплантации. Считается, что эмбрионы-пятидневки приживаются лучше, однако не все оплодотворенные ооциты могут дожить до трансфера в назначенное время.
7 дней после зачатия – признаки беременности
Первые признаки беременности проявляются в течение 10-14 суток после успешного внедрения диплоидной клетки в эндометрий. Имплантации эмбриона предшествует хетчинг, во время которого бластоциста выходит из белковой оболочки и погружается в стенку матки. Этот процесс может сопровождаться эвакуацией слизистых выделений из влагалища и незначительного количества крови.
Признаки беременности:
- тянущая боль в животе;
- отсутствие аппетита;
- частое мочеиспускание;
- вздутие живота;
- эмоциональная лабильность.
На седьмой день после процедуры ЭКО прижившийся эмбрион начинает активно развиваться. Об этом свидетельствует избыточная продукция хорионического гонадотропина человека (ХГЧ). Изменение гормонального фона может влиять на общее самочувствие женщины.
1 неделя после переноса эмбрионов – ощущения
Выраженность признаков беременности определяется стадиями развития эмбриона после переноса в полость матки:
- 1 день – оболочка вокруг бластоцисты лопается и она выходит наружу для дальнейшей имплантации в разрыхленный эндометрий;
- 2 день – оплодотворенная яйцеклетка касается стенки матки и готовится к проникновению внутрь слизистой;
- 3 день – бластоциста имплантируется и углубляется в мягкие ткани репродуктивного органа;
- 4 день – происходит формирование зародышевых листков, после чего бластоциста превращается в гаструлу;
- 5 день – гаструла врастает в эндометрий и начинает получать из него питательные вещества;
- 6 день – происходит первичное формирование плаценты и трубки, соединяющей плод с организмом матери;
- 7 день – эмбрион начинает выделять ХГЧ, стимулирующий дальнейшее внутриутробное развитие.
В пятый день после трансфера диплоидной клетки возможно усилению дискомфортных ощущений в области живота. Процесс внедрения гаструлы в эндометрий может быть болезненным и сопровождаться незначительными кровянистыми выделениями.
7 ДПП – тест
Первый существенный выброс ХГЧ определяется на седьмой день после ЭКО, но его концентрации еще слишком мала, чтобы можно было судить об успешности процедуры. В 90% случаев специалисты направляют пациенток на анализ ХГЧ на 14-й день после переноса эмбриона.
В случае успешной трансплантации эмбриона специалист определяет концентрацию гормона в организме матери. Это позволяет с точностью рассчитать оптимальный курс ведения беременности с учетом применения гормональных препаратов. На 25-й день женщина отправляется на УЗИ, с помощью которого определяется местоположение плода и его состояние.
7 ДПП пятидневок
В случае экстракорпорального оплодотворения наблюдается поздняя имплантация бластомеров, так как эмбрион попадает в непривычные условия и ему требуется какое-то время на адаптацию. Окончательное внедрение диплоидных клеток в эндометрий наблюдается на 5-й день после ЭКО.
Согласно статистике, вероятность успешной имплантации эмбрионов-трехдневок ниже, чем при использовании более зрелых бластомеров. Однако в условиях искусственного культивирования до пятидневного срока доживает не более 45% зародышей. Из них отбираются только самые качественные эмбрионы, которые впоследствии подсаживаются в матку.
7 ДПП пятидневок – тест
Тесты на беременность позволяют определить симптомы гестации на ранних сроках еще до проявления характерной симптоматики. Во время сдачи анализа мочи или крови определяется содержание ХГЧ в организме. Продукция гормона обусловлена секреторной активностью тканей зародыша. Повышенное содержание гормона в организме женщины сигнализирует о наступлении беременности.
На 7-й день после подсадки эмбриона ХГЧ только начинает экскретироваться в кровь, определить его концентрацию на данном этапе гестации практически невозможно. Первый тест проводится на 14-й день после успешного оплодотворения, при этом концентрация гормона измеряется в мЕд/мл.
7 ДПП пятидневок – ХГЧ
в крови хорионического гонадотропина напрямую зависит от того, какой тип эмбриона подсаживался в матку. «Пятидневки» развиваются достаточно медленно, что влияет на содержание ХГЧ в сыворотке крови.
Показатели ХГЧ на 14-й день после процедуры ЭКО:
- до 29 мЕд/мл – беременность не наступила или зародыш погиб;
- 105-170 мЕд/мл – беременность наступила и протекает нормально;
- свыше 170 мЕд/мл – многоплодие.
Вероятность успешного зачатия во многом зависит от поведения самих пациенток. Чтобы сохранить беременность после ЭКО, следует:
- в первые сутки после процедуры соблюдать постельный режим;
- исключить из рациона продукты, вызывающие метеоризмы;
- вести малоподвижный образ жизни в течение 1-2 месяцев;
- избегать резких наклонов, автомобильных поездок;
- свести физические и эмоциональные нагрузки к минимуму.
Также рекомендуется нормализовать режим сна и бодрствования, обеспечив полноценный сон продолжительностью от 8 часов. Соблюдение простых рекомендаций повышает вероятность успешной имплантации и проживания эмбриона на 30-40%.
Анализ ХГЧ – правила сдачи
Концентрация гормонов в организме будущей матери определяется при заборе венозной крови. Репродуктологи рекомендуют сдавать анализы в утренние часы натощак – между последним приемом пищи и сдачей крови должно пройти не менее 8-9 часов. Если женщина принимает безрецептурные препараты, следует сообщить об этом врачу за несколько дней до проведения тестов.
Иммуноферментный анализ необходимо проводить не только для определения гестации. Тест на содержание ХГЧ следует сдавать также во 2 триместре беременности с целью выявления пороков в развитии ребенка. Коррекция поддерживающей терапии позволяет предотвратить до 25% врожденных патологий и аномалий.
Заключение
На 7-й день после переноса эмбриона пациентки могут жаловаться на тянущие боли в животе, слизистые выделения из влагалища и недомогание. Симптомы свидетельствуют об имплантации зародыша в матку и продуцировании ХГЧ. Тесты на беременность проводятся только на 14-й день после ЭКО, что связано с относительно невысокой концентрацией упомянутого гормона в крови.
* — Травмпункт работает в круглосуточном режиме только для взрослых.Для детей ведется прием детского травматолога в соответствие с расписанием.Расписание уточняйте у операторов в кол-центре
Обращаем ваше внимание, что вся информация, включая цены, предоставлена для ознакомления и не является публичной офертой (ст.435 ГК РФ, cт. 437 ГК РФ)
Для получения более детальных консультаций по услугам и их стоимости обращайтесь в колл-центр по телефонам, указанным выше.
Цены действительны для потребителей — физических лиц.
Источник: https://klinika.k31.ru/napravleniya/eko/posle-eko/7-dney-posle-perenosa-embrionov/