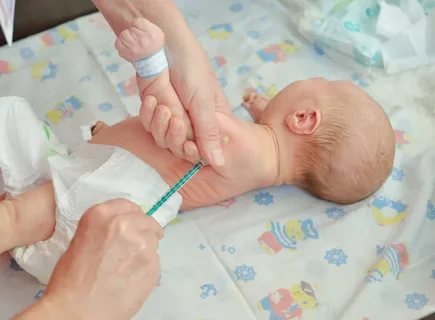
Самопроизвольный выкидыш
Выкидыш, или самопроизвольный аборт – это внезапное прерывание беременности на сроке до 24 недель. Такое состояние нередко сопровождается серьезными маточными кровотечениями и схваткообразными болями.
По статистике, сегодня практически 25% беременностей заканчиваются потерей плода до 24-й недели. Женщине в этом случае требуется грамотная медицинская помощь, которая не только поможет справиться с последствиями выкидыша, но и избежать повторения ситуации в будущем.
Если вы столкнулись с подобной проблемой, то обратитесь в нашу Международную клинику Гемостаза. У нас работает опытный врач гинеколог-гемостазиолог Баймурадова Седа Майрабековна, которая является доктором медицинских наук, стояла у истоков гемостазиологии и активно продолжает заниматься научной и практической деятельностью.
Кроме того, в клинике есть генетик и ряд опытных гинекологов, врачей-экспертов области УЗИ и других смежных специалистов, которые помогут разобраться с причинами самопроизвольного аборта и назначат грамотное лечение привычного невынашивания.
Помимо этого, наша клиника направлена на вынашивание беременности и считается одной из лучших по ведению беременности в Москве.
Примерно в 6 из 10 случаев к прерыванию беременности приводят различные генетические патологии. Также к подобным явлениям могут привести следующие причины:
- Острые и хронические инфекционные заболевания.
- Патологии формы матки.
- Сахарный диабет, гипотиреоз.
В группу риска входят пациентки старше 35 лет. Также самопроизвольные аборты может спровоцировать курение, прием алкоголя и наркотиков во время беременности.
Диагностика патологии
При возникновении болей внизу живота или кровотечений требуется срочная медицинская помощь. Если она будет оказана своевременно, то есть все шансы на сохранение плода.
Обычно пациентку сразу направляют к врачу-гинекологу, который производит осмотр шейки матки. Далее проводится УЗИ-диагностика, позволяющая определить состояние плода.
Для выявления причин могут проводиться различные лабораторные исследования. Анализы помогут определить патологию, вызвавшую подобное состояние, и назначить грамотную терапию. Определить необходимое обследование может врач-гинеколог.
Лечение последствий выкидыша
Выбор метода будет зависеть от того, был ли самопроизвольный аборт полным или нет. Чаще всего назначается курс медикаментов. Кроме этого, может выполняться курс профилактических мероприятий, направленных на восстановление организма после наступления выкидыша.
Обратившись в наш центр диагностики и лечения в Москве, вы можете рассчитывать на грамотную помощь настоящих профессионалов. Прием в клинике ведет опытный гинеколог-гемостазиолог, д.м.н. С.Д. Баймурадова, профессор С.М.Воеводин, М.В. Сенча, И.Ю. Фофанова и др. Наши специалисты готовы взяться даже за самые сложные случаи и помочь женщине выносить и родить здорового малыша.
Источник: https://gemostaz.ru/uslugi/tsentr_ginekologii/lechenie-besplodiya/lechenie-samoproizvolnogo-vykidysha/
Угроза самопроизвольного выкидыша в первом триместре
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская (19 минут пешком)
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская (19 минут пешком)
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
От метро Чертановская район Чертаново ( 20 минут)
Из района Чертаново до нашего медицинского центра можно добраться от Метро Чертановская за 20 минут или пешком за 35-40 минут.
От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки «Метро Профсоюзная» проехать 7 остановок до остановки «Метро Нахимовский проспект». Далее по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки «Метро Калужская» проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые черемушки» на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару
Источник: https://lmdoc.ru/ugroza-samoproizvolnogo-vyikidyisha
Аборт самопроизвольный
Самопроизвольный аборт – это спонтанное естественное прерывание беременности сроком до 22 недель. Происходит это из-за нарушения развития плода или каких-либо патологий у матери. В народе самопроизвольный аборт называется выкидышем. Отличие выкидыша от преждевременных родов в том, что при преждевременных родах, которые происходят на 22-37 неделях беременности, рождается жизнеспособный ребенок (массой не менее 500 г.).
Симптомы выкидыша зависят от срока беременности. Так, если самопроизвольный аборт происходит на ранних сроках, начинается он с кровотечения. А боль – либо незначительная, либо ее вообще нет.
При выкидыше на поздних сроках первый симптом – сильная схваткообразная боль, а кровотечение начинается позже. Симптомами самопроизвольного аборта могут также: боль в районе крестца, рвота, излитие околоплодных вод.
Описание
Аборт – это прерывание беременности, заканчивающееся рождением незрелого и нежизнеспособного плода. Иногда он запланирован, чаще это происходит самопроизвольно, без желания на то женщины. Такими самопроизвольными абортами, согласно статистике, заканчивается 15-20 % беременностей.
Хотя есть мнение, что значительное число самопроизвольных абортов происходит на очень ранних сроках и женщины их не замечают. Тогда число выкидышей возрастает до 50-78 %.
При этом 60 % из них обусловлены какими-либо хромосомными аномалиями, поэтому большинство выкидышей, произошедших в первом триместре беременности, многие врачи квалифицируют как проявление естественного отбора. По стадиям беременности аборты делятся на:
- инфраклинический аборт, произошедший на очень ранней стадии беременности;
- аборт в течение первого триместра;
- аборт в течение второго триместра;
- повторные аборты.
Чаще всего самопроизвольный аборт происходит на третьем месяце беременности, на втором и четвертом – гораздо реже. А сколько их происходит на первом месяце, посчитать очень сложно.
Произойти это может из-за каких-либо перенесенных или текущих заболеваний (сифилис, токсоплазмоз, бруцеллез, листериоз), особенностей конституции и развития женщины (аномалии развития половых органов, инфантилизм), патологий плодного яйца и заболеваний второго родителя.
Также причиной самопроизвольного аборта могут стать предыдущие аборты, маленький интервал между беременностями, резус-конфликт, гормональные нарушения (избыток мужских гормонов, сахарный диабет), курение, употребление алкоголя и наркотиков, тяжелые или вредные условия труда и даже качество питания.
Различают несколько видов самопроизвольного аборта, в зависимости от степени отслойки плодного яйца и опорожнения полости матки:
- угрожающий выкидыш;
- начавшийся выкидыш;
- аборт в ходу;
- неполный аборт;
- полный аборт.
Теперь более подробно о каждом из них.
Угроза выкидыша возникает в 25 % беременностей. Примерно половина из них заканчивается выкидышем. Отслойки плодного яйца при этом не происходит, кровянистых выделений может и не быть, беспокоят схваткообразные боли внизу живота, возможно уменьшение признаков беременности – набухания молочных желез, тошноты, частого мочеиспускания
При начавшемся выкидыше кровотечение и схваткообразная боль усиливаются, матка болезненна при пальпации. Плодное яйцо частично отделяется от матки.
При аборте в ходу отслойка плода усиливается, кроме кровотечения и схваткообразной боли еще появляется чувство сдавления прямой кишки и позывы к дефекации.
При неполном аборте обычно рождается часть плодного яйца. А оставшаяся в матке часть мешает ее сокращению и гемостазу. Кровотечение продолжается и может привести к геморрагическому шоку. Даже если плодное яйцо вроде как вышло полностью и кровотечение незначительно, все равно в течение 5-6 дней есть риск возобновления кровотечения из-за оставшихся частиц плодного яйца, образования плацентарного полипа и инфицирования.
Полный аборт чаще происходит на поздних сроках. Плодное яйцо изгоняется полностью, сопровождается это схваткообразными болями и кровотечением. После изгнания матка сокращается, а кровотечение прекращается.
Возможен также и несостоявшийся аборт. В этом случае погибший плод не изгоняется из матки.
Если самопроизвольный аборт происходит длительное время, в матку может проникнуть инфекция из влагалища. При этом если воспаление происходит только в матке – это неосложненный инфицированный аборт, а если инфекция распространяется на все органы малого таза, то осложненный инфицированный аборт. Возможно и распространение инфекции по всему организму. Это состояние называется септическим абортом.
Диагностика
При подозрении на самопроизвольный аборт обязательно проводят трансвагинальное УЗИ, чтобы выяснить, как протекает беременность и не погиб ли плод, определяют уровень хорионического гонадотропина человека в крови, делают общий анализ крови и общий анализ мочи.
Также обязательно определяют группу крови и резус-фактор матери и ребенка.
Если это уже не первый самопроизвольный аборт у женщины, проводят обследование родителей на предмет носительства хромосомных аномалий, инфекций, наличия каких-либо системных заболеваний и анатомических аномалий женщины, не позволяющих нормально выносить беременность.
Также проводят морфологическое исследование препарата плаценты. В некоторых случаях необходимо диагностическое выскабливание матки и цервикального канала.
Лечение
Как только женщине кажется, что у нее «что-то не так», она тут же должна обратиться к гинекологу. С одной стороны, далеко не каждое кровотечение при беременности – признак самопроизвольного аборта. С другой – лучше перестраховаться. Если патологий нет и плод живой, при угрозе выкидыша назначают постельный режим, витамины, препараты для расслабления миометрия, диету.
Секс в таком состоянии не рекомендуется. В России обычно при угрозе выкидыша женщину кладут в стационар, за рубежом – по состоянию, могут поставить капельницу и отпустить домой, предварительно дав необходимые рекомендации, а могут и положить в больницу.
Во многих странах Европы при угрозе выкидыша и собственно выкидыше на сроке беременности до трех-четырех месяцев ничего не предпринимают, если он происходит менее трех беременностей подряд.
В некоторых случаях при угрозе выкидыша назначают гормональные и антибактериальные средства. Иногда требуется и хирургическое вмешательство.
Если плод погиб, необходимо удалить его из матки. Процедура проводится в стационаре и до завершения аборта, а иногда и несколько дней после, женщина должна находиться под наблюдением врача. Ей переливают кровезаменители при большой кровопотере, проводят выскабливание матки. В некоторых случаях, например при шеечной беременности, могут удалить и матку.
При необходимости назначают анальгетики, антирезусный иммуноглобулин.
К сожалению, в случае выкидыша возможны осложнения. При выскабливании это перфорация, инфицирование матки, маточное кровотечение. Часто после самопроизвольного аборта бывает депрессия.
Профилактика
Для большинства ранних абортов (до 12-ти недель) специфической профилактики не существует. Только витамины, правильное питание, отсутствие стрессов, ограничение физической нагрузки. Также беременным нельзя поднимать тяжести, так как это тоже может стать причиной самопроизвольного аборта. Некоторые врачи считают, что до 8-й недели беременности гормональная терапия неуместна, так как мешает естественному отбору.
Вообще, терапевтическая поддержка беременности оправдана только в том случае, если УЗИ подтвердило жизнеспособность плода. Она включает в себя постельный режим, спазмолитики и миорелаксанты (препараты, расслабляющие гладкую мускулатуру), гормональную терапию.
Если у женщины уже было три выкидыша, ей необходимо провести некоторые исследования:
- генетическое обследование обоих партнеров. Оно поможет выявить хромосомные аномалии, которые могут быть причиной гибели эмбриона.
- гистерографию. Это исследование поможет выявить патологии развития матки, например, спайки, перегородки, другие пороки развития.
- гормональное обследование.
- анализы на инфекции.
- иммунологический анализ. Иногда причиной выкидыша может быть слабый или, наоборот, слишком сильный иммунитет.
В зависимости от результатов исследований врач назначит эффективное лечение для решения этой проблемы.
Доктор Питер
Источник: https://doctorpiter.ru/diseases/402/
“У меня был выкидыш”: как не бояться рассказывать о пережитом
Анастасия Анисимова для Би-би-си
Правообладатель иллюстрации ASHLEY MACLURE
Книга Мишель Обамы, в которой она призналась, что пережила выкидыш, вызвала на Западе бурную дискуссию о том, почему женщины до сих пор не решаются открыто говорить об этой теме. Выход книги совпал с публичными признаниями российских знаменитостей, которые тоже пережили потерю неродившегося ребенка.
В своей биографической книге «Становление» бывшая первая леди США впервые рассказала, что до рождения дочерей, которые были зачаты с помощью ЭКО, у нее был выкидыш.
«Я чувствовала себя потерянной и одинокой. Мне казалось, что это моя проблема. Тогда я не знала, насколько распространены выкидыши. Мы не говорим об этом в обществе. Мы, женщины, храним эту боль в себе. Мне кажется, это самое страшное, что мы сами делаем с собой — не делимся друг с другом правдой о нашем теле и о том, где бывают сбои», — рассказала экс-первая леди в интервью телекомпании Эй-би-си.
Признание Мишель Обамы неожиданно отозвалось в России. На прошлой неделе актриса Эвелина Бледанс записала в своем «Инстаграме» видеобращение к подписчикам с просьбой не спрашивать ее о беременности, потому что «у нее не получилось иметь девочек» (ранее актриса публично заявила, что беременна двойней) .
Спустя несколько дней на телеканале НТВ появилось интервью бывшего депутата Госдумы, оперной певицы Марии Максаковой, которая рассказала, как на втором месяце беременности перенесла выкидыш.
Правообладатель иллюстрации ASHLEY MACLURE
В западных медиа идет дискуссия о том, почему сегодня, когда женщины постепенно отвоевывают право голоса во всех сферах жизни, о выкидыше они все еще говорят шепотом, а большинство не говорит совсем.
«В этом есть какая-то ужасная ирония — миллионы женщин во всем мире переживают прерванную беременность, и никто об этом не говорит вслух, — пишет Telegraph — Чувство вины, которое женщина держит в себе, не длится какой-то промежуток времени — оно может преследовать ее всю жизнь. Постепенно она просто учится с этим жить».
Что чувствует женщина?
«Выкидыш — это одинокий, болезненный и разрушающий тебя изнутри — практически на клеточном уровне — опыт», — пишет в книге Мишель Обама.
«Выкидыш — это страх. Моим фанатам, которые ходили на мои концерты, наверное, сложно в это поверить, но во время второй беременности, когда я пела и танцевала на сцене, я постоянно чувствовала внутри этот парализующий страх, который рождается в тебе, когда ты теряешь ребенка. Страх потери еще одного», — вспоминает певица Бейонсе, которая ранее тоже призналась, что пережила выкидыш.
«Выкидыш — это когда ты чувствуешь себя недоженщиной, потому что ты не смогла выносить ребенка. Тебе кажется, что твое собственное тело виновато, оно тебя подвело», — говорит художница Эшли Маклюр.
Правообладатель иллюстрации ASHLEY MACLURE
«Это настоящее горе. По-другому не объяснить. В тот момент главное, о чем я думала, — что у меня не получится родить и в следующий раз. Все-таки и возраст уже. Я смогла это пережить только потому, что забеременела после очень быстро — через три месяца. Если бы не забеременела, то я бы себя сгрызла, наверное», — вспоминает Мария Максакова.
Несмотря на отсутствие публичной дискуссии, на российских форумах и в группах в социальных сетях можно найти сотни комментариев женщин, которые пытаются пережить выкидыш и понять, как рассказать об этом родителям, родственникам, друзьям и новым партнерам.
Почему она это чувствует?
«Всем женщинам сложно говорить о выкидышах — это очень личная тема. Они винят в этом, в первую очередь, себя, не понимая, что причина может крыться, например, в хромосомных нарушениях в самом эмбрионе, что напрямую не зависит от женщины», — рассказала Русской службе Би-би-си врач-гинеколог Елена Гришанова.
По ее словам, женщины в России часто боятся, что мужчины уйдут от них, если узнают, что они у них был выкидыш. «Женщины считают это своим дефектом», — говорит Гришанова.
Правообладатель иллюстрации ASHLEY MACLURE
Психологи отмечают, что информационный вакуум влияет не только на самих женщин, но и на их партнеров, которые тоже переживают серьезный стресс, и на общество, которое зачастую не знает, как реагировать, когда женщина все же решается рассказать о своем опыте. Большинство просто не понимают, что говорить женщине в этой ситуации и как ее поддержать.
А что на самом деле?
Беременность и рождение ребенка зачастую окутаны предрассудками и суевериями. Считается, что нельзя, например, фотографировать аппарат УЗИ, многие не рекомендуют стричься во время беременности, высоко поднимать руки (не держаться за поручень в автобусе) — и конечно, не принято объявлять о своей беременности на ранних сроках.
Причем последнее — далеко не только российское явление. Газета Guardian отмечает, что в Англии многие женщины тоже умалчивают о беременности в первые недели и месяцы — на всякий случай, мало ли что может случиться
Правообладатель иллюстрации ASHLEY MACLURE
Случиться действительно может. В Великобритании это случается с каждой четвертой беременностью. В России сосчитать количество выкидышей непросто — Росстат объединяет в одну строку и естественное прерывание беременности (выкидыши), и искусственное (аборты). В документах минздрава России говорится, что 10-20% клинически диагностированных беременностей заканчиваются выкидышем.
Врачи отмечают, что реальная цифра может быть выше и включает процент не диагностируемых случаев — не все женщины обращаются к врачу.
Одна из главных причин выкидыша — это генетические нарушения у плода, также существенны и другие факторы: иммунологическая несовместимость пары, стрессы, инфекции и лекарственные препараты.
Британская ассоциация помощи женщинам, пережившим выкидыши, подчеркивает, что важно помнить: вероятность потери ребенка из-за действий — или бездействия — самой женщины крайне мала.
Правообладатель иллюстрации ASHLEY MACLURE
Врачи призывают женщин не забивать боль внутрь и не замалчивать эту тему, а делиться своим опытом с близкими, и особенно — со своими подрастающими детьми.
В США началась дискуссия о том, как именно учителя должны рассказывать школьникам о выкидышах на уроках сексуального воспитания.
Источник: https://www.bbc.com/russian/features-46390997
Если случился выкидыш
9 месяцевМать и дитя
Особенности планирования следующей беременности
Большинство женщин довольно тяжело переживают выкидыш, и многим хочется как можно скорее повторить попытку. Однако торопиться в такой ситуации не стоит Какое время нужно для восстановления организма и что важно учесть при планировании следующей беременности?
Переживание потери нерожденного ребенка часто запускает целый каскад проблем: меняются взаимоотношения с близкими и родными, возникает чувство вины. Боль утраты и несбывшиеся мечты требуют срочно «найти и наказать» виновных: себя, супруга, врачей, окружающих. Поэтому прежде чем подготовиться к новой беременности, женщине в первую очередь необходимо восстановить душевное равновесие, выяснить причины случившегося и по возможности их устранить.
Что такое выкидыш?
Выкидыш обозначает беременность, которая прекращается без постороннего вмешательства с момента зачатия до срока, при котором плод способен существовать вне организма матери (до 22 недель, когда масса плода достигает 500 г). В зависимости от сроков беременности различают ранний выкидыш, или самопроизвольный аборт (до 12 недель беременности), и поздний выкидыш (с 12 до 22 недель).
Если выкидыш уже не первый, т.е. две или более беременностей заканчивались самопроизвольным выкидышем, говорят о привычном невынашивании беременности. Не более 3–5 % пар сталкиваются с таким диагнозом.
С каждым выкидышем увеличивается риск последующего, но даже при привычном невынашивании беременности риск следующего выкидыша не превышает 50 %.
Причины выкидыша
1. Генетические факторы. Хромосомные и генные аномалии являются основной (более 50 %) причиной ранних (до 12 недель) самопроизвольных абортов. Наиболее часто выкидыш по этой причине происходит до 5–6 недель беременности.
В очень редких случаях родители являются носителями «неправильного» хромосомного набора, что делает зародыш нежизнеспособным. В основном генетические изменения – это нарушение количества или строения хромосом в клетках, возникающие при их делении.
Это приводит к возникновению у эмбриона множественных пороков развития, несовместимых с жизнью, и способствует его внутриутробной гибели.
Мудрая природа предотвращает появление на свет детей с тяжелыми множественными пороками, и возникает самопроизвольный аборт.
Что делать? К сожалению, выкидыш – выход плодного яйца из матки – в большинстве случаев происходит вне стен стационара. В таких ситуациях невозможно исследовать сам зародыш на предмет обнаружения хромосомной патологии.
Если же это произошло в стационаре, то необходимо провести цитогенетическое исследование эмбриона (анализ на выявление нарушений хромосомного набора).
Перед планированием следующей беременности паре рекомендуется пройти консультацию у генетика и сдать кариотипирование (исследование под микроскопом кариотипа – количества и структуры хромосом), чтобы определить «правильность» собственного генетического кода. Это один из этапов обследования, который поможет исключить генетическую причину выкидыша.
2. Гормональные нарушения.
К этому фактору риска относятся проблемы, связанные как непосредственно с яичниками женщины (нарушение синтеза половых гормонов: эстрогенов, прогестерона, андрогенов), так и с различными заболеваниями, сопровождающимися гормональными нарушениями (сахарный диабет, болезни щитовидной железы, надпочечников и т.д.).
Наиболее часто к выкидышу на ранних сроках приводят недостаточность лютеиновой фазы – НЛФ (состояние, при котором желтое тело в яичнике синтезирует мало прогестерона – основного гормона, сохраняющего беременность) и гиперандрогения (повышенное содержание мужских половых гормонов).
О возможных гормональных нарушениях, как правило, женщина знает еще до наступления беременности, так как они часто препятствуют ее наступлению.
Синдром поликистозных яичников (патология яичников, при которой не происходит овуляций и вырабатывается повышенное количество мужских половых гормонов), высокий уровень мужских половых гормонов (андрогенов), пролактина (гормона, поддерживающего лактацию после родов), недостаток прогестерона и другие нарушения дают о себе знать еще на этапе планирования беременности, проявляясь, например, нарушениями менструального цикла. Именно поэтому «неожиданный» выкидыш очень редко бывает связан с гормональными нарушениями. Чаще они приводят к длительной угрозе прерывания беременности, но при ярко выраженных гормональных нарушениях может произойти выкидыш.
Что делать? Необходимо пройти консультацию у врача-гинеколога, а при необходимости – у эндокринолога. Проведение лабораторных анализов – определение уровня гормонов в крови – поможет правильно поставить диагноз и назначить соответствующее лечение, чтобы подготовить организм к следующей беременности.
В крови женщины в первую или вторую фазу менструального цикла определяют уровень эстрогенов, прогестерона, пролактина, тестостерона, ФСГ (фолликулостимулирующего гормона), ЛГ (лютеинизирующего гормона), гормонов щитовидной железы и др. Гормональные нарушения хорошо поддаются коррекции, и при необходимости лечение продолжается и после наступления беременности.
Правильно подобранная схема лечения позволяет сохранить последующую беременность.
3. Аномалии развития и патологии женских половых органов. К патологиям половых органов относятся:
• генитальный инфантилизм (недоразвитие половых органов, когда их размеры меньше нормы); • двурогая матка (она как бы расщеплена на две части, имеет две полости, которые сливаются в нижней ее части); • седловидная матка (ее ширина увеличена, а дно вогнуто); • перегородки в полости матки; • узлы миомы (доброкачественная опухоль матки), выступающие в полость матки;
• полипы эндометрия (выросты из слизистой оболочки матки).
Данные изменения матки мешают эмбриону полноценно прикрепиться к слизистой, а также приводят к тому, что плоду тесно расти и развиваться в условиях дефицита места. Некоторые формы патологий, к сожалению, невозможно исправить. Это относится к врожденным аномалиям строения (двурогая, седловидная матка).
Другие препятствия вполне устранимы; для этого требуется помощь хирургов (рассечение внутриматочной перегородки, удаление миоматозных узлов, деформирующих полость матки, полипов эндометрия).
После операции восстанавливается нормальная форма матки, и теперь у эмбриона есть возможность хорошо прикрепиться и развиваться до родов.
Источник: https://kiozk.ru/article/9-mesacev/esli-slucilsa-vykidys
Угроза прерывания беременности
Выкидыш (самопроизвольный, спонтанный аборт) — это самопроизвольное изгнание эмбриона/плода из организма беременной в сроке беременности до 22 недель (или весом менее 500 граммов).
К сожалению, с этим диагнозом врачи акушеры-гинекологи встречаются довольно часто. По данным медицинской статистики частота потерь беременности на тех или иных сроках составляет 15-20%, то есть почти каждая пятая беременность.
По стадиям развития выкидыша выделяют:
- Угрожающий аборт (угроза прерывания беременности)
- аборт в ходу;
- неполный аборт;
- полный аборт.
Кроме того еще различают:
- Аборт, который не состоялся (прекращение развития эмбриона / плода — замершая беременность)
- инфицированный аборт.
Чаще всего беременности прерываются на ранних сроках. В 70% выкидышей в сроке до 12 недель беременности и в 30% выкидышей после 12 недель причиной являются грубые генетические, хромосомные аномалии ембриона/плода, которые чаще всего возникают спонтанно (в таком случае выкидыши является биологически целесообразны) и в будущем их повторения маловероятно. Нужно отметить, что максимальное количество хромосомных аномалий выводится путем спонтанного аборта в сроке 4-5 недель беременности.
Но существует много женщин, у которых выкидыши или замершие беременности повторяются раз за разом.
В таких случаях мы уже говорим о привычное невынашивание. Имеется в виду: в Украине — 2 и более выкидышей в анамнезе, за рубежом — больше 3-х выкидышей в анамнезе.
- Ранний самопроизвольный выкидыш — спонтанное прерывание беременности в сроке до 12 недель (11 недель + 6 дней).
- Поздний спонтанный аборт считается в сроке беременности до 22 недель.
- Прерывание беременности после 22 недель — это уже преждевременные роды.
Когда врачи говорят об угрозе выкидыша, это еще не значит, что беременность обязательно прервется.
Речь идет о высокой вероятности такого состояния. Чтобы избежать непоправимого, правильно назначить лечение, сохраняющую беременность терапию, в первую очередь нужно выяснить причины, которые вызывают угрозу выкидыша беременности в каждом конкретном случае.
А таких причин может быть достаточно много. Вот основные из них:
- как было уже отмечено, преобладающими причинами самопроизвольных выкидышей в I-м триместре беременности (в 60-70%) являются хромосомные аномалии или пороки развития, вызванные патологией бластогенеза;
- воспалительные заболевания женских половых органов, на фоне которых возникает беременность (как инфекционного генеза — в частности, бак. вагиноз, так и неинфекционного — хронический эндометрит — аутоиммунный процесс без видимых признаков воспаления)
- нейроэндокринные нарушения — особенно те, которые проявляются недостаточностью лютеиновой фазы, гиперандрогенией, нарушением функции щитовидной железы, надпочечников, сахарный диабет и др;
- гемостастазиологични нарушения — антифосфолипидный синдром и тромбофилии (состояния, для которых характерна повышенная вязкость крови)
- органические нарушения — пороки развития матки (единорога матка, двурогая матка, внутриматочная перегородка), опухоли матки (особое значение — субмукозные миомы)
- истмико-цервикальная недостаточность — неспособность шейки матки «удержать» беременность (в данном случае важен сбор анамнеза — травмы половых органов, роды крупным плодом, инвазивные методы лечения шейки матки, полости и тела матки, аборты, функциональные нарушения)
- экстрагенитальная патология, хронические заболевания беременной, особенно тогда, когда беременность возникает на неблагоприятном фоне — без устойчивой ремиссии в протекании основного заболевания;
- инфекционные заболевания, особенно в остром периоде (снижение активности иммунной системы у беременных, особенно в ранние сроки беременности, закономерно)
- беременность после вспомогательных репродуктивных технологий;
- сильный стресс;
- чрезмерные физические перегрузки;
- вредные привычки (злоупотребление алкоголем, курение, употребление наркотических веществ);
- нарушения кариотипа супружеской пары или одного из супругов (имеется в виду — наличие серьезной «поломки» в наследственном «коде» мужчины или женщины).
Каковы симптомы и ощущения, характерные для спонтанного аборта, должны насторожить беременную женщину
Это прежде всего, тянущая, ноющая, схваткообразные боли в нижних отделах живота, кровянистых выделений из влагалища различной интенсивности; тонус матки, который длится в течение определенного времени и не проходит (когда женщина уже чувствует матку через переднюю брюшную стенку).
В таких случаях беременная обязательно должна обратиться к врачу акушеру-гинекологу или в вечернее, или ночное время вызвать карету скорой помощи, которая госпитализирует в стационар.
Своевременное обращение в учреждения здравоохранения позволяет диагностировать угрозу прерывания беременности, используя клинические, лабораторные, инструментальные методы исследования, часто выяснить ее вероятные причины, предоставить адекватную своевременную помощь, назначить комплексную сохраняющую беременность терапию, когда это возможно.
Еще раз целесообразно повторить, что в 70% выкидышей на ранних сроках беременности причиной являются грубые генетические, хромосомные аномалии, поэтому при наличии признаков угрожающего аборта в сроке до 8 недель (за рубежом до 12 недель) и неблагоприятных признаков прогрессирования беременности, проведение терапии, направленной на сохранение беременности не рекомендуется.
В контексте сказанного важно отметить, что каждая беременная женщина с угрозой прерывания беременности обязательно должна быть проинформирована врачами о результатах обследования, прогноза данной беременности и возможных осложнений, связанных с использованием лекарственных средств и медицинских вмешательств. И только объяснив беременной ее ситуацию, по согласованию с ней акушер-гинеколог назначает соответствующую терапию.
В первую очередь — это препараты микронизированного прогестерона (утрожестан, прогинорм, лютеина, ендометрин), препараты дидрогестерона (дюфастон), токолитики (препараты, направленные на снятие тонуса матки) симптоматическая терапия (в том числе — гемостатическая, антибактериальная, спазмолитическое, антикоагулянтная — в зависимости от каждого отдельного случая), санация влагалища (при воспалительных заболеваниях влагалища, шейки матки) и т.д.
Потеря беременности для женщины, вне зависимости в каком сроке — это сокрушительный удар
Часто к переживаниям о конкретной ситуации присоединяется страх перед будущим. Не повторится ли данная ситуация? Смогу ли я забеременеть?
К счастью, у большинства женщин потеря беременности, особенно на ранних сроках, является случайной (спонтанной), спровоцированной неожиданно возникшими причинами, повторение которых в будущем маловероятно. Но существует еще много причин, на которые мы указали выше, что могут спровоцировать выкидыш.
В связи с этим нужно указать на важность прегравидарной подготовки у каждой женщины, планирующей беременность, особенно у женщин с привычным невынашиванием.
Прегравидарная подготовка — это совокупность мероприятий диагностики, лечения, устранения всех негативных последствий еще до наступления беременности.
Поэтому обращаюсь ко всем женщинам, кто планирует беременность, посетите врача акушера-гинеколога, пройдите комплекс обследований, который даст возможность убедиться, что с вашим здоровьем все в порядке.
Когда же выявлены какие патологические состояния, заболевания, то нужно пройти соответствующую диагностику, терапию, вылечиться, или добиться стойкой ремиссии, а потом уже планировать беременность.
В этом и заключается цель прегравидарной подготовки — лучше предупредить, чем потом активно лечить.
Уважаемые женщины, мы помогаем супружеским парам не только получить желанную беременность, но и занимаемся наблюдением беременности до родов.
В нашем центре есть все необходимое для медицинского сопровождения вашей беременности: современная аппаратура, высокотехнологичная лаборатория, дневной стационар и квалифицированный медицинский персонал.
Врач акушер-гинеколог Червак Наталья
Источник: https://mdclinics.com.ua/news/zahroza-pereryvannya-vahitnosti/
Начавшийся выкидыш
Выкидышем, или абортом (abortus), называется прерывание беременности в течение первых 28 нед. В зависимости от срока, когда произошло прерывание беременности, выкидыши разделяются на ранние и поздние. К ранним выкидышам относятся аборты до 14 нед, к поздним — от 14 до 28 нед беременности. Прерывание беременности может производиться искусственно (abortus artificialis), а может произойти и самопроизвольно, независимо от желания женщины.
Такой выкидыш носит название самопроизвольного выкидыша, или аборта (abortus spontaneus). Если у женщины самопроизвольные выкидыши повторяются — это привычные выкидыши (abortus spontaneus habitualis).
Прежде чем разбирать разнообразные причины самопроизвольного прерывания беременности, необходимо вспомнить, какие процессы, происходящие в организме женщины, предшествуют наступлению беременности и благодаря каким изменениям возможно вынашивание беременности и нормальное внутриутробное развитие плода.
Наступление беременности возможно только у той женщины, у которой имеет место нормальный двухфазный менструальный цикл. Продолжительность менструального цикла у большинства женщин составляет 28 дней. В первую половину цикла, т. е. в первые 14 дней, в яичнике происходит рост и созревание фолликула. В результате этого сложного процесса в фолликуле находится зрелая яйцеклетка, готовая к оплодотворению.
На протяжении этой, так называемой фолликулярной, фазы в яичнике образуются эстрогенные гормоны, которые поступают в кровь и вызывают в слизистой оболочке матки размножение клеток и рост желез, т. е. в эндометрии наблюдается процесс пролиферации. Поэтому первая половина менструального цикла носит название фазы пролиферации.
Как только развивающийся фолликул достигает стадии зрелости, происходит овуляция.
Овуляцией называется процесс разрыва оболочки большого фолликула и выход из него зрелой яйцеклетки.
На месте разорвавшегося фолликула из клеток зернистой оболочки, выстилавших полость фолликула, образуется очень важная для последующей беременности новая эндокринная железа — желтое тело. Гормон желтого тела — прогестерон — вызывает сложные изменения в слизистой оболочке матки, благодаря которым функциональный слой эндометрия готовится к восприятию оплодотворенного яйца. Вторая половина, или фаза маточного менструального цикла, носит название секреторной фазы.
При наступлении беременности желтое тело продолжает свое развитие, выделение прогестерона увеличивается. Это приводит к тому, что в строме функционального слоя эндометрия наступают специфические для беременности изменения, называемые децидуальной реакцией.
Следовательно, для наступления беременности необходимо, чтобы в яичнике произошла овуляция, а в матке — секреторные и децидуальные преобразования слизистой оболочки.
Влияние гормона желтого тела на матку не ограничивается только изменениями, происходящими в эндометрии, степень которых находится в прямой зависимости от количества гормона, вырабатываемого яичником.
Прогестерон, кроме того, снижает возбудимость матки, уменьшает просвет цервикального канала и тем самым способствует нормальному развитию беременности.
Причин, приводящих к самопроизвольному прерыванию беременности, много. Одним из наиболее часто встречающихся факторов является недоразвитие половых органов. При этом состоянии, называемом инфантилизмом, может наблюдаться функциональная неполноценность яичника, проявляющаяся в недостаточном образовании эстрогенов, в недостаточности желтого тела, а также в недоразвитии матки.
При наличии полового инфантилизма причиной самопроизвольного выкидыша может явиться и повышенная возбудимость матки и недостаточность децидуального превращения стромы эндометрия, а вследствие этого — возникновение неблагоприятных условий для развития плодного яйца.
Следующей, нередко встречающейся, причиной самопроизвольного прерывания беременности являются перенесенные в прошлом воспалительные заболевания матки (эндомиометриты) и травматические повреждения различных отделов матки, следствием которых могут быть дистрофические или рубцовые изменения слизистой и мышечной оболочек матки.
Нередко к аборту могут приводить острые инфекционные заболевания, сопровождающиеся высокой температурой и интоксикацией, а также хронические инфекции. Особенно часто к прерыванию беременности приводят малярия, инфекционный гепатит, токсоплазмоз, сифилис.
Кроме того, беременность может самопроизвольно прерваться при отравлении беременной женщины ртутью, свинцом, окисью углерода, алкоголем и другими веществами.
В настоящее время большое значение в этиологии самопроизвольного прерывания беременности придается патологии системы свертывания крови.
Антифосфолипидный синдром, генетические тромбофилии приводят к тромбозу сосудов хориона и последующей отслойке. В большинстве случаев самопроизвольный аборт начинается с отслойки плодного яйца от стенки матки на небольшом участке. При этом нарушается целость кровеносных сосудов децидуальной оболочки. Излившаяся кровь пропитывает оболочки плодного яйца.
Начавшаяся отслойка сопровождается, как правило, сокращениями матки, которые, в свою очередь, приводят к прогрессированию отслойки и к гибели плодного яйца. В результате схваткообразных сокращений мускулатуры матки происходит раскрытие цервикального канала и изгнание плодного яйца из полости матки.
Каждый аборт сопровождается кровотечением, интенсивность которого зависит от срока беременности, а также от скорости отслойки и изгнания плодного яйца. При раннем выкидыше кровотечение всегда бывает более обильным, чем при аборте поздних сроков.
Это объясняется тем, что при ранних сроках беременности вся поверхность плодного яйца покрыта ворсистой оболочкой. Ворсины очень нежные, часть из них отделяется от стенки матки, а другая часть легко отрывается и остается прикрепленной к стенке матки, препятствуя сокращению матки и остановке кровотечения.
Поэтому отслойка любого участка плодного яйца сопровождается кровотечением, которое прекращается только после удаления всех остатков плодного яйца из полости матки.
По мере прогрессирования беременности параллельно с разрастанием ворсин трофобласта на участке будущей плаценты вся остальная поверхность плодного яйца постепенно освобождается от ворсин, поэтому выкидыши поздних сроков протекают по типу родов, т. е. вначале происходит раскрытие шейки матки, потом отходят воды, изгоняется плод, а затем отделяется и рождается послед. Как и в родах, кровотечение при позднем выкидыше возникает в момент отделения и рождения последа.
В течении самопроизвольного выкидыша можно выделить несколько стадий, диагностика которых очень важна для оказания правильной и своевременной помощи беременной женщине (рис. 1). При первой стадии, носящей название угрожающего выкидыша (abortus imminens), связь плодного яйца со стенкой матки нарушена на незначительном участке.
Беременная женщина при этом отмечает небольшие тянущие боли внизу живота. При выкидыше позднего срока боли носят схваткообразный характер. Кровеотделение, как правило, отсутствует, иногда могут иметь место скудные кровянистые выделения.
При двуручном влагалищном исследовании обнаруживается закрытый наружный зев, шейка матки обычной длины, тело матки по величине соответствует сроку беременности. Матка очень легко возбудима.
Стадии выкидыша.
а — угрожающий выкидыш; б — начавшийся выкидыш; 1 — тело матки, 2 — шейка матки, 3 — плодное яйцо, 4 — гематома
Следующая стадия процесса — начавшийся выкидыш (abortus incipiens) — отличается от предыдущей более выраженной клинической картиной, обусловленной прогрессирующей отслойкой плодного яйца, которое большей своей поверхностью еще связано со стенкой матки.
Если примененная терапия при этой стадии процесса окажется эффективной и дальнейшая отслойка плодного яйца прекратится, то возможно продолжение нормального развития эмбриона. При начавшемся аборте беременная ощущает несильные боли схваткообразного характера, сопровождающиеся кровянистыми выделениями в небольшом количестве.
Наружный маточный зев, как правило, слегка приоткрыт, шеечный канал может быть проходим для одного пальца.
Как при угрожающем, так и при начавшемся выкидыше лечение должно быть направлено на снижение возбудимости матки и прекращение дальнейшей отслойки плодного яйца. Беременную необходимо госпитализировать.
При безуспешности проводимой терапии или при отсутствии лечения начавшийся выкидыш переходит в следующую стадию процесса — аборт в ходу (abortus progrediens), при которой отслоившееся плодное яйцо изгоняется из полости матки (рис. 5). При этом у женщины усиливаются схваткообразные боли, увеличивается кровотечение.
При самопроизвольном выкидыше в ходу раннего срока кровотечение может быть очень сильным, быстро приводящим женщину к выраженной анемии. Произведенное влагалищное исследование помогает легко установить правильный диагноз. При этом обнаруживается раскрытый наружный зев, шейка матки увеличена в объеме за счет находящегося в шеечном канале плодного яйца, нижний полюс которого может даже выступать во влагалище.
Лечение аборта в ходу сводится к удалению плодного яйца с последующим выскабливанием полости матки.
Аборт в ходу
1 — тело матки, 2 — шейка матки, 3 — плодное яйцо, 4 — гематома.
Неполный выкидыш
а — в матке все оболочки; б — в матке остатки плодного яйца.
При выкидыше в ходу позднего срока обильного кровотечения, как правило, не бывает. Поэтому при поздних сроках беременности целесообразно выждать самостоятельного рождения плода и последа, после чего произвести пальцевое или инструментальное обследование матки.
При самопроизвольном выкидыше, особенно раннего срока, плодное яйцо редко полностью отделяется от стенок матки. Обычно часть плодного яйца отслаивается и рождается, а часть остается в полости матки (рис. 6). Такой неполный выкидыш сопровождается обильным кровотечением со сгустками.
Если в полости матки задержалась небольшая часть ворсистой оболочки, то кровотечение может быть не очень интенсивным, но длительным. Остатки плодного яйца в полости матки могут явиться причиной не только кровотечения, угрожающего здоровью, а иногда и жизни женщины, но и тяжелого инфекционного заболевания. Поэтому диагностика неполного выкидыша должна быть своевременной.
Диагноз неполного аборта устанавливается на основании субъективных и объективных данных. Собирая анамнез заболевания женщины, необходимо выяснить дату последней нормальной менструации, длительность аменореи, когда и в связи с чем появились кровянистые выделения, когда произошел выкидыш.
При влагалищном исследовании определяется раскрытый цервикальный канал, свободно пропускающий палец за внутренний зев. Матка по величине не соответствует сроку беременности, размеры ее меньше, так как часть плодного яйца уже родилась. Консистенция матки мягкая.
Осмотрев больную и установив диагноз неполного выкидыша, акушерка должна немедленно направить больную в стационар, так как при неполном выкидыше показано инструментальное удаление остатков плодного яйца.
Источник: https://volynka.ru/Diseases/Details/222
Самопроизвольный аборт: причины заболевания, основные симптомы, лечение и профилактика
Самопроизвольное прерывание беременности на разных её сроках. Чаще всего самопроизвольный аборт возникает на первом триметре беременности.
Причины самопроизвольного аборта
К основным причинам развития данной патологии принадлежат: хромосомные мутации и нарушение имплантации оплодотворённой яйцеклетки на оболочку матки.
Данное состояние могут провоцировать разного рода аномалии в развитии плода, сахарный диабет, заболевания щитовидной железы, ангина, ОРВИ, токсоплазмоз, краснуха, хламидиоз, аппендицит, аднексит, эндометрит, высокая физическая нагрузка и травмы, аномалии в развитии матки, аборты в анамнезе, резус-конфликт, синдром гиперкоагуляции, разного рода соматические заболевания у матери.
Симптомы самопроизвольного аборта
К общим клиническим проявлениям принадлежат: появление общей слабости, потеря сознания, резкое снижение артериального давления, головокружение, тошнота, боли внизу живота тянущего или ноющего характера, маточные кровотечения, появление слизисто-кровянистых выделений из половых путей, подтекание околоплодных вод.
Диагностика самопроизвольного аборта
Основной метод диагностики — гинекологический осмотр с выполнением бимануального исследования. Выполняется общий анализ крови и биохимия крови, определяется группа крови и резус-фактор, определяется прогестерон и ХГЧ в крови, проводится ультразвуковое исследование матки и коагулограмма. При существовании показаний выполняется биопсия, кольпоскопия, в некоторых случаях диагностическая лапароскопия.
В случае появления у беременной болевых ощущений в низу живота или непривычных выделений необходимо немедленно обратиться за помощью.
Лечение самопроизвольного аборта
Пациентки данной группы подлежат обязательной госпитализации в гинекологическое отделение. Необходим строгий постельный режим, исключение половых контактов, назначается спазмолитическая и гормональная терапия, кровоостанавливающие лекарственные средства.
При истмико-цервикальной недостаточности на шейку матки накладывают швы до истечения 37 недели гестации. В случае гибели плода, выполняют выскабливание полости матки.
Возможные осложнения: геморрагический шок, сальпингоофорит, гормональные нарушения, сепсис, эмболии, невынашивание беремнности.
Профилактика самопроизвольного аборта
Рекомендуется своевременно лечить любую возникающую гинекологическую патологию, регулярно проходить профилактические осмотры у врача, вести здоровый образ жизни, своевременно стать на учет женскую консультацию.
Источник: https://med.obozrevatel.com/bolezni/samoproizvolnyij-abort.htm
Самопроизвольный выкидыш — Гинеколог.UA
Выкидыш может быть:
- медицинский (аборт) — производятся в условиях лечебного учреждения по медицинским показаниям или желанию пациентки до 22 недель беременности:
- хирургический;
- медикаментозный;
- самопроизвольный — спонтанное изгнание плода из матки до завершения срока гестации;
- биохимический — происходит на очень раннем (доклиническом) сроке, когда беременность определяется только повышением ХГЧ в крови (хорионического гонадотропина человека);
- несостоявшийся — после внутриутробной гибели плода не происходит его изгнание.
По течению процесса выделяют такие виды самопроизвольного аборта:
- угрожающий ранний спонтанный аборт — возникают первые признаки того, что беременность прервалась;
- выкидыш, который собственно начался — начинаются схваткообразные боли, локализующиеся в нижней части живота, пояснице, появляются кровянистые выделения из влагалища, иногда в таких случаях, при своевременном предоставлении медицинской помощи, удается сохранить беременность;
- полный выкидыш — плод изгоняется из матки со всеми оболочками;
- неполный выкидыш — часть плодного мешка остается в матке из-за ослабления схваток либо слишком сильного прикрепления к ее стенкам, что вызывает кровотечение и требует врачебного вмешательства (выскабливания матки).
Если выкидыш происходит до 12-й недели беременности, его называют ранним; от 12 до 22 недели — поздним; изгнание плода на 22-36 неделе беременности классифицируют как преждевременные роды.
Причины развития самопроизвольного выкидыша
Во время беременности женский организм очень чувствителен и многие патологические состояния или изменения в гомеостазе могут стать причиной самопроизвольного выкидыша. К распространенным причинам самопроизвольного выкидыша относят:
- острые соматических заболеваний, например, грипп, тиф, сифилис, малярия;
- обострение хронических болезней;
- патологии органов репродуктивной системы:
- ранее перенесенные и осложненные болезни;
- заболевания инфекционной природы;
- недоразвитие репродуктивных органов или аномалии их структуры и развития;
- онкологические заболевания;
- пузырный занос;
- гормональные нарушения;
- тяжелые генетические патологии плода;
- чрезмерные физические нагрузки;
- физическая или психологическая травма;
- несовместимость крови матери и плода;
- тяжелый токсикоз беременных;
- влияние вредных факторов окружающей среды (ионизирующее излучение);
- иммунные нарушения;
- авитаминозы.
Факторы риска самопроизвольного выкидыша
Среди факторов риска выделяют:
- возраст — чем старше женщина, тем больше риск выкидыша: до 35 лет — до 15%, после 45 — более 50%;
- многоплодная беременность;
- патологии эндокринной системы при СД (сахарном диабете), гипотиреозе, СПКЯ (синдроме поликистозных яичников);
- болезни инфекционной природы (корь, краснуха);
- тяжелые гестозы, например, преэклампсия (повышение артериального давления у беременных);
- использование внутриматочных контрацептивов на момент зачатия;
- вредные привычки (курение, употребление наркотиков);
- физические нагрузки и упражнения на сроке беременности до 18 недель (после 18-й недели упражнения считаются безопасными).
Признаки прерывания беременности
Самым частым признаком прерывания беременности является маточное кровотечение. Следует помнить, что не каждое кровотечение означает выкидыш, потому при всех подозрительных выделениях во время беременности стоит проконсультироваться с врачом-гинекологом.
Другим распространенным симптомом является схваткообразная боль, локализующаяся в нижней части живота либо в пояснице.
При выкидыше до 6-й недели беременности выделяются только сгустки крови, случаются периодические приступы боли либо судороги.
При выкидыше на сроке 6-13 недель может выделяться множество сгустков диаметром около 5 см и части плода. Выкидыш может длиться от нескольких часов до нескольких дней (с длительными перерывами). При этом он сопровождается болями и общим нарушением самочувствия, диареей, тошнотой, рвотой.
Выкидыш после 13-ой недели беременности сопровождается легким отделением плода от матки и выходом наружу, но плацента может оставаться внутри, что провоцирует кровотечение. Выкидыш также сопровождается болями и судорогами.
Диагностика и медицинские обследования при самопроизвольном выкидыше
При развитии любых симптомов, сходных с выкидышем, рекомендуется обратиться за медицинской помощью. Врач определит наличие выкидыша или его угрозу и, по возможности, предотвратит его.
Наиболее простым методом верификации выкидыша является УЗИ. Точным симптомом выкидыша при ультразвуковом исследовании является отсутствие сердцебиения, которое ранее выявлялось, потому выкидыш до 8-9 недели определить сложнее.
Также проводят анализ крови на уровень гормонов, ХГЧ и свертываемость, а также мазок для выявления половых инфекций.
Лечение при угрозе самопроизвольного выкидыша
При угрозе выкидыша не стоит паниковать сначала нужно вызвать скорую помощь.
Для сохранения беременности рекомендуют:
- постельный режим;
- спокойствие и отсутствие стрессов;
- половое спокойствие (отсутствие половых контактов);
- ограничение физических нагрузок;
- здоровый сон.
Также в большинстве случаев проводят медикаментозную терапию. Очень важно не заниматься самолечением в период беременности потому, что врач назначает только те медикаменты, которые не проходят плацентарный барьер и не вредят плоду.
Среди медикаментов используются:
- натуральные седативные препараты (валериана, пустырник);
- спазмолитики (но-шпа) для снятия болевых ощущений и спазмов;
- гемостатики (дицинон, викасол) при кровотечении;
- гормональные препараты, если угроза выкидыша вызвана гормональным дисбалансом;
- витаминные комплексы.
Психологические аспекты самопроизвольного выкидыша
Тема самопроизвольного выкидыша очень чувствительна для большинства женщин. Несмотря на то, что физически организм женщины восстанавливается довольно быстро, почти все, кто перенес выкидыш, имели психические расстройства. В большинстве случаев они проходят за 3 месяца — полгода, но у каждой десятой женщины расстройства длятся более года и требуют коррекции.
Профилактика самопроизвольного выкидыша
Абсолютно избежать выкидыша не удастся, но можно уменьшить риск его развития. Для этого необходимо:
- заранее планировать беременность;
- исключить все инфекционные заболевания и ЗППП (заболевания, передающиеся половым путем);
- придерживаться всех рекомендаций врача;
- не заниматься самолечением при простудных заболеваниях;
- исключить вредные привычки;
- избегать стрессов;
- нормализовать режим дня.
Прогноз после самопроизвольного выкидыша
Физически организм женщины после выкидыша восстанавливается довольно быстро, но перед тем, как забеременеть снова, следует пройти полноценное обследование, которое поможет выявить причину и избежать выкидыша в дальнейшем.
Психологическое состояние женщины после самопроизвольного аборта восстанавливается дольше, стоит уделить больше внимания этому аспекту.
Источник: http://ginekolog.ua/samoproizvolnyj-vykidysh/
Когда начинаются месячные после выкидыша?
При самопроизвольном прерывании беременности возникают кровянистые выделения, но путать их с менструацией не стоит. Месячные после выкидыша начинаются через 21-35 дней. Точный срок зависит от состояния здоровья пациентки, гормонального фона, регулярности цикла до самопроизвольного аборта.
Особенности менструального цикла после выкидыша
При наступлении беременности существенно увеличивается количество прогестерона – гормона необходимого для развития плода. Если плодное яйцо отторгается, выходит, гормональный фон резко меняется, начинается перестройка организма. Это влияет на характер месячных, которые начинаются после самопроизвольного аборта.
Кровотечение, возникшее после выкидыша, по характеру выделений похоже на месячные. Оно необходимо, чтобы полость матки освободилась от эндометрия, наросшего под воздействием прогестерона. Выделения будут обильнее, чем при обычных месячных. В указанный период надо следить за их интенсивностью, чтобы не пропустить начало кровотечения.
У некоторых женщин проблем после отторжения плода не возникает. Резкие колебания уровня гормонов могут привести к сбоям в работе гипофиза, гипоталамуса, яичников. В результате у женщины нарушается регулярность цикла, меняется интенсивность, характер выделений.
Через сколько после выкидыша начинаются месячные
После незапланированного прерывания беременности при отсутствии осложнений месячные начинаются через 28-35 дней. Если у женщины до наступления беременности продолжительность цикла была более 35 суток, ситуация не изменится. Ожидать наступление очередной менструации надо через привычное количество дней. Отсчет ведется от даты, когда произошло прерывание беременности.
При появлении задержки месячных после выкидыша следует проконсультироваться с гинекологом. При отсутствии менструации проводятся гинекологический осмотр, УЗИ. Обследования нужны для оценки состояния матки, яичников. Иногда для восстановления гормонального фона требуется медикаментозная терапия.
Важно! При обильных выделениях врачи рекомендуют контролировать показатели крови, чтобы вовремя выявить начавшуюся анемию.
Месячные после выкидыша на раннем сроке
Прерывание беременности даже на первых неделях является для организма сильным стрессом. При отсутствии осложнений, быстром восстановлении организма очередные месячные придут спустя 4 недели.
При выкидыше на раннем сроке осложнения встречаются нечасто. Плодное яйцо выходит полностью, вероятность, что маточная полость не освободится от инородных тел, невысока. По характеру выделения после самопроизвольного аборта на ранних сроках практически не отличаются от стандартной менструации.
Когда начинаются месячные после выкидыша на позднем сроке
При выкидыше во 2 триместре беременности вероятность развития осложнений выше. Если проблем нет, месячные начинаются через 3-5 недель. При большом сроке беременности в организме женщины успевает произойти сложная гормональная перестройка. Для нормализации состояния требуется время.
При выкидыше на большом сроке возможно появление осложнений, восстановление занимает 1-6 месяцев. У некоторых женщин месячные начинаются раньше положенного срока. Если они коричневого цвета, имеют выраженный неприятный запах, требуется УЗИ. Причиной указанного состояния является неполный выход плода, детского места, при котором в полости матки остались инородные тела.
Пациенткам при позднем самопроизвольном аборте назначается выскабливание. Операция позволяет освободить маточную полость от инородных объектов. Это снижает вероятность развития осложнений.
Месячные после выкидыша без чистки
Если у женщины плодное яйцо вышло полностью, дополнительное медицинское вмешательство не требуется. Очередная менструация начнется через месяц. Врачи рекомендуют через неделю после выхода плодного яйца из матки сделать контрольное УЗИ. Обследование необходимо, чтобы убедиться, что все инородные тела вышли, в полости не начался воспалительный либо спаечный процесс.
Важно! Характер менструации может отличаться. При выкидыше без проведения последующего выскабливания месячные у многих женщин обильнее, болезненнее.
Месячные после выкидыша с чисткой
Сразу после проведения хирургического аборта по медицинским показаниям начинаются менструальноподобные выделения. Они продолжаются 3-5 дней. Если проблем после выкидыша и выскабливания не возникло, менструация начнется спустя месяц. При появлении месячных раньше 21 дня цикла необходимо показаться гинекологу. Врач оценит состояние здоровья, проверит наличие послеоперационных осложнений.
После хирургического аборта женщина может столкнуться с такими проблемами:
- развитие эндометриоза;
- появление гормональных нарушений;
- активизация спаечного процесса.
По характеру выделения после выскабливания не должны отличаться от нормальных. Если месячные скудные либо обильные, выход крови сопровождается появлением большого числа сгустков, неприятного запаха, то надо проверить состояние репродуктивного здоровья.
Продолжительность и характер первых месячных после выкидыша
Первая менструация после незапланированного прерывания беременности при отсутствии проблем со здоровьем не должна отличаться от обычных месячных. Начало выделений спустя 3-5 недель от даты выкидыша считается нормой. Со временем регулярность цикла восстанавливается.
В первые 1-2 цикла женщины жалуются на обильные месячные, при которых возникают сильные боли в нижних отделах живота, крестце. Допускается появление кровяных сгустков, слизи. Но через 2 месяца ситуация должна нормализоваться.
Источник: https://xn--80aadc3bb0afph1dp3h.xn--p1ai/zhenskoe-zdorove/kogda-nachinayutsya-mesyachnye-posle-vykidysha.html
Аборт самопроизвольный (выкидыш). Определение, осложнения, прогноз
Самопроизвольный аборт (выкидыш, спонтанный аборт) – самопроизвольное прерывание беременности до 28 нед. В зависимости от срока прерывания беременности условно различают ранний (до 12 нед) и поздний (с 12 до 28 нед) самопроизвольный аборт.
Прерывание беременности после 28 нед обычно называют преждевременными родами. Самопроизвольный аборт, повторяющийся при следующих одна за другой беременностях (более 2 раз), называют привычным выкидышем.
Его причинами могут быть дисфункция яичников, коры надпочечников, воспалительные заболевания половых органов, предшествующие искусственные аборты, особенно при первой беременности, и другие факторы.
Механизм самопроизвольного аборта различен. В ряде случаев сначала возникают сокращения матки, вызывающие отслойку плодного яйца. В других случаях сокращениям матки предшествует гибель плодного яйца (при токсикозах беременных, инфекционных заболеваниях беременной и др.). Иногда отслойка и гибель плодного яйца и сокращения матки происходят одновременно.
Диагноз самопроизвольного аборта устанавливают на основании клинической картины, данных влагалищного, влагалищно‑брюшностеночного и ультразвукового исследований.
Стадии: угрожающий, начавшийся, аборт в ходу, неполный и полный аборт
Выделяют следующие стадии самопроизвольного аборта: угрожающий, начавшийся, аборт в ходу, неполный и полный аборт.
- При угрожающем аборте отмечаются ощущение тяжести или слабые тянущие боли внизу живота и области крестца, при аборте в поздние сроки могут быть боли схваткообразного характера. Кровянистые выделения незначительные или отсутствуют. Шейка матки не укорочена, наружный зев ее закрыт, тонус матки повышен. Величина матки соответствует сроку беременности.
- При начавшемся аборте схваткообразные боли и кровянистые выделения более выражены, чем при угрожающем. Плодное яйцо отслаивается на небольшом участке, поэтому величина матки соответствует сроку беременности. Шейка матки сохранена, канал ее закрыт или слегка приоткрыт.
- Аборт в ходу характеризуется схваткообразными болями внизу живота, выраженным кровотечением. Плодное яйцо находится в канале шейки матки, нижний полюс его может выступать во влагалище. Аборт в ходу может завершиться неполным или полным абортом.
- При неполном аборте плодное яйцо частично изгоняется из полости матки, наблюдаются схваткообразные боли внизу живота и кровотечение разной интенсивности. Канал шейки матки раскрыт, при влагалищном исследовании свободно пропускает палец, матка мягковатой консистенции, величина ее меньше предполагаемого срока беременности. В матке обычно задерживаются плодные оболочки, плацента или ее часть.
- При полном аборте, который чаще наблюдается в поздние сроки беременности, плодное яйцо выходит из полости матки, матка сокращается, кровотечение прекращается.
При ранних сроках беременности возможен шеечный аборт. В этом случае наружный маточный зев не раскрывается, а плодное яйцо, полностью отслаиваясь, опускается в результате сокращений матки в канал шейки матки, стенки которого растягиваются, и шейка матки приобретает бочкообразную форму. Этот вид самопроизвольного аборта следует дифференцировать с беременностью шеечной, когда плодное яйцо прикрепляется в канале шейки матки.
Осложнения: инфицирование, кровотечения и анемия, etc
Если сокращения матки, возникающие после гибели плодного яйца, недостаточны для его изгнания, происходит медленная отслойка плодного яйца, которая может сопровождаться длительным необильным маточным кровотечением, приводящим к развитию анемии.
При самопроизвольном аборте возможно проникновение микрофлоры из влагалища в полость матки с последующим развитием воспалительного процесса. Инфицированный (лихорадочный) аборт может стать причиной генерализованных септических заболеваний.
При этом отмечаются лихорадка, тахикардия, лейкоцитоз, матка может быть по размеру больше нормы, болезненна при пальпации, появляются гноевидные выделения из половых путей.
В случае распространения инфекции состояние ухудшается, появляются боли, озноб, диспепсические и дизурические явления, изменения крови: высокий лейкоцитоз, повышенная СОЭ, развиваются гнойный сальпингит, параметрит, пельвиоперитонит, сепсис.
Ближайшими осложнениями при самопроизвольном аборте являются:
- маточное кровотечение вследствие задержки частей плодного яйца в полости матки или нарушения свертывающей системы крови в случае длительного выжидания при несостоявшемся аборте (в тяжелых случаях может развиться ДВС‑синдром);
- инфицирование матки вплоть до развития сепсиса и инфекционно‑токсического шока;
- осложнения, связанные с техническими погрешностями при выскабливании или родоразрешении – перфорация матки, разрыв тела или шейки матки.
Отдаленные осложнения:
- воспалительный процесс в половых органах (сальпингоофорит, эндометрит);
- дисфункция яичников;
- бесплодие;
- хорионэпителиома;
- обострение экстрагенитальных заболеваний;
- развитие резус‑сенсибилизации при последующей беременности и др.
Профилактика и лечение
При угрожающем самопроизвольном аборте в I триместре беременности лечение может проводиться в женской консультации путем организации «стационара на дому».
В случае, если в течение 3–5 дней симптомы угрозы прерывания беременности не стихают, беременная должна быть направлена в стационар.
Лечение угрожающего прерывания беременности комплексное, оно включает постельный режим, седативные, спазмолитические средства, в I триместре показана гормональная терапия в зависимости от причин угрозы прерывания, гормональных показателей крови и (или) мочи, срока беременности.
При угрожающем самопроизвольном аборте во II и III триместрах беременности женщину следует госпитализировать, так как необходимы постоянный контроль за состоянием шейки матки, оценка состояния плода. Для лечения используют токолитические и спазмолитические средства.
При начавшемся самопроизвольном аборте показана срочная госпитализация при любом сроке беременности. Лечение в основном такое же, как и при угрожающем выкидыше.
Для прекращения кровянистых выделений при начавшемся аборте в I триместре беременности применяют эстрогенсодержащие препараты.
После прекращения кровянистых выделений или одновременно с микрофоллином назначают прогестерон или его синтетический аналог туринал. При обильных кровянистых выделениях гормональная терапия начавшегося аборта не эффективна.
При аборте в ходу, неполном, полном и шеечном аборте проводят инструментальное удаление остатков плодного яйца и сгустков крови методами выскабливания или вакуум‑экскохлеации, что позволяет остановить кровотечение и предотвратить инфицирование.
При неосложненном инфицированном аборте удаление остатков плодного яйца проводится на фоне антибактериальной терапии. Принцип лечения при осложненном инфицированном и септическом аборте такой же, как и при послеродовой септической инфекции.
При несостоявшемся аборте длительное выжидание нецелесообразно. В I триместре беременности погибшее яйцо удаляют инструментально. В более поздние сроки беременности проводят родовозбуждение. Перед этим необходимо произвести исследование свертывающей системы крови. После удаления плодного яйца назначают антибактериальную терапию и средства, сокращающие матку.
Прогноз сохранения беременности и репродуктивной функции
Прогноз сохранения беременности при самопроизвольном аборте зависит от стадии процесса. Сохранение возможно при угрожающем выкидыше, реже при начавшемся.
После самопроизвольного аборта женщина должна находиться под наблюдением врача женской консультации до восстановления нормального ритма менструаций (при условии отсутствия каких‑либо инфекционных осложнений).
Через 3 мес после аборта целесообразно обследование состояния репродуктивной системы супружеской пары для выяснения причин самопроизвольного прерывания беременности и проведения необходимых реабилитационных мероприятий для подготовки к следующей беременности.
Источник: https://medprosvita.com.ua/abort-samoproizvolnyiy/