Внематочная беременность: Симптомы и Лечение
Внематочная беременность — это патология, при которой оплодотворённая яйцеклетка прикрепляется не в матке, а в маточный трубах, яичнике, шейке матки или брюшной полости. Раньше такое осложнение заканчивалось чаще всего удалением пораженного органа.
Но сегодня применяются намного более щадящие методы лечения, которые позволяют женщине сохранить целостность репродуктивной системы и в будущем стать матерью. Нужно заметить, что успех лечения зависит от того, насколько быстро была выявлена патология, поэтому каждой женщине нужно знать симптомы внематочной беременности.
Симптомы заболевания
Трубная внематочная беременность (когда оплодотворенная яйцеклетка прикрепляется в маточной трубе) — самый распространённый вид патологии, встречается в 98%. По мере того как плодное яйцо растет, маточная труба начинает растягиваться и, в конце концов, лопается. В этом случае женщина испытывает сильную боль в левом или правом боку (в зависимости от того, где прикрепилось плодное яйцо).
Боль сначала несильная, постепенно нарастает и становится постоянной. Такие боли начинают беспокоить на 5-6 неделе беременности, если имплантация произошла в узкой части трубы, и на 8 неделе при имплантации в широкой (ампульной) части маточной трубы.
Кровянистые выделения gоявляются, если плодное яйцо прикрепилось в шейке матки, так как эта зона богата кровеносными сосудами. Кровотечение также может быть при трубной внематочной беременности, когда повреждается маточная труба. Шоковое состояние Если была большая кровопотеря, женщина может терять сознание, у нее падает артериальное давление, пульс становится частым и слабым, кожа бледная.
Почему наступает внематочная беременность
Патология строения или поражение маточных труб При нормальном течении беременности оплодотворение происходит в маточной трубе, затем в течение 5 дней оплодотворенная яйцеклетка продвигается к матке, где и закрепляется. Если движение по трубам затруднено, яйцеклетка прикрепляется в самой трубе. Плохая проходимость труб может быть следствием перенесенных заболеваний:
• половых инфекций;
• воспалений женских половых органов, например, воспаления придатков;
• эндометриоза;
• спаечных процессов как следствие перенесённых операций.
Плохая проходимость труб может быть и врожденной патологией. Также причинами могут быть:
• гормональная терапия;
• наследственность;
• использование внутриматочной спирали как метода контрацепции;
• опухоли;
• искусственные аборты
В группу риска попадают также женщины старше 34 лет.
Методы лечения заболевания
Лечение заключается в удалении плодного яйца, которое закрепилось в “неправильном” месте. Во время операции удаляется часть трубы или вся труба, в зависимости от того, насколько сильно она поражена.
Операция может проводиться стандартным методом (лапаротомия) или более новым методом лапароскопии. При лапаротомии делается надрез на животе, в то время как лапароскопия проводится с использованием микроинструментов и надрез получается минимальным.
Второй метод гораздо более щадящий, поскольку позволяет избежать осложнений, таких как спаечная болезнь, развитие инфекций. Кроме того, пациентка при этом методе операции восстанавливается намного быстрее. Лечение на этом не заканчивается, оно зависит от тяжести последствий патологии. Если женщина потеряла много крови, ей внутривенно вливают растворы для восполнения потери элементов крови.
Обязательно проводится лечение воспалений и инфекций половых органов, часто нужно чтобы лечение прошли оба партнера. Как правило, после операции женщине назначается противозачаточная терапия.
Осложнения заболевания
Следствием внематочной беременности может быть бесплодие, оно наступает в среднем в 30% случаев. Кровопотеря и временное кислородное голодании органов может сказаться на их функции в будущем.
Как предупредить заболевание
Чтобы снизить риск, важно вовремя лечить воспаления женских половых органов, дисфункции женской репродуктивной системы.
Если Вы планируете беременность, важно еще до зачатия сдать анализы на половые инфекции, чтобы вовремя их пролечить. Обследование должен пройти и будущий отец. Если внематочная беременность уже наступала, важно пройти полное лечение, чтобы снизить риск в будущем.
Внимательное отношение к своему организму — задача каждой женщины, и эта задача еще более важна, если женщина в будущем планирует стать матерью. Доверяйте своему чутью и при малейшем подозрении обращайтесь к врачу. В медицинской клинике ilaya Вы можете записаться на прием к гинекологу. Наши высококвалифицированные специалисты проведут тщательную диагностику и лечение.
Видео направления
Источник: https://ilaya.ua/ginecology/vnematochnaya-beremennost/
Непроходимость маточных фаллопиевых труб: симптомы, признаки, лечение, беременность
Сегодня по медицинской статистике непроходимость маточных труб у женщин — сокращенно НМТ — самое распространенное гинекологическое заболевание и одна из частых причин женского бесплодия. Именно при таком состоянии 20−25% пар не могут иметь детей.
Что такое непроходимость маточных труб
Непроходимость маточных труб — патология, при которой врачи диагностируют определенное препятствие к свободному, естественному передвижению по ним сперматозоидов и яйцеклеток.
Симптомы (3 признака)
Как отмечают врачи, признаки, симптомы непроходимости маточных труб как таковые могут отсутствовать, женщина может не ощущать никаких патологических изменений в работе организма.
- Самый первый симптом непроходимости маточных труб — невозможность забеременеть при регулярной половой жизни, без применения контрацептивов.
- При хроническом воспалительном процессе — тянущая боль в нижней части живота и обильные выделения, гнойные.
- Также могут беспокоить и болезненные менструации, и боль при половом контакте.
Все это косвенно указывает на патологический процесс и необходимость обследования у врача.
Причины появления непроходимости
Причины патологического состояния можно условно поделить на механические и функциональные, носящие как приобретенную, так и врожденную природу своего происхождения. К механическим причинам врачи относят:
- Половые инфекции, провоцирующие воспаление внутренних органов репродуктивной системы. В особенности опасны для женщины заражение хламидиями или же гонореей, которые провоцируя воспаление, приводят к образованию спаек, сужению просвета в трубах.
- Эндометриоз — также причина патологической непроходимости приводящая к образованию спаек и загрубению просвета труб.
- Яйцевод может быть закупорен и после перенесенного аборта или же гинекологического оперативного вмешательства — в этом случае непроходимость возникает после загрубения швов, воспаления тканей или из-за развития опухолей.
К функциональной непроходимости врачи относят не так сужение просвета в трубах, как сбой в гормональной системе, дисбаланс уровня гормонов. Именно это приводит к замедлению движения внутри яйцевода ресничек, выстилающих внутренние стенки. Также спровоцировать функциональное нарушение может и спазм, сужающий проход маточных труб, возникающий в силу сбоя работы ЦНС.
Как определить непроходимость маточных труб
Симптоматически диагностировать патологию бывает трудно, потому врачи направляют пациенток на лабораторные и аппаратные методы диагностики.
- Общие клинические исследования — исследование состава крови и мочи, ВИЧ и вирусные патогенные микроорганизмы. Исследование, которое позволит исключить вирусную природу патологической непроходимости.
- Проведение УЗИ органов малого таза и проведение МРТ или же КТ — они позволяют получить картинку общего состояния внутренних органов и систем.
- Проведение гистеросальпингографии — рентгенологический вид исследования, проводимое с контрастным веществом, вводимым в полость матки. Это позволит точно показать на полученных снимках, в каком именно месте идет закупорка.
- Лапароскопия — позволяет получить не только данные о состоянии репродуктивной системы женщины в рамках проводимой диагностики, но и по мере необходимости, провести лечебные манипуляции.
- Фертилоскопия — предусматривает введение в полость матки эндоскопа через разрезы во влагалище.
Все это позволит поставить точный диагноз и установить причину патологии, назначить действенный курс терапии.
Диагностика НМТ: Может ли эхогистеросальпингоскопия выявить причину женского бесплодия?
Подробнее о гистеросальпингографии маточных труб читайте в этой публикации.
Источник: https://gb1k.ru/mnenie-spetsialistov/neprohodimost-matochnyh-fallopievyh-trub-simptomy-priznaki-lechenie-beremennost.html
Внематочная беременность: как я это пережила и чего лучше не делать
Как только у меня у маленькой хоть как-то развилась репродуктивная система, над ней моментально сгустились тучи. У меня был и эндометриоз, и аднексит, и еще какой-то –ит, и еще пару каких-то –озов, вдобавок мне диагностировали некий «загиб матки». Я ничего такого не делала и матку никуда не загибала. Я даже на камнях, как учили старшие, не сидела. Все само собой произошло.
Я лечилась-лечилась, но в какой-то момент уже легче было решить, что, возможно, я просто-напросто проклята, и перестать посещать врачей. Поэтому я не особо задумывалась о будущем, детей не планировала и вообще их немного боялась.
Цыгане, тюки
Это произошло 10 лет назад. Ничего не предвещало плохого. Вечером перед эпизодом я сидела и в нездоровом возбуждении доделывала презентацию (в то время я работала стратегом в рекламном агентстве). Что-то нашло на меня, и я сделала все идеально.
Обычно я не очень сосредоточенный человек.
У меня могут быть на разных слайдах разные шрифты, заголовки могут исчезать и появляться, возникать вдруг совершенно неожиданные фотографии, не относящиеся к делу (так перелистнешь слайд – и вдруг на всю стену появится изображение цыган на велосипедах, с огромными тюками, которые никак не относятся к идее продажи еще большего количества творожков в новом году. Просто я смотрела фото магнума, и это нечаянно вставилось. Остается только благодарить судьбу за то, что я не интересуюсь фотографией в стиле ню).
Но тут я проявила недюжинную ясность ума, все приладила, какашечка к какашечке, и была очень собой довольна.
Срочно скорую
И представьте мое разочарование, когда вдруг за пятнадцать минут до презентации я обнаружила кровотечение. Причем довольно сильное. «Ты что! – сказала мне коллега, — сдурела? Срочно скорую!».
Но у меня ничего не болело — это раз. А второе – я так все отлично сделала. Хотелось пойти и в результате немного попочивать на лаврах.
Так что я сначала зажигательно рассказала свою жалкую стратегию, а потом сквозь снегопад побрела в ближайшую частную клинику.
«Странно», — сказала врач. Наверное, разрыв кисты яичника. Судя по всему. «Извините, — добавила она, — но лучше вам поехать в больницу». И вызвала скорую.
У нас тут пожар?
В больнице в приемном отделении был ад. Женщины с различными болями атаковали кабинет врача, все были неспокойны. Кто-то рыдал, кто-то качал права. В кресле корчилась мусульманская девушка строгих нравов, которая принималась истошно кричать при любой попытке ее осмотреть. И только врач, до сих пор помню, что ее звали Виктория Викторовна, сохраняла разум.
Когда наконец дошла очередь до меня, она практически моментально поняла, в чем дело. Потому что у меня оказалась ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ! То есть несчастная оплодотворенная яйцеклетка застряла в маточной трубе, разрослась и привела к разрыву.
Я сидела как громом пораженная. Я даже не знала, что я беременна – и тут такое! Не просто беременна, но и вдобавок внематочно, и сейчас мне вырежут трубу.
Позвонила своему бойфренду, чтобы он приехал и забрал мои вещи.
Ко мне была тут же приставлена какая-то нянечка, которая норовила сорвать с меня всю одежду и поскорее уложить на каталку. Ее очень возмущало, что мой молодой человек должен потратить какое-то время на дорогу. Я, выныривая из пучин шока, говорила ей: «Да подождите, не могу же я просто бросить вещи на пол» Или: «У нас что тут, пожар?».
Я помню, как было холодно в операционной. Как я спросила у Виктории Викторовны: «Теперь у меня не может быть детей?». Еще я зачем-то схватила ее за руку. Она остановилась и спокойно сказала: «Не беспокойся. Поверь мне, все будет». Я очень благодарна Виктории Викторовне. Великий врач. Мне очень повезло.
Надо еще сказать, что и многие медсестры относились к работе с душой и очень поддерживали (конечно, были и такие, кто гонял меня с торчащими из тела трубками из одного конца коридора в другой, но уже совсем не хочется это вспоминать).
Одна медсестра сказала: «Да будет у тебя миллион детей, если захочешь. Я одну такую пациентку встретила – в каждой руке и ноге по ребенку, на спине ребенок, в животе новый готовится. ‘Горшочек, не вари!’ – только и крикнула она вместо ‘здравствуйте’.
А ты расстраиваешься».
Как к этому относиться
Я и не знала, как к этому относиться. Надо было, наверное, найти психолога и это обсудить и проработать.
А я просто была в состоянии чудовищной апатии и заторможенности, которые со временем не собирались улучшаться, а наоборот, как назло, прогрессировали. Немного неприятно признаваться, но мне потребовалось несколько лет, чтобы восстановиться и вернуться в свое (относительно) нормальное состояние.
И еще было непонятно, что думать. «Относись к нему как к биоматериалу, который сам погиб и тебя чуть не убил», — сказала мне подружка. И я просто ничего не думала.
И даже сейчас мне непонятно, что это. Все-таки это был хоть и крошечный, но ребенок, уже было заложено, какие у него разовьются волосы. И какие будут глаза.
А может, это был ангел, маленькое добро. Я в тот момент была совершенно не там, была полна каких-то нелепых идей, продолжала ломиться в закрытые двери и вообще максимально далеко ушла от самой себя настоящей. Если бы у меня в тот момент еще и появился ребенок – это было бы катастрофой. Он сделал бы меня еще несчастнее.
Но это существо само погибло, застряв в трубе, и каким-то чудом спасло меня. Бедный крошечный малыш!
И теперь
А теперь я хочу сказать всем, кто это пережил и переживает.
Это не приговор. Я совершенно никак, ни по каким признакам не чувствую, что в моем организме не хватает одной маточной трубы. Кроме того, спустя какое-то время я совершенно спокойно и без дополнительных усилий забеременела и родила мою чудесную девчонку. (Конечно, во время беременности я была в ужасной паранойе, переживала, парилась, и даже как-то рыдала, что в лаборатории, наверное, неправильные реактивы, почему это вдруг у меня все анализы такие хорошие).
И последнее
Не поступайте, как я. Не геройствуйте! Обращайтесь к врачу сразу. Мне очень повезло. Я могла бы вообще поехать домой и не выжить из-за этого.
Не геройствуйте! Это потеря. Не преуменьшайте значимость произошедшего. Плачьте. Ищите утешения. Это утешение придет.
Я вела себя довольно нелепо, поэтому потребовалось длительное время для реабилитации.
Я надеюсь, что мой рассказ поможет вам. Поможет не совершать тех ошибок, которые совершила я.
Источник: https://n-e-n.ru/tube2/
Можно ли забеременеть после медикаментозного аборта?
Абор — сильный стресс для всего организма, после него довольно сложно забеременеть. А причиной этому многочисленные последствия, формирующиеся в ходе намеренного прерывания беременности. Возможна ли беременность после аборта и о возможных осложнениях читайте в нашей статье.
Виды аборта
В медицинской практике выделяют три вида аборта.
Вакуумная аспирация
Его можно делать до 5 недель. Этот метод прерывания беременности считается относительно безопасным. Суть манипуляции в том, что в матку через шейку вводят одноразовый катетер. Он крепится на основной прибор – отсасыватель. За счет этого прибора в матке образует равномерное отрицательное давление. Благодаря ему плодное яйцо отслаивается.
Достоинство данного аборта в том, что не нужно расширять матку. Кроме этого, на слизистую матки оказывается минимальное воздействие, в результате чего она может быстро вернуться в норму. Можно проводить в амбулаторных условиях.
Как только вакуумная аспирация была выполнена, женщина должно пойти на УЗИ. Это позволит удостовериться в том, что все ткани плода удалены в процессе манипуляции.
Медикаментозный аборт
Назначают до 6 недель. Это еще один относительно безопасный метод прерывания беременности. Эта процедура еще проще, чем предыдущая. Женщине в присутствии врача дают таблетку, которая приводит к гибели плода. Достигается это за счет блокировки выработки прогестерона.
Через 2 дня пациентке вводится еще один медикамент вагинально, который приводит к сокращению матки. После этого плодное яйцо должно выйти из организма. К достоинствам данного аборта стоит отнести все те же преимущества мини-аборта.
Инструментальный
Разрешен до 16 недель. Этот вид аборта относят опасным, так как он приводит к развитию многочисленных осложнений. Для проведения инструментального аборта необходим общий наркоз. Вначале расширяют шейку матки, затем ее стенка выскабливается при помощи кюретки.
После классического аборта женщина должна быть несколько часов под наблюдением врача. Если никаких осложнений нет, то женщина может отправиться домой.
Возможные осложнения
Искусственное прерывание беременности никогда не проходит бесследно, так как происходит резкая смена гормонального фона. В период вынашивания ребенка происходит полная перестройка организма женщины.
Когда беременность искусственно прерывают, то организм должен снова вернуться в прежний ритм мгновенно. Бесследно это пройти не может — будут гормональные сбои.
Такая ситуация возможна при любом виде аборта. Но чем меньше срок, на котором было выполнено искусственное прерывание беременности, тем менее серьезными будут осложнения.
Беременность после аборта может закончиться самопроизвольным выкидышем. Подобная трагедия возникает по причине нарушенного производства прогестерона. Он важен на первых месяцах для сохранения беременности. Чтобы предотвратить выкидыш, женщина должна принимать гормональные препараты, назначенные врачом.
После инструментального аборта или вакуумной аспирации происходит множество осложнений, каждое из них имеет свою степень серьезности.
Низкое расположение плодного яйца
После инструментального аборта нарушается эндометрий, в котором фиксируется плодное яйцо. После выскабливания эндометрия, ему необходимо время для восстановления. Существует риск развития рубцовой ткани на месте выскабливания.
Различные повреждения эндометрия, воспаления и рубцы не дают плодному яйцу закрепиться, в результате чего оно ищет более «здоровый» участок. Из-за этого может развиться внематочная беременность.
Истмико-церквикальная недостаточность
Это осложнение происходит в результате травмы шейки матки, так как во время аборта ее расширяют. Часто данное осложнение возникает у женщин, которые делают аборт после первой беременности. Возникает по причине недостаточной эластичности шейки матки, из-за чего ее сложно расширить.
Риск травмирования мышцы гораздо больше, чем во второй и последующие беременности. Тогда шейка матки будет подготовлена природным образом к расширению. Но при этом не стоит думать, что при второй беременности отсутствует риск получения подобной травмы.
Часто подобная проблема возникает на 4-5 месяцах беременности. Шейка матки на протяжении всей беременности выполняет ряд важных функций, одна из которых защитная. Если происходит преждевременное раскрытие шейки, то плодное яйцо отслаивается. Оно покидает матку вместе с кровотечением. Когда процесс начался, то остановить его уже не удается.
Гинеколог должен регулярно осматривать женщину, а еще назначать дополнительное исследования. Если срок большой, то на шейку матки накладывают швы или специальное кольцо. Благодаря им можно шейка остается закрытой до окончания беременности.
Задержка роста ребенка
Когда плодному яйцу удалось прикрепиться к рубцу, то формируется другая патология. Она носит название фетоплацентарная недостаточность. Суть ее в том, что из-за наличия рубцовой ткани под плацентой она не дополучает необходимый кислород и питательные вещества. Это приводит к отставанию ребенка в росте.
Источник: https://xn--80aadc3bb0afph1dp3h.xn--p1ai/zhenskoe-zdorove/mozhno-li-zaberemenet-posle-medikamentoznogo-aborta.html
Признаки и симптомы внематочной беременности
Ожидание малыша долгожданный и приятный, несмотря на возможный токсикоз и гормональный всплеск, период. К сожалению он не всегда проходит гладко и есть причины, которые портят это ощущение счастья. К неприятным событиям относят внематочную беременность. Она является серьезной проблемой и угрожает жизни женщины, поэтому стоит заранее иметь представления о данной проблеме. При наличии печального опыта разобраться в признаках и симптомах при внематочной беременности.
:
При своевременном обнаружении отклонения, есть вероятность максимально снизить последствия и риски такой проблемы у женщины, и она сможет родить.
Что это такое?
Как бы не хотелось читать подробности «неприятной темы», как говорится «предупрежден, значит вооружен».
Она проявляется не так часто, как пугают врачи, однако процент развития зародыша вне матки все же высок. Происходит это из-за закрепления плодного яйца вне «территории» матки, а например, в яичнике, маточной трубе или брюшной полости.
Стоит также принять тот факт, что родить малыша не выйдет, как и выносить плод без опасных последствий. Эмбриону просто не хватит места для развития и это только навредит организму девушки.
Так что девушка обязана быстро отреагировать и отправиться в больницу.
Причины внематочной беременности
Так уж происходит, что яйцеклетка, которая оплодотворена может оказаться не на том месте, которое ей уготовано. Если маточные трубы отказываются функционировать возникает риск развития внематочной беременности.
- Наличие воспаления или инфекционных заболеваниях половых органов. Причиной может стать также ранние аборты, роды, сопровождающиеся трудностями.
В этот момент происходит набухание слизистой оболочки фаллопиевых труб. Трубы начинают деформацию и не могут сокращаться. Останавливается процесс продвижения оплодотворенной яйцеклетки в область матки.
- Также причиной внематочной беременности называют инфантилизм. Такая причина рассматривается при наличии удлиненных, извивистых фаллопиевых труб, а также если у них зауженных просвет. Проблема в том, что такие трубы плохо сокращаются, а именно медленно, пассивно.
В сравнении, нормально функционирующие трубы имеют очень активное сокращение, при этом у них есть определенные временные рамки. В случае «опоздания» сокращений, яйцеклетка прикрепляется не в положенном месте.
- Есть и другие причины развития внематочной беременности, воспалительные инфекции или заболевания (чаще к ним относят гонорею и хламидиоз).
При наличии таких недугов лечение словно спасение для девушки, и относится к этому нужно максимально серьезно. Наличие признаков и симптомов внематочной беременности может испортить ей жизнь.
Дело в том, что яйцеклетка, которая прикрепляется не в отведенном для нее месте начинает свое развитие. Соответственно это в какой-то момент приводит к увеличению трубы. Растяжение может оказаться очень опасным из-за высокого груза. Маточная труба не годна для вынашивания плода, это может привести к разрыву оболочки.
Но самое опасное, что после разрыва кровь, слизь и плодное яйцо отправятся в брюшную полость приведя за собой все факторы для развития инфекции. А это угроза перитонита, с угрозой для жизни.
Мало того сосуды могут быть сильно повреждены, что вызывает внутреннее кровотечение. Это серьезные причины развития внематочной беременности, поэтому необходимо немедленно отправиться к врачу.
Симптомы внематочной беременности
Многие специалисты просят не спешить беременных женщин с радостным сообщением всем вокруг, если у них есть риск появления каких-либо проблем. Конечно же, принять решение должна сама женщина. Лучше всего заранее знать о симптомах развития внематочной беременности.
Основные симптомы внематочной беременности:
- Самыми явными являются неприятные болевые ощущения внизу живота. Чаще всего боль ощущается с определенной стороны, но это не исключает и неприятные ощущения в середине живота. Возникают они при поворотах в положении лежа и стоя, при ходьбе.
- Резкая боль в области таза, живота, которая отдает в руку, плечо, шею.
- Кровотечение (выделения с кровью или коричневого цвета). Может быть и скудным, происходит часто во время менструации. Но не всегда такие выделения обозначают неправильную беременность, поэтому необходима консультация врача.
- Боль при мочеиспускании или дефекации.
- Состояние слабости (возможно головокружение и обморок)
Есть определенные временные рамки, в которые можно по месту закрепления яйцеклетки определить развитие плода в неположенном месте:
- Широкая часть трубы. Боль приходит на восьмой недельке беременности.
- Узкая часть. В этом случае заподозрить проблему получится раньше 5-6-ой.
- Брюшная полость. Развивается после 4-ой недели.
- Шейка матки. Нет характерных симптомов вовсе, это самый неприятный исход, так как долго проблема может быть неизвестна очень долго.
Касаемо месячных при планировании беременности многие женщины уверены, что не получилось. Месячные могут пойти и при обычной беременности и при внематочной. Поэтому проверка будет нужна все равно.
Стоит также отметить, что многие перечисленные симптомы могут не появиться сразу. Чаще всего их наличие обнаруживается после задержки месячных. При ВБ заметных симптомов не обнаруживается.
Симптомы нормальной беременности при внематочной
Да, действительно, женщина при неправильной беременности может наблюдать признаки правильного развития плода. Замечается набухание молочных желез, гормональный сбой, перемены в настроении. При этом опасных признаков может не быть. Температура базальная также 37°С. Однако есть вероятность ее падения до 36,9°С. Это может свидетельствовать о внематочной беременности, однако такой симптом наблюдается и при замершей беременности, т.е. при угрозе выкидыша
Поэтому стоит сделать вывод: без помощи врачей определить наличие внематочной беременности невозможно. Симптомы очень прозрачны и могут появиться в любом порядке и при обычном вынашивании малыша. Так что, как только тест показывает две полосочки, стоит отправляться к врачу.
Показывает ли тест внематочную беременность?
Самостоятельно выявить наличие беременности вне матки очень сложно. Так что ответ на вопрос: показывает ли тест наличие внематочной беременности, — нет. Однако тест из магазина, каким бы он не был, покажет результат, если оплодотворение произошло и яйцеклетка прикрепилась.
Он будет виден вне зависимости от того, как развивается плод и где.
Наличие отклонений может быть показано слабым проявлением второй полоски. Так как такая беременность несет за собой медленный рост ХГЧ. Уровень его будет ниже, чем при обычной. Так что все-таки заметить на тесте внематочную беременность возможно.
Не всегда это указывает на ее наличие, но вероятность высока.
Хгч при внематочной беременности
Увеличение ХГЧ при закреплении яйцеклетки в неположенном месте присутствует. Данный гормон вырабатывает хорионы, это оболочки зародыша. Следовательно, если яйеклетка оплодотворена, его уровень увеличится. Это и дает тот эффект, который на тесте помогает узнать о наличии беременности.
После того, как определенно беременна женщина или нет, сдается анализ крова, определяющий уровень гормона. Он показывает точный результат, при этом намного раньше, чем с помощью мочи на тесте.
Хгч при внематочной беременности ниже, чем при обычной. При этом, если во время вынашивания плода уровень ХГЧ растет в два раза каждые два дня, то при внематочной динамика роста сильно снижена. Поэтому сдача анализов поможет выявить проблему, однако результаты придется отслеживать.
Как же определить внематочную беременность
В случае теста и сдачи анализа, результаты получаются неточными. Окончательно убедиться в отклонении можно с помощью УЗИ.
При внематочной беременности УЗИ покажет результат на 5-6 неделе. При небольшом сроке врач может отправить на повторное исследование на 8-9 неделях. В этом случае ошибки исключаются. Если же аппарат при положительных тестах и анализах не обнаруживает плодное яйцо в матке, следовательно беременность внематочная.
Так что точные результаты женщина может получить на 6-9 неделе.
Лечение внематочной беременности
Единственным способ лечения — операция. Уже при малейшем подозрении женщине должны предложить госпитализацию. Заставлять никто не станет. Но необходимо понимать, что отказ предполагает риск для жизни.
Соответственно, чем раньше будет выявлена проблема и женщину госпитализируют, тем спокойнее пройдет операция, а соответственно и уменьшится вероятность последствий от внематочной беременности.
Самым малотравматичным способом считается лапароскопия. Внематочную беременность данная процедура удалит, не задев другие органы и ткани. Это означает, что риск появления спаек и рубцов минимален. Операция позволяет сохранить возможность забеременеть у женщины. п
Последствия
Однако стоит отметить, что после операции не всегда все получается гладко. Есть три основных варианта ее исхода:
- Яйцеклетка в трубе. В таком случае делается разрез в стенке живота и маточной трубе, эмбрион вытаскивается, трубу зашивают. Это не нарушает ее работы и она готова через некоторое время пропустить новую яйцеклетку.
- Удаление трубы. Это тот пугающий исход, который используется очень редко и только в крайнем случае — разрыв трубы. Жизнь женщины оказывается под угрозой. Однако, если операция успешна, и вторая труба цела, то шанс иметь детей сохраняется.
- Обе трубы удалены. Шанс забеременеть самостоятельно очень низкий. Можно прибегнуть к эко.
Получится ли снова забеременеть?
Если операция прошла успешна, терапия проведена и врач разрешает попробовать снова — получится. К такому моменту необходимо очень тщательно подготовиться. Необходимо знать все симптомы и признаки развития внематочной беременности.
Подготовка может занять не мало времени, и полностью сопровождаться наблюдением врача.
Врачебная статистика говорит, что шанс после внематочной забеременеть «правильно» равен 50%.
Есть риск появления новой внематочной — 20%, но есть и 30% поставленного диагноза «бесплодие».
Согласно рекомендациям, секс после операции нужно отложить минимум на 2 месяца. А затем полгода необходимо предохраняться, так как организму необходим отдых, в частности яичникам. Этого времени хватит, чтобы подготовиться: провериться на наличие инфекций и вылечить их, при наличии. Нужно будет сделать УЗИ на маточные трубы, пройти эндокринологическое обследование и проверить работу гормонов.
Конечно, при обнаружении заболеваний и инфекций необходимы консультации с врачом и лечение. Стоит быть готовой к тому, что забеременеть после внематочной может быть сложно. Важно будет вести ЗОЖ, отдыхать, высыпаться, не попадать в стрессовые ситуации, следовать правильному питанию. Именно это поможет новой беременности пройти гладко.
Но если же были удалены обе трубы самостоятельно забеременеть шанс очень маленький. Врачи советуют попробовать эко. С ним риск внематочной беременности равен нулю. Оплодотворенная клетка в любом случае доберется до матки. Несмотря на низкие проценты успешной имплантации эмбриона, этот метод в данной ситуации может быть единственным шансом на билет в материнство.
Помни, что ты паника ни к чему не приведет. У любой, даже самой здоровой женщины, всегда есть риск отклонений во время вынашивания плода или зачатия. Поэтому не стоит переживать, лучше идти к врачу и всегда быть под его присмотром.
Источник: https://imom.me/priznaki-i-simptomy-vnematochnoj-beremennosti/
Обычное ЭКО
При обычном ЭКО с помощью медикаментозной подготовки достигается получение относительно большого числа яйцеклеток. Для этого обычно ежедневно делают подкожную инъекцию ФСГ (Гонадал Ф или Пурегон) в количестве 150 – 225 МЕ (международных единиц) или одну инъекцию смеси ФСГ/ЛГ (Меногон). В зависимости от
Стимуляцию инъекциями проводят в течение десяти дней, ее можно выполнять самостоятельно.
Когда созрело достаточное количество фолликулов, делается так называемая „Овуляционная инъекция“ (Бревактид, Прегнезин, Овитрель) для того, чтобы завершить фазу созревания яйцеклетки. Теперь должны быть получены яйцеклетки.
2. Забор яйцеклеток
Пункцию фолликулов с доступом через влагалище под ультразвуковым контролем производят обычно под непродолжительным наркозом спустя 32-36 часов после инъекции ХГЧ.
При этом пункционную иглу в направляющей на ультразвуковой насадке вводят во влагалище. Яичник находится всего в нескольких миллиметрах. Через стенку влагалища иглу вводят непосредственно в отдельный фолликул. Жидкость отсасывают и передают непосредственно биологу, чтобы сразу выяснить, есть ли в ней яйцеклетка.
3. Оплодотворение
В лаборатории яйцеклетки помещают в питательный раствор и наносят на них 50.-100.00 подвижных сперматозоидов. Затем чашки на ночь „инкубируют“ (культивируют) в инкубаторе.
После того как через 19-21 час будет установлено, сколько яйцеклеток достигло так называемой предъядерной стадии (стадии пронуклеуса, ПН), нужно выбрать (по крайней мере в Германии), какие клетки в стадии ПН (максимум три) завершат процесс оплодотворения. Пронуклеусы содержат соответственно хромосомы яйцеклетки и сперматозоида.
Так называемая 2 ПН-клетка (пронуклеус — клеточное ядро)
На 2-й или 3-й день после внесения сперматозоидов, если развился один или несколько эмбрионов, его или их переносят в полость матки. Также возможен и целесообразен перенос на 5-й день, после того как образовалась одна или несколько бластоцист.
Эмбрион на стадии двух клеток, образование которого ожидается на второй день
На третий день ожидается как минимум четырехклеточный эмбрион
Восьмиклеточный эмбрион на третий день позволяет сделать вывод о том, что это «эмбрион высшего качества»
Дальнейшая информация Перенос бластоцист
4. Перенос эмбрионов
На 2-й, 3-й или 5-й день после внесения сперматозоидов производится перенос эмбрионов. При этом абсолютно безболезненно в полость матки вставляется катетер, при необходимости – под ультразвуковым контролем. Затем туда осторожно помещают эмбрион или эмбрионы.
Для подготовки к этому переносу женщина может принимать медикаменты, расслабляющие мускулатуру матки. В течение последующих 14 дней добавлением прогестерона (гормона желтого тела): (Кринон-гель, Утрогест) должно быть получено оптимальное для имплантации эмбриона состояние слизистой оболочки.
Для переноса эмбриона (ПЭ) под стереолупой делают забор эмбриона в ПЭ-катетер п
Схематическое изображение переноса эмбриона
В период после переноса эмбриона необходимо не волноваться и поменьше двигаться, а также исключить нагрузку на органы кровообращения, например, при занятии спортом и сильном повышении температур, как при посещении сауны и принятии горячих ванн. Каких-либо других особых рекомендаций больше нет. Секс оказывает скорее положительное влияние.
Спустя 12-14 дней после оплодотворения с помощью теста мочи на беременность или анализа крови определяется, беременна ли женщина.
Преимущество этого метода заключается в том, что при этом обычно остается достаточное количество (частично) оплодотворенных яйцеклеток, которые могут быть использованы в последующих „Крио-циклы„. Однако, новейшие исследования указывают на то, что при выращивании меньшего количества фолликулов процентная доля „хороших“ яйцеклеток оказывается выше. Это означает, что из замороженных клеток, полученных с помощью обычного ЭКО, к развитию способно меньшее количество, чем ожидалось.
Ниже приводятся риски, связанные с ЭКО:
- СГСЯ
- Повреждение органов
- Многоплодная беременность
- Внематочная беременность
СГСЯ не случается при проведении ЭКО в естественном цикле и Мини-ЭКО.
Сгся (синдром –гипер-стимуляции-яичников) – чрезмерная стимуляция яичников
При каждой гормональной стимуляции яичников, которая проводится во время премедикации в рамках ЭКО и интрацитоплазматической инъекции сперматозоидов, существует опасность чрезмерной стимуляции яичников. Чем выше выбранная доза стимуляции, тем выше риск чрезмерной стимуляции. Риск особенно велик при стимуляции у женщин с синдромом поликистоза яичников (СПЯ).
Для того, чтобы с достаточной вероятностью получить достаточное количество эмбрионов для трансплантации, при стимуляции яичников для проведения ЭКО необходимо добиться созревания нескольких яйцеклеток. При используемой обычно дозе в 150-225 МЕ ФСГ в день созревают желаемые 10-15 фолликулов. Однако, особенно при первом цикле стимуляции, еще не известно, как конкретно женщина будет реагировать на эту дозу гормонов. Если реакция слишком сильная, следствием может стать СГСЯ.
При СГСЯ часто созревают 20-50 фолликулов, которые уже только благодаря своим размерам вызывают соответствующие жалобы на давление. Нужно только представить себе, что зрелый фолликул имеет диаметр 2 см. Дополнительная проблема возникает из-за выработки фолликулами эстрогенов. Чем выше их уровень в крови, тем сильнее изменяются стенки сосудов, это приводит к усилению выхода жидкости (из кровяного русла в брюшную полость), вследствие чего жалобы на давление продолжают расти.
Это скопление жидкости (асцит) может быть настолько сильным, что наблюдается ярко выраженное болезненное самочувствие и риск тромбоза из-за относительного дефицита жидкой части крови. При сильно выраженном скоплении жидкости для быстрого облегчения симптомов можно откачать ее трансвагинально (через влагалище как при проколе фолликула) или перкутанно (через кожу).
К сожалению, в большинстве случаев данную процедуру приходится проводить многократно в течение нескольких дней, поскольку высокая проницаемость стенок сосудов сохраняется.
В крайнем случае может потребоваться интенсивная терапия.
Пункция фолликулов – Забор яйцеклеток
Пункция фолликулов проводится под чрезвлагалищным сонографическим контролем с наркозом или без него. Возможно также применение местной анестезии, но она потребует затрат.
При пункции с помощью направляющей шины, прикрепленной к ультразвуковому зонду, проводится длинная игла, затем под визуальным контролем через стенку влагалища (2-3 мм) производится прямая пункция фолликула, в жидкости которого находится яйцеклетка. При неблагоприятном положении яичника или наличии других технических проблем возможно повреждение кишечника, кровеносных сосудов и мочевого пузыря.
Поскольку процедура производится через влагалище, существует принципиальный риск инфекции, даже если проводится местная дезинфекция.
Схематическое изображение чрезвлагалищной пункции
Риск многоплодной беременности
Для того, чтобы достичь в Германии процента беременности 30-35%, необходим перенос в среднем как минимум двух эмбрионов. Процент одновременного рождения нескольких детей составляет в Германии около 20-25%, рождение тройни – до 4%. Проблема заключается в повышенной опасности осложнений беременности, преждевременных родов и в вытекающих из этого затруднениях.
Уже много лет -нежелательная- многоплодная беременность рассматривается как ошибка репродуктивной медицины. Существуют различные возможности по уменьшению данного риска, однако многие из них запрещены в Германии. В странах с более либеральным законодательством сопоставимый процент беременности достигается уже при переносе только одного эмбриона „высшего качества“.
При либеральном законодательстве и соответствующих профессиональных навыках лаборатории ЭКО перенос одного эмбриона (SET) представляет собой оптимальную стратегию по предотвращению многоплодной беременности.
Вб (внематочная беременность) трубная беременность
Даже при ЭКО возможна внематочная беременность, поскольку эмбрионы еще в течение нескольких дней движутся в полости матки (это обусловлено мышечным сокращением).
Вероятность того, что эмбрионы попадут в маточные трубы и там приведут к чреватой осложнениями внематочной беременности (ВБ), составляет 4%.
В зависимости от момента постановки диагноза внематочная беременность прерывается либо медикаментозным, либо хирургическим способом. Только ранняя постановка диагноза может защитить от опасных для жизни осложнений.
— Схематические изображения: Профессор Херреро, Барселона
Источник: https://www.kinderwunschteam.berlin/ru/kinderwunsch-sterilitat/therapie/ivf-in-vitro-fertilisation/konventionelle-ivf/
Дело — труба
Правда, Лариса ничего этого ни видеть, ни помнить не могла. Кончился для нее мир в метро. Последнее, что помнит: внесла ее толпа в вагон на «Охотном Ряду». Хорошо хоть, народ плотно стоял — упасть не получилось. А потом потолок этот белый в реанимации и мучительные попытки понять: где она, как сюда попала?
Как попала, санитарка потом сестре на посту рассказывала, а девчонки из палаты слышали да ей передали. А ведь беды не предвещало ничто. Почти ничто. Ну не пришли месячные в положенный день. С кем не бывает? Правда, через неделю Лариса забеспокоилась: а вдруг беременна? Данька еще маленький. Да и на работе, пожалуй, не удержаться тогда. Хотя токсикоза вроде не ощущала — уж его-то она не спутала бы ни с чем.
Но тест все-таки в аптеке купила. Оказался отрицательным. А еще через неделю все нормализовалось. Правда, ненадолго — через десять дней все опять повторилось. Такого раньше с ней никогда не случалось, но от подруг знала: бывает, и называется это дисфункцией. Через неделю все вошло в норму. Казалось бы, все, проехали. Но вот тут-то Лариса и заволновалась: грудь как-то подозрительно налилась и отяжелела.
Опять тест купила — и глазам своим не поверила: положительный. Ошибка? Второй тест — опять положительный. И основной ее мукой стало: оставлять — не оставлять? А потом ни с того ни с сего боль — почти нестерпимая. Это когда она уже с работы вышла. В метро же ехала — совсем плохо понимала куда. Надо бы в женскую консультацию, да кто ее там ждать будет: конец рабочего дня. Видно, домой все-таки стремилась.
Да вот не успела.
Как важно быть серьезным
Происшедшее с Ларисой, исключая, конечно, печальную кульминацию, не сомневаюсь, в той или иной мере знакомо очень многим нашим читательницам. Но у кого-то и правда все «обошлось». А кто-то шел через подобную ситуацию все-таки под наблюдением врача, и проблема решилась, что называется, малой кровью. Что неудивительно: уж если говорить о внематочной беременности, то медицина сегодня в состоянии и диагностировать ее вовремя, и помочь малотравматично.
Еще в конце прошлого века была разработана тактика диагностики и лечения больных с этим диагнозом, позволяющая исключить тяжелые осложнения. И сделали это в Государственной клинической больнице N 31. Здесь реализуются научные изыскания ведущей кафедры акушерства и гинекологии Российского государственного медицинского университета, возглавляемой академиком Г.М.Савельевой.
Сегодня мы беседуем с заведующей гинекологическим отделением клиники, доктором медицинских наук врачом высшей категории Еленой Кауховой.
— Елена Николаевна, похоже, многие из нас, кому природой определено вынашивать будущее, к миссии этой своей не склонны относиться серьезно?
— К сожалению, это так. Хотя именно сегодня полагаться на наше любимое «авось» совсем неразумно. Мир с тех пор, как это «авось» у нас в сознании укореняться стало, сильно изменился. Ритм жизни теперь от естественного далек, как и количество стрессов.
Среда обитания, вы знаете, тоже изменилась стремительно: чем дышим, что едим, что пьем, в каких полях и излучениях купаемся — и сами до конца не знаем. Но это наше «знаем — не знаем» организму без разницы. Среда меняется — он реагирует. В гинекологии это выглядит как увеличение количества патологий, в том числе и патологий беременности.
Растет и количество пациентов с одной из них — внематочной беременностью. И сегодня, к сожалению, мы наблюдаем это и у женщин совсем молоденьких, не рожавших ни разу, и у тех, кому за 45. Причины самые разные. Но наиболее частая из них — воспалительные процессы во внутренних гениталиях.
Возникают они, как правило, из-за нездорового образа жизни матери или как раз под действием неблагоприятных факторов среды. Хотя, конечно, столь же часто оказывается, что экология, материнские да собственные стрессы здесь ни при чем — патологии эти «творят» сами женщины.
— Каким образом?
— К примеру, часто меняя партнеров. Риск получить инфекцию при этом значительно возрастает. Воспалительный процесс в женских органах может начаться, к примеру, если у мужчины простатит (а сейчас таких мужчин очень много). Все это особенно важно помнить женщинам, только что сделавшим аборт. Они особенно уязвимы в первые две недели после такого вмешательства. Поэтому врачи и рекомендуют воздерживаться от близости хотя бы в это время.
Вообще же достаточно случаев, когда лозунг «Ищите мужчину!» в попытке понять причину женского заболевания совсем не работает. Иногда репродуктивная функция будущей женщины страдает в раннем детстве и в период полового созревания от частых ангин, тяжелых инфекций и травм. Но вред, не меньший, чем инфекции, могут принести постоянные стрессы и интеллектуальные перегрузки в школьном и юношеском возрасте.
Так или иначе, происходят изменения, увеличивающие риск патологической беременности.
Разрез имеет значение
— Оплодотворенное яйцо по суженной трубе не может добраться до матки?
— Конечно. В норме диаметр трубы не превышает 6 миллиметров. Застрявшее в трубе, но продолжающее развиваться плодное яйцо в подобной ситуации может растянуть ее просвет до 4, а то и до 6 сантиметров. Но долго такого напряжения труба выдержать не может: если на этой стадии не вмешаться, она неминуемо разорвется и яйцо попадет в брюшную полость. И дальше — кому как повезет.
У Ларисы разрыв этот повлек за собой острое и массивное внутрибрюшное кровотечение. Подобное кровотечение опасно тем, что человек обескровливается стремительно. Мозг, сердце, печень и прочие органы переносят это крайне тяжело. Такое состояние мы называем геморрагическим шоком. И речь во время этого шока уже о спасении жизни.
Счет иногда идет на минуты, поэтому особенно важно бывает как можно раньше поставить правильный диагноз.
— Вы говорите, что внематочная беременность не всегда «разрешается» остро. Вы имеете в виду, что разрыв маточной трубы не всегда вызывает столь обильное кровотечение?
— Бывает, в итоге женщина теряет крови столько же, но не за часы, а за недели и даже месяцы. Это так называемая старая трубная беременность. Этот диагноз иногда бывает поставить сложно. И часто помогает даже не новейшее оборудование, а беседа с женщиной. Кстати, мой учитель профессор В.Г.
Бреусенко считает, что для постановки правильного диагноза это главное. К нам как-то привезли больную, у которой была диагностирована обычная маточная беременность. Но с осложнением. Когда ей сделали УЗИ наши специалисты, диагноз существенно изменился.
Наш аппарат показал: за увеличенную из-за беременности матку принимали огромную гематому, образовавшуюся вследствие старой трубной беременности. Женщину немедленно оперировали. И оказалось, что в гематоме этой скопилось около полутора литров крови.
Но никаких обмороков не было: женщина теряла миллилитров по 20-30 в сутки, и такую кровопотерю организм ее компенсировал без труда. Росла гематома, а наблюдавшие ее врачи воспринимали все это как растущую матку.
— Вы говорите: росла гематома. А плодное яйцо разве не росло?
— Плодное яйцо во время внематочной беременности может развиваться только в самом начале. Этот процесс прекращается, как только оно разрывает трубу и попадает в брюшную полость.
— На каком сроке обычно яйцо разрывает трубу?
— Чаще на небольшом — 3-4 недели. Но больная в это время, бывает, о своей беременности и не подозревает. Потому что далеко не у всех в этом случае бывает задержка менструации. Иногда просто через 10-12 дней после ее окончания появляются кровянистые выделения и боли.
(Это, как вы теперь уже понимаете, происходит разрыв трубы.) Тесты на беременность при этом могут быть отрицательными. И у женщины диагностируют или воспалительный процесс, или дисфункциональное маточное кровотечение.
И лечиться от этих своих болячек женщина может месяцами.
А иногда и не лечится вовсе. К нам как-то поступила пациентка, которая и что такое менструация, давно забыла. Ей было за шестьдесят. Оперировали мы ее по поводу миомы матки. И во время этой операции в брюшной полости обнаружили кальцинированный плодик. Если предположить, что внематочная беременность была у этой нашей пациентки в возрасте до сорока, получается, несостоявшийся этот человечек покоился в животе несостоявшейся своей мамы больше четверти века.
— Вы хотите сказать, что разрыв трубы был бескровным?
— Гематома, безусловно, была. Но, похоже, рассосалась. Впрочем, эти два случая нетипичны. Точнее, типичны — как пример последствий невнимания к собственному женскому здоровью. Равно как и случай Ларисы. Хотя имеющееся сегодня, к примеру, в нашей клинике оборудование позволяет диагностировать внематочную беременность на сколь угодно малом сроке и прооперировать больную так, что и шрамов никаких не останется.
Потому что и самое точное обследование, и опирации производятся с помощью миниатюрнейшего эндоскопического оборудования. Естественно, с помощью микроскопа. Иногда через сутки после этой манипуляции мы проводим повторное обследование или вмешательство, чтобы не началось образование спаек. Таким образом удается даже после внематочной беременности сохранить обе маточные трубы в нормальном состоянии. Но это, повторяю, если процесс не запущен.
Метод этот называется лапароскопическим.
Источник: https://rg.ru/2005/12/02/truba.html
Внематочная беременность как удаляют на ранних сроках — Буду мамой
Внематочная беременность всегда влечет за собой опасность для жизни и здоровья женщины. Поэтому при первых признаках стоит провести ряд исследований, которые точно укажут тип оплодотворения. При диагностированном внематочном развитии плода на ранних сроках в срочном порядке потребуется его последующее удаление. Каким образом проводится такая процедура и насколько она опасна?
За последние 30 лет внематочная беременность, или как ее еще называют сами врачи – эктопическая, стала диагностироваться в 2-3 раза чаще.
Причин такой аномальной прогрессии вынашивания плода может быть огромное количество. Однако именно эта патология является наиболее частой причиной материнской смертности при несвоевременном лечении. А лечение здесь одно – удаление оплодотворенной яйцеклетки, находящейся в плодном яйце.
Внутри матки есть своеобразные мерцающие мельчайшие волоски, которые с помощью сократительной активности эндометрия перемещают яйцеклетку в нужном направлении. Если есть воспалительный процесс, либо оплодотворение произошло на позднем этапе, прикрепление происходит в любом месте.
Симптоматика
Определить такую патологию на сроках ранее 7 недели самостоятельно невозможно. Поэтому при первых подозрениях стоит незамедлительно обратиться в женскую консультацию, где проведут нужные исследования, назначат УЗИ.
Признаки:
- тошнота;
- положительный тест;
- острая или измененная реакция на любые запахи;
- сонливость, усталость;
- сложная концентрация внимания.
Лечение эктопической беременности происходит только на ранних сроках, поскольку после 8-й недели развитая зигота фактически разрывает трубу. Хирургическая ликвидация развивающегося плода – единственный вариант лечения.
Может ли выйти сама
Зигота, которая развивается в трубе, может выйти частично сама. Однако для такого развития ситуации необходимо продолжительное время (2-3 недели), в период которого женщина ощущает боли, рези и недомогание.
Части разрушенного плода выходят фрагментно, однако определить, насколько он вышел, практически невозможно, назначается оперативное вмешательство.
Эффективность хирургического лечения
Клиническая картина аномальной беременности очень схожа с обычной, поэтому многие женщины не спешат посещать гинеколога, надеясь на нормальное протекание процесса. За период роста зигота настолько растягивает не приспособленный к вынашиванию орган, что происходит его разрыв, далее – синдром «острого живота» и заражение крови. Поэтому иного варианта лечения, кроме как хирургического вмешательства, с такой же эффективностью не существует.
Как убирают
Лечение не хирургическим методом такой патологии невозможно, а потому врач, в зависимости от срока и размера зиготы, назначает отдельный вид оперативного вмешательства.
Оперативное лечение
Операция показана и назначена в тех случаях, когда медикаментозное устранение оплодотворенной яйцеклетки невозможно. Риск при медицинском абортировании на сроках более 8-й недели достаточно высокий. Потребуется повторное выскабливание или операция с одновременным удалением частью органа. В зависимости от типа сложности патологического процесса, врач рассматривает отдельные варианты лечения хирургическим вариантом.
Лапароскопия
Лапароскопическая операция является наиболее часто используемым вариантом удаления внематочного плода. Производится прокол в брюшной полости, куда вводится эндоскоп. После введения в брюшную полость углекислого газа (для образования пространства для операции) производится иссечение и вакуумное удаление остатков плодного яйца.
Лапаротомия
Данный вид оперативного вмешательства используется при поздних сроках вынашивания (после 6-й недели), когда плод достаточно большой. С помощью маленького надреза над брюшиной производится удаление плода, как правило, вместе с трубой.
Сальпинготомия
Туботомия или сальпинготомия – это щадящая операция, которая подразумевает рассечение трубы, где находится плод. После удаления зиготы хирург зашивает трубу таким образом, чтобы ее репродуктивная функция сохранилась. Недостаток данной операции – возможность повторного прикрепления плода к рубцу. Если ситуация повторяется, то проводится тубэктомия—полное удаление трубы.
Лечение медикаментозно такой патологии вынашивания плода невозможно по той причине, что орган, в котором развивается плод, не приспособлен к такой функции. Достаточно редкими являются случаи, когда внематочная беременность заканчивалась родами (кесарево). Однако для этого необходим ряд требований:
- прикрепление произошло около зева полости матки;
- орган хорошо снабжается кровью;
- ткани могут растягиваться в дальнейшем.
Стоит понимать, что данное состояние представляет собой опасность для женщины. Ведь в любой момент оболочки могут лопнут, произойдет излитие околоплодных вод, смерть при таком положении мгновенная.
Что такое внематочная беременность
Как видно из названия, это беременность вне матки. Во время месячного цикла женская яйцеклетка созревает в одном из яичников и начинает двигаться по фаллопиевой, или маточной трубе, к матке. Там наступает полная зрелость яйцеклетки, или овуляция.
Если во время овуляции женская яйцеклетка встретилась со сперматозоидом, происходит оплодотворение и образуется плодное яйцо, зародыш. Это небольшое образование движется внутри матки, пока не прикрепится к стенке. После этого начинается развитие плода.
Но иногда в этом механизме происходят сбои. Например, оплодотворение произошло, когда яйцеклетка еще не вышла из трубы в матку. Или наоборот, во время движения по матке оплодотворенная яйцеклетка попала обратно в трубу. Бывает даже так, что яйцеклетка оказывается за пределами половых органов в брюшине. Зародыш закрепляется в случайном месте – в фаллопиевой трубе или на стенке брюшины, — прирастает плацентарными ворсинками к тканям и начинает расти.
Опасность этой ситуации, во-первых, в том, что ворсинки хориона, которыми зародыш крепится к тканям, ранят и разрушают их, провоцируя кровотечение. Во-вторых, если беременность трубная, растущий зародыш может прорвать стенки маточной трубы. Эти стенки довольно тонкие, средняя толщина всего 3 миллиметра, и малоэластичные. Разрыв трубы вызывает обильное внутреннее кровотечение, и если вовремя не оказать медицинскую помощь, возможен летальный исход.
Выявить этот тип патологии беременных очень сложно, обычно пациентки попадают в больницу уже в критическом состоянии, и лечение проводится хирургическим путем.
Внематочная беременность: причины
Точной причины, по которой яйцеклетка закрепляется и начинает развиваться в неположенном месте, до сих пор не выявили. Очевидно, что происходит некий сбой, но что его вызывает и как ему помешать, пока непонятно. Но есть известные факторы риска, которые влияют на прохождение яйцеклетки по маточным трубам и повышают риск этой патологии.
- Хирургические операции брюшной полости. Даже если операция проводилась не на половых органах, в процессе инвазии в брюшную полость возможны случайные микротравмы маточных труб. Ткани впоследствии восстанавливаются, но в трубе могут образоваться спайки, затрудняющие движение яйцеклеток.
- Врожденные патологии. Если у женщины с рождения трубы уже обычного или имеют сужения, это тоже фактор риска.
- Инфекции, воспаления, опухоли половых органов. Любые воспалительные процессы, после которых могут образоваться спайки, повышают вероятность патологии.
- Гормональные контрацептивы. Некоторые противозачаточные препараты влияют на скорость движения клетки по трубам. Это тоже увеличивает риск патологической беременности.
Внематочная беременность: симптомы на ранних сроках
В первые дни женщина, у которой наступила патологическая беременность, не чувствует ничего. Затем, по мере того, как в организме растет уровень гормона ХГЧ, наступают первые признаки беременности: сонливость, тошнота, перепады настроения. Может болеть и набухать грудь. Примерно с третьей недели симптомы становятся неприятными.
- Боль. Она может быть резкой, «кинжальной», или тянущей. Болит нижняя часть живота, иногда боль отдается в поясницу.
- Кровянистые выделения. Наступление менструации при симптомах беременности – очень тревожный признак. Даже если это не внематочная беременность, есть еще несколько опасных патологий, которые могут ее вызвать. Игнорировать это состояние опасно для жизни.
- Кровопотеря и шок. Если произошел разрыв трубы и началось внутреннее кровотечение, появляются симптомы потери крови – бледность, холодные конечности, слабый пульс, потеря сознания.
Вероятность обнаружить внематочную беременность существует с третьей недели по восьмую. Дальше эмбрион становится большим, и его гибель неизбежна. Увы, но о сохранении ребенка в этом случае речь не идет.
Итак, внематочная беременность – это опасная патология, и если ее вовремя не диагностировать, существует опасность для жизни женщины. Поэтому при первом же подозрении на внематочную беременность необходимо отправляться к врачу.
Источник: https://leleka.com.ua/media-center/article-information/chto-takoe-vnematochnaya-beremennost/
10 признаков внематочной беременности, которые нельзя пропустить
Обычная беременность протекает так. Сперматозоид проникает в яйцеклетку, вышедшую в период овуляции в маточную трубу. Последняя начинает сокращаться, выталкивая оплодотворённую яйцеклетку в матку. Там яйцеклетка прикрепляется к маточной стенке и начинает превращение в активно растущий эмбрион.
При внематочной беременности, как понятно из названия, яйцеклетка в матку не попадает. Чаще всего она задерживается в маточной трубе — слишком извилистой, узкой или слабой, чтобы протолкнуть плодное яйцо куда необходимо. Но бывают случаи, когда яйцеклетка имплантируется в шейку матки, яичник или другое место в брюшной полости.
Ничем хорошим внематочная беременность не заканчивается. Растущий эмбрион рано или поздно разрывает стенки органа, к которому он прикрепился. Результат — массивное внутреннее кровотечение, инфекция в брюшной полости и перитонит (впрочем, до него уже можно и не дожить).
По данным Американской ассоциации беременности, каждая пятидесятая беременность является внематочной.
При каких признаках внематочной беременности надо идти к врачу
Сначала внематочная беременность по ощущениям почти не отличается от обычной. Задержка месячных, дискомфорт в нижней части живота, болезненность в груди, две полоски на домашнем тесте — кажется, будто всё в норме.
Нарушения могут проявить себя в любой период между пятой и четырнадцатой неделями беременности. Но чаще всего это происходит примерно через две недели после задержки. Именно в этот период появляются настораживающие признаки:
- Колющие боли и спазмы внизу живота.
- Сопровождающие болезненность тошнота и рвота.
- Постоянные головокружения, слабость.
- Боль в прямой кишке или отдающая в плечо и шею.
- Выделения, схожие с менструальными.
При любом из этих симптомов важно как можно быстрее проконсультироваться с гинекологом.
Когда надо звонить в скорую
Не выжидайте и обращайтесь за экстренной медицинской помощью, если:
- Вы испытываете острую боль, которая длится больше нескольких минут.
- У вас открылось кровотечение.
- Острая боль в прямой кишке сопровождается чувством, что вам нестерпимо хочется в туалет.
- Сильно и долго (больше нескольких минут) болит плечо. Иногда кровь, хлынувшая в брюшную полость после разрыва маточной трубы, скапливается у диафрагмы и раздражает нервы, связанные с плечом.
- У вас сильнейшее головокружение — до такой степени, что, кажется, вы вот-вот потеряете сознание.
Почему при подозрении на беременность надо идти к врачу
Определить внематочную беременность в домашних условиях нельзя. По крайней мере, до тех пор, пока она не даст о себе знать очевидными опасными симптомами.
Вывод: увидев две полоски на тесте, не тяните с визитом к гинекологу. Медик уже на начальном этапе выяснит, всё ли в порядке. Для этого он:
- Проведёт осмотр органов таза. Это нужно, чтобы выяснить, нет ли необычной чувствительности или болезненных образований в брюшной полости.
- Сделает УЗИ, чтобы определить место, куда прикрепилось плодное яйцо. На ранних сроках (до 5–6 недель) исследования делают внутривлагалищным датчиком — он даёт более точный результат. Однако бывают случаи, когда место имплантации определить не получается. Тогда врач назначит вам дополнительное УЗИ на сроке 8–9 недель.
- Предложит вам сдать анализы крови или мочи на определение уровня гормона ХГЧ (хорионического гонадотропина человека). В начале внематочной беременности количество этого гормона значительно меньше, чем при обычной, и анализы это покажут.
Вторая полоска на тесте при внематочной беременности нередко выглядит совсем бледной. Это связано с низким уровнем ХГЧ.
Как лечить внематочную беременность
Вариантов нет — беременность придётся прервать. А вот каким способом, зависит от сроков.
Медикаментозное лечение
Используется в том случае, если аномальное прикрепление яйцеклетки удалось обнаружить на ранней стадии. Специалист сделает инъекцию метотрексата (Trexall), который останавливает рост плаценты и заставляет организм самостоятельно избавиться от беременности.
Учтите: может потребоваться несколько процедур, поэтому важно находиться на связи с врачом и выполнять его рекомендации.
Хирургия
Это экстренный вариант. Если маточная труба была разорвана, хирург удалит её частично или полностью, чтобы спасти жизнь женщине.
Можно ли забеременеть после внематочной беременности
Это зависит от того, что именно вызвало нарушение. Вот распространённые причины внематочной беременности:
- Инфекции в маточной трубе. Из-за воспаления труба не может продвинуть плодное яйцо в матку.
- Эндометриоз.
- Рубцы и спайки. Как правило, это последствия ранее перенесённых операций (тех же абортов) или инфекций. Они тоже мешают движению оплодотворённой яйцеклетки.
- Личные особенности. У некоторых женщин маточная труба бывает слишком узкой или извилистой.
Какова причина в вашем случае и что с ней делать, лучше всего обсудить с гинекологом. Специалист вчитается в вашу медицинскую карту, проведёт дополнительные исследования и составит план реабилитации, который поможет вам однажды зачать и выносить здорового малыша.
УЗИ: как сделать его правильно
УЗИ: как сделать его правильно
УЗИ: как сделать его правильно
Сейчас УЗИ проводят почти всем будущим мамам, и оно давно уже стало стандартным исследованием во время беременности.
Но все равно женщины относятся к нему по-разному: одни мамы считают, что оно не так уж и безвредно, и стараются если не избежать, то хотя бы не делать его много раз.
Другие, напротив, выполняют его совершенно спокойно, причем иногда гораздо чаще, чем это требуется на самом деле. Так для чего же делают УЗИ во время беременности, сколько раз и когда его можно выполнить, а в каких случаях от него можно и отказаться?
Начнем с того, что УЗИ значительно облегчило работу акушеров, ведь с его помощью можно много узнать и про саму беременность, и про здоровье малыша. Например, при УЗИ можно:
- установить срок беременности;
- узнать пол ребенка;
- выяснить количество детей при многоплодной беременности;
- следить за развитием ребенка, его ростом, определить его положение;
- диагностировать врожденные патологии развития у ребенка и иногда определить их степень тяжести;
- оценить состояние и объем околоплодных вод;
- определить, где расположена плацента (это важно, если есть ее предлежание, то есть неправильное расположение), а также оценить ее состояние;
- если раньше было кесарево сечение, оценить состояние рубца на матке;
- если есть угроза прерывания беременности, более точно диагностировать ее признаки (оценить тонус миометрия, состоятельность шейки матки, наличие гематомы).
Во время беременности организм ребенка постоянно растет и меняется: сегодня можно увидеть то, что не было видно на предыдущей неделе, или, наоборот, спустя несколько недель нынешняя картина значительно изменится.
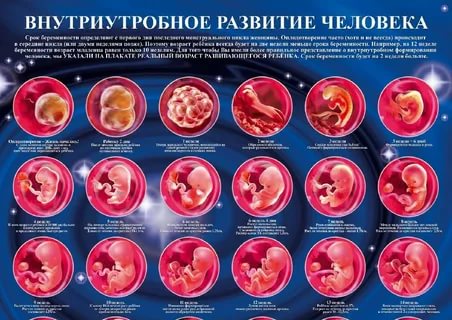
Поэтому УЗИ делают в определенные сроки. В России ультразвуковое исследование выполняется три раза: в 11–14 недель, на 20–24-й неделе и в 30–34 недели.
Почему же УЗИ надо проводить именно в эти сроки? В каждый из этих периодов хорошо видно что-то свое, особенно важное при развитии ребенка.
В 11–14 недель с помощью узи можно:
Внематочная беременность: Симптомы и Лечение
Внематочная беременность — это патология, при которой оплодотворённая яйцеклетка прикрепляется не в матке, а в маточный трубах, яичнике, шейке матки или брюшной полости. Раньше такое осложнение заканчивалось чаще всего удалением пораженного органа.
Но сегодня применяются намного более щадящие методы лечения, которые позволяют женщине сохранить целостность репродуктивной системы и в будущем стать матерью. Нужно заметить, что успех лечения зависит от того, насколько быстро была выявлена патология, поэтому каждой женщине нужно знать симптомы внематочной беременности.
Симптомы заболевания
Трубная внематочная беременность (когда оплодотворенная яйцеклетка прикрепляется в маточной трубе) — самый распространённый вид патологии, встречается в 98%. По мере того как плодное яйцо растет, маточная труба начинает растягиваться и, в конце концов, лопается. В этом случае женщина испытывает сильную боль в левом или правом боку (в зависимости от того, где прикрепилось плодное яйцо).
Боль сначала несильная, постепенно нарастает и становится постоянной. Такие боли начинают беспокоить на 5-6 неделе беременности, если имплантация произошла в узкой части трубы, и на 8 неделе при имплантации в широкой (ампульной) части маточной трубы.
Кровянистые выделения gоявляются, если плодное яйцо прикрепилось в шейке матки, так как эта зона богата кровеносными сосудами. Кровотечение также может быть при трубной внематочной беременности, когда повреждается маточная труба. Шоковое состояние Если была большая кровопотеря, женщина может терять сознание, у нее падает артериальное давление, пульс становится частым и слабым, кожа бледная.
Почему наступает внематочная беременность
Патология строения или поражение маточных труб При нормальном течении беременности оплодотворение происходит в маточной трубе, затем в течение 5 дней оплодотворенная яйцеклетка продвигается к матке, где и закрепляется. Если движение по трубам затруднено, яйцеклетка прикрепляется в самой трубе. Плохая проходимость труб может быть следствием перенесенных заболеваний:
• половых инфекций;
• воспалений женских половых органов, например, воспаления придатков;
• эндометриоза;
• спаечных процессов как следствие перенесённых операций.
Плохая проходимость труб может быть и врожденной патологией. Также причинами могут быть:
• гормональная терапия;
• наследственность;
• использование внутриматочной спирали как метода контрацепции;
• опухоли;
• искусственные аборты
В группу риска попадают также женщины старше 34 лет.
Методы лечения заболевания
Лечение заключается в удалении плодного яйца, которое закрепилось в “неправильном” месте. Во время операции удаляется часть трубы или вся труба, в зависимости от того, насколько сильно она поражена.
Операция может проводиться стандартным методом (лапаротомия) или более новым методом лапароскопии. При лапаротомии делается надрез на животе, в то время как лапароскопия проводится с использованием микроинструментов и надрез получается минимальным.
Второй метод гораздо более щадящий, поскольку позволяет избежать осложнений, таких как спаечная болезнь, развитие инфекций. Кроме того, пациентка при этом методе операции восстанавливается намного быстрее. Лечение на этом не заканчивается, оно зависит от тяжести последствий патологии. Если женщина потеряла много крови, ей внутривенно вливают растворы для восполнения потери элементов крови.
Обязательно проводится лечение воспалений и инфекций половых органов, часто нужно чтобы лечение прошли оба партнера. Как правило, после операции женщине назначается противозачаточная терапия.
Осложнения заболевания
Следствием внематочной беременности может быть бесплодие, оно наступает в среднем в 30% случаев. Кровопотеря и временное кислородное голодании органов может сказаться на их функции в будущем.
Как предупредить заболевание
Чтобы снизить риск, важно вовремя лечить воспаления женских половых органов, дисфункции женской репродуктивной системы.
Если Вы планируете беременность, важно еще до зачатия сдать анализы на половые инфекции, чтобы вовремя их пролечить. Обследование должен пройти и будущий отец. Если внематочная беременность уже наступала, важно пройти полное лечение, чтобы снизить риск в будущем.
Внимательное отношение к своему организму — задача каждой женщины, и эта задача еще более важна, если женщина в будущем планирует стать матерью. Доверяйте своему чутью и при малейшем подозрении обращайтесь к врачу. В медицинской клинике ilaya Вы можете записаться на прием к гинекологу. Наши высококвалифицированные специалисты проведут тщательную диагностику и лечение.
Видео направления
Источник: https://ilaya.ua/ginecology/vnematochnaya-beremennost/
Непроходимость маточных фаллопиевых труб: симптомы, признаки, лечение, беременность
Сегодня по медицинской статистике непроходимость маточных труб у женщин — сокращенно НМТ — самое распространенное гинекологическое заболевание и одна из частых причин женского бесплодия. Именно при таком состоянии 20−25% пар не могут иметь детей.
Что такое непроходимость маточных труб
Непроходимость маточных труб — патология, при которой врачи диагностируют определенное препятствие к свободному, естественному передвижению по ним сперматозоидов и яйцеклеток.
Симптомы (3 признака)
Как отмечают врачи, признаки, симптомы непроходимости маточных труб как таковые могут отсутствовать, женщина может не ощущать никаких патологических изменений в работе организма.
- Самый первый симптом непроходимости маточных труб — невозможность забеременеть при регулярной половой жизни, без применения контрацептивов.
- При хроническом воспалительном процессе — тянущая боль в нижней части живота и обильные выделения, гнойные.
- Также могут беспокоить и болезненные менструации, и боль при половом контакте.
Все это косвенно указывает на патологический процесс и необходимость обследования у врача.
Причины появления непроходимости
Причины патологического состояния можно условно поделить на механические и функциональные, носящие как приобретенную, так и врожденную природу своего происхождения. К механическим причинам врачи относят:
- Половые инфекции, провоцирующие воспаление внутренних органов репродуктивной системы. В особенности опасны для женщины заражение хламидиями или же гонореей, которые провоцируя воспаление, приводят к образованию спаек, сужению просвета в трубах.
- Эндометриоз — также причина патологической непроходимости приводящая к образованию спаек и загрубению просвета труб.
- Яйцевод может быть закупорен и после перенесенного аборта или же гинекологического оперативного вмешательства — в этом случае непроходимость возникает после загрубения швов, воспаления тканей или из-за развития опухолей.
К функциональной непроходимости врачи относят не так сужение просвета в трубах, как сбой в гормональной системе, дисбаланс уровня гормонов. Именно это приводит к замедлению движения внутри яйцевода ресничек, выстилающих внутренние стенки. Также спровоцировать функциональное нарушение может и спазм, сужающий проход маточных труб, возникающий в силу сбоя работы ЦНС.
Как определить непроходимость маточных труб
Симптоматически диагностировать патологию бывает трудно, потому врачи направляют пациенток на лабораторные и аппаратные методы диагностики.
- Общие клинические исследования — исследование состава крови и мочи, ВИЧ и вирусные патогенные микроорганизмы. Исследование, которое позволит исключить вирусную природу патологической непроходимости.
- Проведение УЗИ органов малого таза и проведение МРТ или же КТ — они позволяют получить картинку общего состояния внутренних органов и систем.
- Проведение гистеросальпингографии — рентгенологический вид исследования, проводимое с контрастным веществом, вводимым в полость матки. Это позволит точно показать на полученных снимках, в каком именно месте идет закупорка.
- Лапароскопия — позволяет получить не только данные о состоянии репродуктивной системы женщины в рамках проводимой диагностики, но и по мере необходимости, провести лечебные манипуляции.
- Фертилоскопия — предусматривает введение в полость матки эндоскопа через разрезы во влагалище.
Все это позволит поставить точный диагноз и установить причину патологии, назначить действенный курс терапии.
Диагностика НМТ: Может ли эхогистеросальпингоскопия выявить причину женского бесплодия?
Подробнее о гистеросальпингографии маточных труб читайте в этой публикации.
Источник: https://gb1k.ru/mnenie-spetsialistov/neprohodimost-matochnyh-fallopievyh-trub-simptomy-priznaki-lechenie-beremennost.html
Внематочная беременность: как я это пережила и чего лучше не делать
Как только у меня у маленькой хоть как-то развилась репродуктивная система, над ней моментально сгустились тучи. У меня был и эндометриоз, и аднексит, и еще какой-то –ит, и еще пару каких-то –озов, вдобавок мне диагностировали некий «загиб матки». Я ничего такого не делала и матку никуда не загибала. Я даже на камнях, как учили старшие, не сидела. Все само собой произошло.
Я лечилась-лечилась, но в какой-то момент уже легче было решить, что, возможно, я просто-напросто проклята, и перестать посещать врачей. Поэтому я не особо задумывалась о будущем, детей не планировала и вообще их немного боялась.
Цыгане, тюки
Это произошло 10 лет назад. Ничего не предвещало плохого. Вечером перед эпизодом я сидела и в нездоровом возбуждении доделывала презентацию (в то время я работала стратегом в рекламном агентстве). Что-то нашло на меня, и я сделала все идеально.
Обычно я не очень сосредоточенный человек.
У меня могут быть на разных слайдах разные шрифты, заголовки могут исчезать и появляться, возникать вдруг совершенно неожиданные фотографии, не относящиеся к делу (так перелистнешь слайд – и вдруг на всю стену появится изображение цыган на велосипедах, с огромными тюками, которые никак не относятся к идее продажи еще большего количества творожков в новом году. Просто я смотрела фото магнума, и это нечаянно вставилось. Остается только благодарить судьбу за то, что я не интересуюсь фотографией в стиле ню).
Но тут я проявила недюжинную ясность ума, все приладила, какашечка к какашечке, и была очень собой довольна.
Срочно скорую
И представьте мое разочарование, когда вдруг за пятнадцать минут до презентации я обнаружила кровотечение. Причем довольно сильное. «Ты что! – сказала мне коллега, — сдурела? Срочно скорую!».
Но у меня ничего не болело — это раз. А второе – я так все отлично сделала. Хотелось пойти и в результате немного попочивать на лаврах.
Так что я сначала зажигательно рассказала свою жалкую стратегию, а потом сквозь снегопад побрела в ближайшую частную клинику.
«Странно», — сказала врач. Наверное, разрыв кисты яичника. Судя по всему. «Извините, — добавила она, — но лучше вам поехать в больницу». И вызвала скорую.
У нас тут пожар?
В больнице в приемном отделении был ад. Женщины с различными болями атаковали кабинет врача, все были неспокойны. Кто-то рыдал, кто-то качал права. В кресле корчилась мусульманская девушка строгих нравов, которая принималась истошно кричать при любой попытке ее осмотреть. И только врач, до сих пор помню, что ее звали Виктория Викторовна, сохраняла разум.
Когда наконец дошла очередь до меня, она практически моментально поняла, в чем дело. Потому что у меня оказалась ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ! То есть несчастная оплодотворенная яйцеклетка застряла в маточной трубе, разрослась и привела к разрыву.
Я сидела как громом пораженная. Я даже не знала, что я беременна – и тут такое! Не просто беременна, но и вдобавок внематочно, и сейчас мне вырежут трубу.
Позвонила своему бойфренду, чтобы он приехал и забрал мои вещи.
Ко мне была тут же приставлена какая-то нянечка, которая норовила сорвать с меня всю одежду и поскорее уложить на каталку. Ее очень возмущало, что мой молодой человек должен потратить какое-то время на дорогу. Я, выныривая из пучин шока, говорила ей: «Да подождите, не могу же я просто бросить вещи на пол» Или: «У нас что тут, пожар?».
Я помню, как было холодно в операционной. Как я спросила у Виктории Викторовны: «Теперь у меня не может быть детей?». Еще я зачем-то схватила ее за руку. Она остановилась и спокойно сказала: «Не беспокойся. Поверь мне, все будет». Я очень благодарна Виктории Викторовне. Великий врач. Мне очень повезло.
Надо еще сказать, что и многие медсестры относились к работе с душой и очень поддерживали (конечно, были и такие, кто гонял меня с торчащими из тела трубками из одного конца коридора в другой, но уже совсем не хочется это вспоминать).
Одна медсестра сказала: «Да будет у тебя миллион детей, если захочешь. Я одну такую пациентку встретила – в каждой руке и ноге по ребенку, на спине ребенок, в животе новый готовится. ‘Горшочек, не вари!’ – только и крикнула она вместо ‘здравствуйте’.
А ты расстраиваешься».
Как к этому относиться
Я и не знала, как к этому относиться. Надо было, наверное, найти психолога и это обсудить и проработать.
А я просто была в состоянии чудовищной апатии и заторможенности, которые со временем не собирались улучшаться, а наоборот, как назло, прогрессировали. Немного неприятно признаваться, но мне потребовалось несколько лет, чтобы восстановиться и вернуться в свое (относительно) нормальное состояние.
И еще было непонятно, что думать. «Относись к нему как к биоматериалу, который сам погиб и тебя чуть не убил», — сказала мне подружка. И я просто ничего не думала.
И даже сейчас мне непонятно, что это. Все-таки это был хоть и крошечный, но ребенок, уже было заложено, какие у него разовьются волосы. И какие будут глаза.
А может, это был ангел, маленькое добро. Я в тот момент была совершенно не там, была полна каких-то нелепых идей, продолжала ломиться в закрытые двери и вообще максимально далеко ушла от самой себя настоящей. Если бы у меня в тот момент еще и появился ребенок – это было бы катастрофой. Он сделал бы меня еще несчастнее.
Но это существо само погибло, застряв в трубе, и каким-то чудом спасло меня. Бедный крошечный малыш!
И теперь
А теперь я хочу сказать всем, кто это пережил и переживает.
Это не приговор. Я совершенно никак, ни по каким признакам не чувствую, что в моем организме не хватает одной маточной трубы. Кроме того, спустя какое-то время я совершенно спокойно и без дополнительных усилий забеременела и родила мою чудесную девчонку. (Конечно, во время беременности я была в ужасной паранойе, переживала, парилась, и даже как-то рыдала, что в лаборатории, наверное, неправильные реактивы, почему это вдруг у меня все анализы такие хорошие).
И последнее
Не поступайте, как я. Не геройствуйте! Обращайтесь к врачу сразу. Мне очень повезло. Я могла бы вообще поехать домой и не выжить из-за этого.
Не геройствуйте! Это потеря. Не преуменьшайте значимость произошедшего. Плачьте. Ищите утешения. Это утешение придет.
Я вела себя довольно нелепо, поэтому потребовалось длительное время для реабилитации.
Я надеюсь, что мой рассказ поможет вам. Поможет не совершать тех ошибок, которые совершила я.
Источник: https://n-e-n.ru/tube2/
Можно ли забеременеть после медикаментозного аборта?
Абор — сильный стресс для всего организма, после него довольно сложно забеременеть. А причиной этому многочисленные последствия, формирующиеся в ходе намеренного прерывания беременности. Возможна ли беременность после аборта и о возможных осложнениях читайте в нашей статье.
Виды аборта
В медицинской практике выделяют три вида аборта.
Вакуумная аспирация
Его можно делать до 5 недель. Этот метод прерывания беременности считается относительно безопасным. Суть манипуляции в том, что в матку через шейку вводят одноразовый катетер. Он крепится на основной прибор – отсасыватель. За счет этого прибора в матке образует равномерное отрицательное давление. Благодаря ему плодное яйцо отслаивается.
Достоинство данного аборта в том, что не нужно расширять матку. Кроме этого, на слизистую матки оказывается минимальное воздействие, в результате чего она может быстро вернуться в норму. Можно проводить в амбулаторных условиях.
Как только вакуумная аспирация была выполнена, женщина должно пойти на УЗИ. Это позволит удостовериться в том, что все ткани плода удалены в процессе манипуляции.
Медикаментозный аборт
Назначают до 6 недель. Это еще один относительно безопасный метод прерывания беременности. Эта процедура еще проще, чем предыдущая. Женщине в присутствии врача дают таблетку, которая приводит к гибели плода. Достигается это за счет блокировки выработки прогестерона.
Через 2 дня пациентке вводится еще один медикамент вагинально, который приводит к сокращению матки. После этого плодное яйцо должно выйти из организма. К достоинствам данного аборта стоит отнести все те же преимущества мини-аборта.
Инструментальный
Разрешен до 16 недель. Этот вид аборта относят опасным, так как он приводит к развитию многочисленных осложнений. Для проведения инструментального аборта необходим общий наркоз. Вначале расширяют шейку матки, затем ее стенка выскабливается при помощи кюретки.
После классического аборта женщина должна быть несколько часов под наблюдением врача. Если никаких осложнений нет, то женщина может отправиться домой.
Возможные осложнения
Искусственное прерывание беременности никогда не проходит бесследно, так как происходит резкая смена гормонального фона. В период вынашивания ребенка происходит полная перестройка организма женщины.
Когда беременность искусственно прерывают, то организм должен снова вернуться в прежний ритм мгновенно. Бесследно это пройти не может — будут гормональные сбои.
Такая ситуация возможна при любом виде аборта. Но чем меньше срок, на котором было выполнено искусственное прерывание беременности, тем менее серьезными будут осложнения.
Беременность после аборта может закончиться самопроизвольным выкидышем. Подобная трагедия возникает по причине нарушенного производства прогестерона. Он важен на первых месяцах для сохранения беременности. Чтобы предотвратить выкидыш, женщина должна принимать гормональные препараты, назначенные врачом.
После инструментального аборта или вакуумной аспирации происходит множество осложнений, каждое из них имеет свою степень серьезности.
Низкое расположение плодного яйца
После инструментального аборта нарушается эндометрий, в котором фиксируется плодное яйцо. После выскабливания эндометрия, ему необходимо время для восстановления. Существует риск развития рубцовой ткани на месте выскабливания.
Различные повреждения эндометрия, воспаления и рубцы не дают плодному яйцу закрепиться, в результате чего оно ищет более «здоровый» участок. Из-за этого может развиться внематочная беременность.
Истмико-церквикальная недостаточность
Это осложнение происходит в результате травмы шейки матки, так как во время аборта ее расширяют. Часто данное осложнение возникает у женщин, которые делают аборт после первой беременности. Возникает по причине недостаточной эластичности шейки матки, из-за чего ее сложно расширить.
Риск травмирования мышцы гораздо больше, чем во второй и последующие беременности. Тогда шейка матки будет подготовлена природным образом к расширению. Но при этом не стоит думать, что при второй беременности отсутствует риск получения подобной травмы.
Часто подобная проблема возникает на 4-5 месяцах беременности. Шейка матки на протяжении всей беременности выполняет ряд важных функций, одна из которых защитная. Если происходит преждевременное раскрытие шейки, то плодное яйцо отслаивается. Оно покидает матку вместе с кровотечением. Когда процесс начался, то остановить его уже не удается.
Гинеколог должен регулярно осматривать женщину, а еще назначать дополнительное исследования. Если срок большой, то на шейку матки накладывают швы или специальное кольцо. Благодаря им можно шейка остается закрытой до окончания беременности.
Задержка роста ребенка
Когда плодному яйцу удалось прикрепиться к рубцу, то формируется другая патология. Она носит название фетоплацентарная недостаточность. Суть ее в том, что из-за наличия рубцовой ткани под плацентой она не дополучает необходимый кислород и питательные вещества. Это приводит к отставанию ребенка в росте.
Источник: https://xn--80aadc3bb0afph1dp3h.xn--p1ai/zhenskoe-zdorove/mozhno-li-zaberemenet-posle-medikamentoznogo-aborta.html
Признаки и симптомы внематочной беременности
Ожидание малыша долгожданный и приятный, несмотря на возможный токсикоз и гормональный всплеск, период. К сожалению он не всегда проходит гладко и есть причины, которые портят это ощущение счастья. К неприятным событиям относят внематочную беременность. Она является серьезной проблемой и угрожает жизни женщины, поэтому стоит заранее иметь представления о данной проблеме. При наличии печального опыта разобраться в признаках и симптомах при внематочной беременности.
:
При своевременном обнаружении отклонения, есть вероятность максимально снизить последствия и риски такой проблемы у женщины, и она сможет родить.
Что это такое?
Как бы не хотелось читать подробности «неприятной темы», как говорится «предупрежден, значит вооружен».
Она проявляется не так часто, как пугают врачи, однако процент развития зародыша вне матки все же высок. Происходит это из-за закрепления плодного яйца вне «территории» матки, а например, в яичнике, маточной трубе или брюшной полости.
Стоит также принять тот факт, что родить малыша не выйдет, как и выносить плод без опасных последствий. Эмбриону просто не хватит места для развития и это только навредит организму девушки.
Так что девушка обязана быстро отреагировать и отправиться в больницу.
Причины внематочной беременности
Так уж происходит, что яйцеклетка, которая оплодотворена может оказаться не на том месте, которое ей уготовано. Если маточные трубы отказываются функционировать возникает риск развития внематочной беременности.
- Наличие воспаления или инфекционных заболеваниях половых органов. Причиной может стать также ранние аборты, роды, сопровождающиеся трудностями.
В этот момент происходит набухание слизистой оболочки фаллопиевых труб. Трубы начинают деформацию и не могут сокращаться. Останавливается процесс продвижения оплодотворенной яйцеклетки в область матки.
- Также причиной внематочной беременности называют инфантилизм. Такая причина рассматривается при наличии удлиненных, извивистых фаллопиевых труб, а также если у них зауженных просвет. Проблема в том, что такие трубы плохо сокращаются, а именно медленно, пассивно.
В сравнении, нормально функционирующие трубы имеют очень активное сокращение, при этом у них есть определенные временные рамки. В случае «опоздания» сокращений, яйцеклетка прикрепляется не в положенном месте.
- Есть и другие причины развития внематочной беременности, воспалительные инфекции или заболевания (чаще к ним относят гонорею и хламидиоз).
При наличии таких недугов лечение словно спасение для девушки, и относится к этому нужно максимально серьезно. Наличие признаков и симптомов внематочной беременности может испортить ей жизнь.
Дело в том, что яйцеклетка, которая прикрепляется не в отведенном для нее месте начинает свое развитие. Соответственно это в какой-то момент приводит к увеличению трубы. Растяжение может оказаться очень опасным из-за высокого груза. Маточная труба не годна для вынашивания плода, это может привести к разрыву оболочки.
Но самое опасное, что после разрыва кровь, слизь и плодное яйцо отправятся в брюшную полость приведя за собой все факторы для развития инфекции. А это угроза перитонита, с угрозой для жизни.
Мало того сосуды могут быть сильно повреждены, что вызывает внутреннее кровотечение. Это серьезные причины развития внематочной беременности, поэтому необходимо немедленно отправиться к врачу.
Симптомы внематочной беременности
Многие специалисты просят не спешить беременных женщин с радостным сообщением всем вокруг, если у них есть риск появления каких-либо проблем. Конечно же, принять решение должна сама женщина. Лучше всего заранее знать о симптомах развития внематочной беременности.
Основные симптомы внематочной беременности:
- Самыми явными являются неприятные болевые ощущения внизу живота. Чаще всего боль ощущается с определенной стороны, но это не исключает и неприятные ощущения в середине живота. Возникают они при поворотах в положении лежа и стоя, при ходьбе.
- Резкая боль в области таза, живота, которая отдает в руку, плечо, шею.
- Кровотечение (выделения с кровью или коричневого цвета). Может быть и скудным, происходит часто во время менструации. Но не всегда такие выделения обозначают неправильную беременность, поэтому необходима консультация врача.
- Боль при мочеиспускании или дефекации.
- Состояние слабости (возможно головокружение и обморок)
Есть определенные временные рамки, в которые можно по месту закрепления яйцеклетки определить развитие плода в неположенном месте:
- Широкая часть трубы. Боль приходит на восьмой недельке беременности.
- Узкая часть. В этом случае заподозрить проблему получится раньше 5-6-ой.
- Брюшная полость. Развивается после 4-ой недели.
- Шейка матки. Нет характерных симптомов вовсе, это самый неприятный исход, так как долго проблема может быть неизвестна очень долго.
Касаемо месячных при планировании беременности многие женщины уверены, что не получилось. Месячные могут пойти и при обычной беременности и при внематочной. Поэтому проверка будет нужна все равно.
Стоит также отметить, что многие перечисленные симптомы могут не появиться сразу. Чаще всего их наличие обнаруживается после задержки месячных. При ВБ заметных симптомов не обнаруживается.
Симптомы нормальной беременности при внематочной
Да, действительно, женщина при неправильной беременности может наблюдать признаки правильного развития плода. Замечается набухание молочных желез, гормональный сбой, перемены в настроении. При этом опасных признаков может не быть. Температура базальная также 37°С. Однако есть вероятность ее падения до 36,9°С. Это может свидетельствовать о внематочной беременности, однако такой симптом наблюдается и при замершей беременности, т.е. при угрозе выкидыша
Поэтому стоит сделать вывод: без помощи врачей определить наличие внематочной беременности невозможно. Симптомы очень прозрачны и могут появиться в любом порядке и при обычном вынашивании малыша. Так что, как только тест показывает две полосочки, стоит отправляться к врачу.
Показывает ли тест внематочную беременность?
Самостоятельно выявить наличие беременности вне матки очень сложно. Так что ответ на вопрос: показывает ли тест наличие внематочной беременности, — нет. Однако тест из магазина, каким бы он не был, покажет результат, если оплодотворение произошло и яйцеклетка прикрепилась.
Он будет виден вне зависимости от того, как развивается плод и где.
Наличие отклонений может быть показано слабым проявлением второй полоски. Так как такая беременность несет за собой медленный рост ХГЧ. Уровень его будет ниже, чем при обычной. Так что все-таки заметить на тесте внематочную беременность возможно.
Не всегда это указывает на ее наличие, но вероятность высока.
Хгч при внематочной беременности
Увеличение ХГЧ при закреплении яйцеклетки в неположенном месте присутствует. Данный гормон вырабатывает хорионы, это оболочки зародыша. Следовательно, если яйеклетка оплодотворена, его уровень увеличится. Это и дает тот эффект, который на тесте помогает узнать о наличии беременности.
После того, как определенно беременна женщина или нет, сдается анализ крова, определяющий уровень гормона. Он показывает точный результат, при этом намного раньше, чем с помощью мочи на тесте.
Хгч при внематочной беременности ниже, чем при обычной. При этом, если во время вынашивания плода уровень ХГЧ растет в два раза каждые два дня, то при внематочной динамика роста сильно снижена. Поэтому сдача анализов поможет выявить проблему, однако результаты придется отслеживать.
Как же определить внематочную беременность
В случае теста и сдачи анализа, результаты получаются неточными. Окончательно убедиться в отклонении можно с помощью УЗИ.
При внематочной беременности УЗИ покажет результат на 5-6 неделе. При небольшом сроке врач может отправить на повторное исследование на 8-9 неделях. В этом случае ошибки исключаются. Если же аппарат при положительных тестах и анализах не обнаруживает плодное яйцо в матке, следовательно беременность внематочная.
Так что точные результаты женщина может получить на 6-9 неделе.
Лечение внематочной беременности
Единственным способ лечения — операция. Уже при малейшем подозрении женщине должны предложить госпитализацию. Заставлять никто не станет. Но необходимо понимать, что отказ предполагает риск для жизни.
Соответственно, чем раньше будет выявлена проблема и женщину госпитализируют, тем спокойнее пройдет операция, а соответственно и уменьшится вероятность последствий от внематочной беременности.
Самым малотравматичным способом считается лапароскопия. Внематочную беременность данная процедура удалит, не задев другие органы и ткани. Это означает, что риск появления спаек и рубцов минимален. Операция позволяет сохранить возможность забеременеть у женщины. п
Последствия
Однако стоит отметить, что после операции не всегда все получается гладко. Есть три основных варианта ее исхода:
- Яйцеклетка в трубе. В таком случае делается разрез в стенке живота и маточной трубе, эмбрион вытаскивается, трубу зашивают. Это не нарушает ее работы и она готова через некоторое время пропустить новую яйцеклетку.
- Удаление трубы. Это тот пугающий исход, который используется очень редко и только в крайнем случае — разрыв трубы. Жизнь женщины оказывается под угрозой. Однако, если операция успешна, и вторая труба цела, то шанс иметь детей сохраняется.
- Обе трубы удалены. Шанс забеременеть самостоятельно очень низкий. Можно прибегнуть к эко.
Получится ли снова забеременеть?
Если операция прошла успешна, терапия проведена и врач разрешает попробовать снова — получится. К такому моменту необходимо очень тщательно подготовиться. Необходимо знать все симптомы и признаки развития внематочной беременности.
Подготовка может занять не мало времени, и полностью сопровождаться наблюдением врача.
Врачебная статистика говорит, что шанс после внематочной забеременеть «правильно» равен 50%.
Есть риск появления новой внематочной — 20%, но есть и 30% поставленного диагноза «бесплодие».
Согласно рекомендациям, секс после операции нужно отложить минимум на 2 месяца. А затем полгода необходимо предохраняться, так как организму необходим отдых, в частности яичникам. Этого времени хватит, чтобы подготовиться: провериться на наличие инфекций и вылечить их, при наличии. Нужно будет сделать УЗИ на маточные трубы, пройти эндокринологическое обследование и проверить работу гормонов.
Конечно, при обнаружении заболеваний и инфекций необходимы консультации с врачом и лечение. Стоит быть готовой к тому, что забеременеть после внематочной может быть сложно. Важно будет вести ЗОЖ, отдыхать, высыпаться, не попадать в стрессовые ситуации, следовать правильному питанию. Именно это поможет новой беременности пройти гладко.
Но если же были удалены обе трубы самостоятельно забеременеть шанс очень маленький. Врачи советуют попробовать эко. С ним риск внематочной беременности равен нулю. Оплодотворенная клетка в любом случае доберется до матки. Несмотря на низкие проценты успешной имплантации эмбриона, этот метод в данной ситуации может быть единственным шансом на билет в материнство.
Помни, что ты паника ни к чему не приведет. У любой, даже самой здоровой женщины, всегда есть риск отклонений во время вынашивания плода или зачатия. Поэтому не стоит переживать, лучше идти к врачу и всегда быть под его присмотром.
Источник: https://imom.me/priznaki-i-simptomy-vnematochnoj-beremennosti/
Обычное ЭКО
При обычном ЭКО с помощью медикаментозной подготовки достигается получение относительно большого числа яйцеклеток. Для этого обычно ежедневно делают подкожную инъекцию ФСГ (Гонадал Ф или Пурегон) в количестве 150 – 225 МЕ (международных единиц) или одну инъекцию смеси ФСГ/ЛГ (Меногон). В зависимости от
Стимуляцию инъекциями проводят в течение десяти дней, ее можно выполнять самостоятельно.
Когда созрело достаточное количество фолликулов, делается так называемая „Овуляционная инъекция“ (Бревактид, Прегнезин, Овитрель) для того, чтобы завершить фазу созревания яйцеклетки. Теперь должны быть получены яйцеклетки.
2. Забор яйцеклеток
Пункцию фолликулов с доступом через влагалище под ультразвуковым контролем производят обычно под непродолжительным наркозом спустя 32-36 часов после инъекции ХГЧ.
При этом пункционную иглу в направляющей на ультразвуковой насадке вводят во влагалище. Яичник находится всего в нескольких миллиметрах. Через стенку влагалища иглу вводят непосредственно в отдельный фолликул. Жидкость отсасывают и передают непосредственно биологу, чтобы сразу выяснить, есть ли в ней яйцеклетка.
3. Оплодотворение
В лаборатории яйцеклетки помещают в питательный раствор и наносят на них 50.-100.00 подвижных сперматозоидов. Затем чашки на ночь „инкубируют“ (культивируют) в инкубаторе.
После того как через 19-21 час будет установлено, сколько яйцеклеток достигло так называемой предъядерной стадии (стадии пронуклеуса, ПН), нужно выбрать (по крайней мере в Германии), какие клетки в стадии ПН (максимум три) завершат процесс оплодотворения. Пронуклеусы содержат соответственно хромосомы яйцеклетки и сперматозоида.
Так называемая 2 ПН-клетка (пронуклеус — клеточное ядро)
На 2-й или 3-й день после внесения сперматозоидов, если развился один или несколько эмбрионов, его или их переносят в полость матки. Также возможен и целесообразен перенос на 5-й день, после того как образовалась одна или несколько бластоцист.
Эмбрион на стадии двух клеток, образование которого ожидается на второй день
На третий день ожидается как минимум четырехклеточный эмбрион
Восьмиклеточный эмбрион на третий день позволяет сделать вывод о том, что это «эмбрион высшего качества»
Дальнейшая информация Перенос бластоцист
4. Перенос эмбрионов
На 2-й, 3-й или 5-й день после внесения сперматозоидов производится перенос эмбрионов. При этом абсолютно безболезненно в полость матки вставляется катетер, при необходимости – под ультразвуковым контролем. Затем туда осторожно помещают эмбрион или эмбрионы.
Для подготовки к этому переносу женщина может принимать медикаменты, расслабляющие мускулатуру матки. В течение последующих 14 дней добавлением прогестерона (гормона желтого тела): (Кринон-гель, Утрогест) должно быть получено оптимальное для имплантации эмбриона состояние слизистой оболочки.
Для переноса эмбриона (ПЭ) под стереолупой делают забор эмбриона в ПЭ-катетер п
Схематическое изображение переноса эмбриона
В период после переноса эмбриона необходимо не волноваться и поменьше двигаться, а также исключить нагрузку на органы кровообращения, например, при занятии спортом и сильном повышении температур, как при посещении сауны и принятии горячих ванн. Каких-либо других особых рекомендаций больше нет. Секс оказывает скорее положительное влияние.
Спустя 12-14 дней после оплодотворения с помощью теста мочи на беременность или анализа крови определяется, беременна ли женщина.
Преимущество этого метода заключается в том, что при этом обычно остается достаточное количество (частично) оплодотворенных яйцеклеток, которые могут быть использованы в последующих „Крио-циклы„. Однако, новейшие исследования указывают на то, что при выращивании меньшего количества фолликулов процентная доля „хороших“ яйцеклеток оказывается выше. Это означает, что из замороженных клеток, полученных с помощью обычного ЭКО, к развитию способно меньшее количество, чем ожидалось.
Ниже приводятся риски, связанные с ЭКО:
- СГСЯ
- Повреждение органов
- Многоплодная беременность
- Внематочная беременность
СГСЯ не случается при проведении ЭКО в естественном цикле и Мини-ЭКО.
Сгся (синдром –гипер-стимуляции-яичников) – чрезмерная стимуляция яичников
При каждой гормональной стимуляции яичников, которая проводится во время премедикации в рамках ЭКО и интрацитоплазматической инъекции сперматозоидов, существует опасность чрезмерной стимуляции яичников. Чем выше выбранная доза стимуляции, тем выше риск чрезмерной стимуляции. Риск особенно велик при стимуляции у женщин с синдромом поликистоза яичников (СПЯ).
Для того, чтобы с достаточной вероятностью получить достаточное количество эмбрионов для трансплантации, при стимуляции яичников для проведения ЭКО необходимо добиться созревания нескольких яйцеклеток. При используемой обычно дозе в 150-225 МЕ ФСГ в день созревают желаемые 10-15 фолликулов. Однако, особенно при первом цикле стимуляции, еще не известно, как конкретно женщина будет реагировать на эту дозу гормонов. Если реакция слишком сильная, следствием может стать СГСЯ.
При СГСЯ часто созревают 20-50 фолликулов, которые уже только благодаря своим размерам вызывают соответствующие жалобы на давление. Нужно только представить себе, что зрелый фолликул имеет диаметр 2 см. Дополнительная проблема возникает из-за выработки фолликулами эстрогенов. Чем выше их уровень в крови, тем сильнее изменяются стенки сосудов, это приводит к усилению выхода жидкости (из кровяного русла в брюшную полость), вследствие чего жалобы на давление продолжают расти.
Это скопление жидкости (асцит) может быть настолько сильным, что наблюдается ярко выраженное болезненное самочувствие и риск тромбоза из-за относительного дефицита жидкой части крови. При сильно выраженном скоплении жидкости для быстрого облегчения симптомов можно откачать ее трансвагинально (через влагалище как при проколе фолликула) или перкутанно (через кожу).
К сожалению, в большинстве случаев данную процедуру приходится проводить многократно в течение нескольких дней, поскольку высокая проницаемость стенок сосудов сохраняется.
В крайнем случае может потребоваться интенсивная терапия.
Пункция фолликулов – Забор яйцеклеток
Пункция фолликулов проводится под чрезвлагалищным сонографическим контролем с наркозом или без него. Возможно также применение местной анестезии, но она потребует затрат.
При пункции с помощью направляющей шины, прикрепленной к ультразвуковому зонду, проводится длинная игла, затем под визуальным контролем через стенку влагалища (2-3 мм) производится прямая пункция фолликула, в жидкости которого находится яйцеклетка. При неблагоприятном положении яичника или наличии других технических проблем возможно повреждение кишечника, кровеносных сосудов и мочевого пузыря.
Поскольку процедура производится через влагалище, существует принципиальный риск инфекции, даже если проводится местная дезинфекция.
Схематическое изображение чрезвлагалищной пункции
Риск многоплодной беременности
Для того, чтобы достичь в Германии процента беременности 30-35%, необходим перенос в среднем как минимум двух эмбрионов. Процент одновременного рождения нескольких детей составляет в Германии около 20-25%, рождение тройни – до 4%. Проблема заключается в повышенной опасности осложнений беременности, преждевременных родов и в вытекающих из этого затруднениях.
Уже много лет -нежелательная- многоплодная беременность рассматривается как ошибка репродуктивной медицины. Существуют различные возможности по уменьшению данного риска, однако многие из них запрещены в Германии. В странах с более либеральным законодательством сопоставимый процент беременности достигается уже при переносе только одного эмбриона „высшего качества“.
При либеральном законодательстве и соответствующих профессиональных навыках лаборатории ЭКО перенос одного эмбриона (SET) представляет собой оптимальную стратегию по предотвращению многоплодной беременности.
Вб (внематочная беременность) трубная беременность
Даже при ЭКО возможна внематочная беременность, поскольку эмбрионы еще в течение нескольких дней движутся в полости матки (это обусловлено мышечным сокращением).
Вероятность того, что эмбрионы попадут в маточные трубы и там приведут к чреватой осложнениями внематочной беременности (ВБ), составляет 4%.
В зависимости от момента постановки диагноза внематочная беременность прерывается либо медикаментозным, либо хирургическим способом. Только ранняя постановка диагноза может защитить от опасных для жизни осложнений.
— Схематические изображения: Профессор Херреро, Барселона
Источник: https://www.kinderwunschteam.berlin/ru/kinderwunsch-sterilitat/therapie/ivf-in-vitro-fertilisation/konventionelle-ivf/
Дело — труба
Правда, Лариса ничего этого ни видеть, ни помнить не могла. Кончился для нее мир в метро. Последнее, что помнит: внесла ее толпа в вагон на «Охотном Ряду». Хорошо хоть, народ плотно стоял — упасть не получилось. А потом потолок этот белый в реанимации и мучительные попытки понять: где она, как сюда попала?
Как попала, санитарка потом сестре на посту рассказывала, а девчонки из палаты слышали да ей передали. А ведь беды не предвещало ничто. Почти ничто. Ну не пришли месячные в положенный день. С кем не бывает? Правда, через неделю Лариса забеспокоилась: а вдруг беременна? Данька еще маленький. Да и на работе, пожалуй, не удержаться тогда. Хотя токсикоза вроде не ощущала — уж его-то она не спутала бы ни с чем.
Но тест все-таки в аптеке купила. Оказался отрицательным. А еще через неделю все нормализовалось. Правда, ненадолго — через десять дней все опять повторилось. Такого раньше с ней никогда не случалось, но от подруг знала: бывает, и называется это дисфункцией. Через неделю все вошло в норму. Казалось бы, все, проехали. Но вот тут-то Лариса и заволновалась: грудь как-то подозрительно налилась и отяжелела.
Опять тест купила — и глазам своим не поверила: положительный. Ошибка? Второй тест — опять положительный. И основной ее мукой стало: оставлять — не оставлять? А потом ни с того ни с сего боль — почти нестерпимая. Это когда она уже с работы вышла. В метро же ехала — совсем плохо понимала куда. Надо бы в женскую консультацию, да кто ее там ждать будет: конец рабочего дня. Видно, домой все-таки стремилась.
Да вот не успела.
Как важно быть серьезным
Происшедшее с Ларисой, исключая, конечно, печальную кульминацию, не сомневаюсь, в той или иной мере знакомо очень многим нашим читательницам. Но у кого-то и правда все «обошлось». А кто-то шел через подобную ситуацию все-таки под наблюдением врача, и проблема решилась, что называется, малой кровью. Что неудивительно: уж если говорить о внематочной беременности, то медицина сегодня в состоянии и диагностировать ее вовремя, и помочь малотравматично.
Еще в конце прошлого века была разработана тактика диагностики и лечения больных с этим диагнозом, позволяющая исключить тяжелые осложнения. И сделали это в Государственной клинической больнице N 31. Здесь реализуются научные изыскания ведущей кафедры акушерства и гинекологии Российского государственного медицинского университета, возглавляемой академиком Г.М.Савельевой.
Сегодня мы беседуем с заведующей гинекологическим отделением клиники, доктором медицинских наук врачом высшей категории Еленой Кауховой.
— Елена Николаевна, похоже, многие из нас, кому природой определено вынашивать будущее, к миссии этой своей не склонны относиться серьезно?
— К сожалению, это так. Хотя именно сегодня полагаться на наше любимое «авось» совсем неразумно. Мир с тех пор, как это «авось» у нас в сознании укореняться стало, сильно изменился. Ритм жизни теперь от естественного далек, как и количество стрессов.
Среда обитания, вы знаете, тоже изменилась стремительно: чем дышим, что едим, что пьем, в каких полях и излучениях купаемся — и сами до конца не знаем. Но это наше «знаем — не знаем» организму без разницы. Среда меняется — он реагирует. В гинекологии это выглядит как увеличение количества патологий, в том числе и патологий беременности.
Растет и количество пациентов с одной из них — внематочной беременностью. И сегодня, к сожалению, мы наблюдаем это и у женщин совсем молоденьких, не рожавших ни разу, и у тех, кому за 45. Причины самые разные. Но наиболее частая из них — воспалительные процессы во внутренних гениталиях.
Возникают они, как правило, из-за нездорового образа жизни матери или как раз под действием неблагоприятных факторов среды. Хотя, конечно, столь же часто оказывается, что экология, материнские да собственные стрессы здесь ни при чем — патологии эти «творят» сами женщины.
— Каким образом?
— К примеру, часто меняя партнеров. Риск получить инфекцию при этом значительно возрастает. Воспалительный процесс в женских органах может начаться, к примеру, если у мужчины простатит (а сейчас таких мужчин очень много). Все это особенно важно помнить женщинам, только что сделавшим аборт. Они особенно уязвимы в первые две недели после такого вмешательства. Поэтому врачи и рекомендуют воздерживаться от близости хотя бы в это время.
Вообще же достаточно случаев, когда лозунг «Ищите мужчину!» в попытке понять причину женского заболевания совсем не работает. Иногда репродуктивная функция будущей женщины страдает в раннем детстве и в период полового созревания от частых ангин, тяжелых инфекций и травм. Но вред, не меньший, чем инфекции, могут принести постоянные стрессы и интеллектуальные перегрузки в школьном и юношеском возрасте.
Так или иначе, происходят изменения, увеличивающие риск патологической беременности.
Разрез имеет значение
— Оплодотворенное яйцо по суженной трубе не может добраться до матки?
— Конечно. В норме диаметр трубы не превышает 6 миллиметров. Застрявшее в трубе, но продолжающее развиваться плодное яйцо в подобной ситуации может растянуть ее просвет до 4, а то и до 6 сантиметров. Но долго такого напряжения труба выдержать не может: если на этой стадии не вмешаться, она неминуемо разорвется и яйцо попадет в брюшную полость. И дальше — кому как повезет.
У Ларисы разрыв этот повлек за собой острое и массивное внутрибрюшное кровотечение. Подобное кровотечение опасно тем, что человек обескровливается стремительно. Мозг, сердце, печень и прочие органы переносят это крайне тяжело. Такое состояние мы называем геморрагическим шоком. И речь во время этого шока уже о спасении жизни.
Счет иногда идет на минуты, поэтому особенно важно бывает как можно раньше поставить правильный диагноз.
— Вы говорите, что внематочная беременность не всегда «разрешается» остро. Вы имеете в виду, что разрыв маточной трубы не всегда вызывает столь обильное кровотечение?
— Бывает, в итоге женщина теряет крови столько же, но не за часы, а за недели и даже месяцы. Это так называемая старая трубная беременность. Этот диагноз иногда бывает поставить сложно. И часто помогает даже не новейшее оборудование, а беседа с женщиной. Кстати, мой учитель профессор В.Г.
Бреусенко считает, что для постановки правильного диагноза это главное. К нам как-то привезли больную, у которой была диагностирована обычная маточная беременность. Но с осложнением. Когда ей сделали УЗИ наши специалисты, диагноз существенно изменился.
Наш аппарат показал: за увеличенную из-за беременности матку принимали огромную гематому, образовавшуюся вследствие старой трубной беременности. Женщину немедленно оперировали. И оказалось, что в гематоме этой скопилось около полутора литров крови.
Но никаких обмороков не было: женщина теряла миллилитров по 20-30 в сутки, и такую кровопотерю организм ее компенсировал без труда. Росла гематома, а наблюдавшие ее врачи воспринимали все это как растущую матку.
— Вы говорите: росла гематома. А плодное яйцо разве не росло?
— Плодное яйцо во время внематочной беременности может развиваться только в самом начале. Этот процесс прекращается, как только оно разрывает трубу и попадает в брюшную полость.
— На каком сроке обычно яйцо разрывает трубу?
— Чаще на небольшом — 3-4 недели. Но больная в это время, бывает, о своей беременности и не подозревает. Потому что далеко не у всех в этом случае бывает задержка менструации. Иногда просто через 10-12 дней после ее окончания появляются кровянистые выделения и боли.
(Это, как вы теперь уже понимаете, происходит разрыв трубы.) Тесты на беременность при этом могут быть отрицательными. И у женщины диагностируют или воспалительный процесс, или дисфункциональное маточное кровотечение.
И лечиться от этих своих болячек женщина может месяцами.
А иногда и не лечится вовсе. К нам как-то поступила пациентка, которая и что такое менструация, давно забыла. Ей было за шестьдесят. Оперировали мы ее по поводу миомы матки. И во время этой операции в брюшной полости обнаружили кальцинированный плодик. Если предположить, что внематочная беременность была у этой нашей пациентки в возрасте до сорока, получается, несостоявшийся этот человечек покоился в животе несостоявшейся своей мамы больше четверти века.
— Вы хотите сказать, что разрыв трубы был бескровным?
— Гематома, безусловно, была. Но, похоже, рассосалась. Впрочем, эти два случая нетипичны. Точнее, типичны — как пример последствий невнимания к собственному женскому здоровью. Равно как и случай Ларисы. Хотя имеющееся сегодня, к примеру, в нашей клинике оборудование позволяет диагностировать внематочную беременность на сколь угодно малом сроке и прооперировать больную так, что и шрамов никаких не останется.
Потому что и самое точное обследование, и опирации производятся с помощью миниатюрнейшего эндоскопического оборудования. Естественно, с помощью микроскопа. Иногда через сутки после этой манипуляции мы проводим повторное обследование или вмешательство, чтобы не началось образование спаек. Таким образом удается даже после внематочной беременности сохранить обе маточные трубы в нормальном состоянии. Но это, повторяю, если процесс не запущен.
Метод этот называется лапароскопическим.
Источник: https://rg.ru/2005/12/02/truba.html
Внематочная беременность как удаляют на ранних сроках — Буду мамой
Внематочная беременность всегда влечет за собой опасность для жизни и здоровья женщины. Поэтому при первых признаках стоит провести ряд исследований, которые точно укажут тип оплодотворения. При диагностированном внематочном развитии плода на ранних сроках в срочном порядке потребуется его последующее удаление. Каким образом проводится такая процедура и насколько она опасна?
За последние 30 лет внематочная беременность, или как ее еще называют сами врачи – эктопическая, стала диагностироваться в 2-3 раза чаще.
Причин такой аномальной прогрессии вынашивания плода может быть огромное количество. Однако именно эта патология является наиболее частой причиной материнской смертности при несвоевременном лечении. А лечение здесь одно – удаление оплодотворенной яйцеклетки, находящейся в плодном яйце.
Внутри матки есть своеобразные мерцающие мельчайшие волоски, которые с помощью сократительной активности эндометрия перемещают яйцеклетку в нужном направлении. Если есть воспалительный процесс, либо оплодотворение произошло на позднем этапе, прикрепление происходит в любом месте.
Симптоматика
Определить такую патологию на сроках ранее 7 недели самостоятельно невозможно. Поэтому при первых подозрениях стоит незамедлительно обратиться в женскую консультацию, где проведут нужные исследования, назначат УЗИ.
Признаки:
- тошнота;
- положительный тест;
- острая или измененная реакция на любые запахи;
- сонливость, усталость;
- сложная концентрация внимания.
Лечение эктопической беременности происходит только на ранних сроках, поскольку после 8-й недели развитая зигота фактически разрывает трубу. Хирургическая ликвидация развивающегося плода – единственный вариант лечения.
Может ли выйти сама
Зигота, которая развивается в трубе, может выйти частично сама. Однако для такого развития ситуации необходимо продолжительное время (2-3 недели), в период которого женщина ощущает боли, рези и недомогание.
Части разрушенного плода выходят фрагментно, однако определить, насколько он вышел, практически невозможно, назначается оперативное вмешательство.
Эффективность хирургического лечения
Клиническая картина аномальной беременности очень схожа с обычной, поэтому многие женщины не спешат посещать гинеколога, надеясь на нормальное протекание процесса. За период роста зигота настолько растягивает не приспособленный к вынашиванию орган, что происходит его разрыв, далее – синдром «острого живота» и заражение крови. Поэтому иного варианта лечения, кроме как хирургического вмешательства, с такой же эффективностью не существует.
Как убирают
Лечение не хирургическим методом такой патологии невозможно, а потому врач, в зависимости от срока и размера зиготы, назначает отдельный вид оперативного вмешательства.
Оперативное лечение
Операция показана и назначена в тех случаях, когда медикаментозное устранение оплодотворенной яйцеклетки невозможно. Риск при медицинском абортировании на сроках более 8-й недели достаточно высокий. Потребуется повторное выскабливание или операция с одновременным удалением частью органа. В зависимости от типа сложности патологического процесса, врач рассматривает отдельные варианты лечения хирургическим вариантом.
Лапароскопия
Лапароскопическая операция является наиболее часто используемым вариантом удаления внематочного плода. Производится прокол в брюшной полости, куда вводится эндоскоп. После введения в брюшную полость углекислого газа (для образования пространства для операции) производится иссечение и вакуумное удаление остатков плодного яйца.
Лапаротомия
Данный вид оперативного вмешательства используется при поздних сроках вынашивания (после 6-й недели), когда плод достаточно большой. С помощью маленького надреза над брюшиной производится удаление плода, как правило, вместе с трубой.
Сальпинготомия
Туботомия или сальпинготомия – это щадящая операция, которая подразумевает рассечение трубы, где находится плод. После удаления зиготы хирург зашивает трубу таким образом, чтобы ее репродуктивная функция сохранилась. Недостаток данной операции – возможность повторного прикрепления плода к рубцу. Если ситуация повторяется, то проводится тубэктомия—полное удаление трубы.
Лечение медикаментозно такой патологии вынашивания плода невозможно по той причине, что орган, в котором развивается плод, не приспособлен к такой функции. Достаточно редкими являются случаи, когда внематочная беременность заканчивалась родами (кесарево). Однако для этого необходим ряд требований:
- прикрепление произошло около зева полости матки;
- орган хорошо снабжается кровью;
- ткани могут растягиваться в дальнейшем.
Стоит понимать, что данное состояние представляет собой опасность для женщины. Ведь в любой момент оболочки могут лопнут, произойдет излитие околоплодных вод, смерть при таком положении мгновенная.
Что такое внематочная беременность
Как видно из названия, это беременность вне матки. Во время месячного цикла женская яйцеклетка созревает в одном из яичников и начинает двигаться по фаллопиевой, или маточной трубе, к матке. Там наступает полная зрелость яйцеклетки, или овуляция.
Если во время овуляции женская яйцеклетка встретилась со сперматозоидом, происходит оплодотворение и образуется плодное яйцо, зародыш. Это небольшое образование движется внутри матки, пока не прикрепится к стенке. После этого начинается развитие плода.
Но иногда в этом механизме происходят сбои. Например, оплодотворение произошло, когда яйцеклетка еще не вышла из трубы в матку. Или наоборот, во время движения по матке оплодотворенная яйцеклетка попала обратно в трубу. Бывает даже так, что яйцеклетка оказывается за пределами половых органов в брюшине. Зародыш закрепляется в случайном месте – в фаллопиевой трубе или на стенке брюшины, — прирастает плацентарными ворсинками к тканям и начинает расти.
Опасность этой ситуации, во-первых, в том, что ворсинки хориона, которыми зародыш крепится к тканям, ранят и разрушают их, провоцируя кровотечение. Во-вторых, если беременность трубная, растущий зародыш может прорвать стенки маточной трубы. Эти стенки довольно тонкие, средняя толщина всего 3 миллиметра, и малоэластичные. Разрыв трубы вызывает обильное внутреннее кровотечение, и если вовремя не оказать медицинскую помощь, возможен летальный исход.
Выявить этот тип патологии беременных очень сложно, обычно пациентки попадают в больницу уже в критическом состоянии, и лечение проводится хирургическим путем.
Внематочная беременность: причины
Точной причины, по которой яйцеклетка закрепляется и начинает развиваться в неположенном месте, до сих пор не выявили. Очевидно, что происходит некий сбой, но что его вызывает и как ему помешать, пока непонятно. Но есть известные факторы риска, которые влияют на прохождение яйцеклетки по маточным трубам и повышают риск этой патологии.
- Хирургические операции брюшной полости. Даже если операция проводилась не на половых органах, в процессе инвазии в брюшную полость возможны случайные микротравмы маточных труб. Ткани впоследствии восстанавливаются, но в трубе могут образоваться спайки, затрудняющие движение яйцеклеток.
- Врожденные патологии. Если у женщины с рождения трубы уже обычного или имеют сужения, это тоже фактор риска.
- Инфекции, воспаления, опухоли половых органов. Любые воспалительные процессы, после которых могут образоваться спайки, повышают вероятность патологии.
- Гормональные контрацептивы. Некоторые противозачаточные препараты влияют на скорость движения клетки по трубам. Это тоже увеличивает риск патологической беременности.
Внематочная беременность: симптомы на ранних сроках
В первые дни женщина, у которой наступила патологическая беременность, не чувствует ничего. Затем, по мере того, как в организме растет уровень гормона ХГЧ, наступают первые признаки беременности: сонливость, тошнота, перепады настроения. Может болеть и набухать грудь. Примерно с третьей недели симптомы становятся неприятными.
- Боль. Она может быть резкой, «кинжальной», или тянущей. Болит нижняя часть живота, иногда боль отдается в поясницу.
- Кровянистые выделения. Наступление менструации при симптомах беременности – очень тревожный признак. Даже если это не внематочная беременность, есть еще несколько опасных патологий, которые могут ее вызвать. Игнорировать это состояние опасно для жизни.
- Кровопотеря и шок. Если произошел разрыв трубы и началось внутреннее кровотечение, появляются симптомы потери крови – бледность, холодные конечности, слабый пульс, потеря сознания.
Вероятность обнаружить внематочную беременность существует с третьей недели по восьмую. Дальше эмбрион становится большим, и его гибель неизбежна. Увы, но о сохранении ребенка в этом случае речь не идет.
Итак, внематочная беременность – это опасная патология, и если ее вовремя не диагностировать, существует опасность для жизни женщины. Поэтому при первом же подозрении на внематочную беременность необходимо отправляться к врачу.
Источник: https://leleka.com.ua/media-center/article-information/chto-takoe-vnematochnaya-beremennost/
10 признаков внематочной беременности, которые нельзя пропустить
Обычная беременность протекает так. Сперматозоид проникает в яйцеклетку, вышедшую в период овуляции в маточную трубу. Последняя начинает сокращаться, выталкивая оплодотворённую яйцеклетку в матку. Там яйцеклетка прикрепляется к маточной стенке и начинает превращение в активно растущий эмбрион.
При внематочной беременности, как понятно из названия, яйцеклетка в матку не попадает. Чаще всего она задерживается в маточной трубе — слишком извилистой, узкой или слабой, чтобы протолкнуть плодное яйцо куда необходимо. Но бывают случаи, когда яйцеклетка имплантируется в шейку матки, яичник или другое место в брюшной полости.
Ничем хорошим внематочная беременность не заканчивается. Растущий эмбрион рано или поздно разрывает стенки органа, к которому он прикрепился. Результат — массивное внутреннее кровотечение, инфекция в брюшной полости и перитонит (впрочем, до него уже можно и не дожить).
По данным Американской ассоциации беременности, каждая пятидесятая беременность является внематочной.
При каких признаках внематочной беременности надо идти к врачу
Сначала внематочная беременность по ощущениям почти не отличается от обычной. Задержка месячных, дискомфорт в нижней части живота, болезненность в груди, две полоски на домашнем тесте — кажется, будто всё в норме.
Нарушения могут проявить себя в любой период между пятой и четырнадцатой неделями беременности. Но чаще всего это происходит примерно через две недели после задержки. Именно в этот период появляются настораживающие признаки:
- Колющие боли и спазмы внизу живота.
- Сопровождающие болезненность тошнота и рвота.
- Постоянные головокружения, слабость.
- Боль в прямой кишке или отдающая в плечо и шею.
- Выделения, схожие с менструальными.
При любом из этих симптомов важно как можно быстрее проконсультироваться с гинекологом.
Когда надо звонить в скорую
Не выжидайте и обращайтесь за экстренной медицинской помощью, если:
- Вы испытываете острую боль, которая длится больше нескольких минут.
- У вас открылось кровотечение.
- Острая боль в прямой кишке сопровождается чувством, что вам нестерпимо хочется в туалет.
- Сильно и долго (больше нескольких минут) болит плечо. Иногда кровь, хлынувшая в брюшную полость после разрыва маточной трубы, скапливается у диафрагмы и раздражает нервы, связанные с плечом.
- У вас сильнейшее головокружение — до такой степени, что, кажется, вы вот-вот потеряете сознание.
Почему при подозрении на беременность надо идти к врачу
Определить внематочную беременность в домашних условиях нельзя. По крайней мере, до тех пор, пока она не даст о себе знать очевидными опасными симптомами.
Вывод: увидев две полоски на тесте, не тяните с визитом к гинекологу. Медик уже на начальном этапе выяснит, всё ли в порядке. Для этого он:
- Проведёт осмотр органов таза. Это нужно, чтобы выяснить, нет ли необычной чувствительности или болезненных образований в брюшной полости.
- Сделает УЗИ, чтобы определить место, куда прикрепилось плодное яйцо. На ранних сроках (до 5–6 недель) исследования делают внутривлагалищным датчиком — он даёт более точный результат. Однако бывают случаи, когда место имплантации определить не получается. Тогда врач назначит вам дополнительное УЗИ на сроке 8–9 недель.
- Предложит вам сдать анализы крови или мочи на определение уровня гормона ХГЧ (хорионического гонадотропина человека). В начале внематочной беременности количество этого гормона значительно меньше, чем при обычной, и анализы это покажут.
Вторая полоска на тесте при внематочной беременности нередко выглядит совсем бледной. Это связано с низким уровнем ХГЧ.
Как лечить внематочную беременность
Вариантов нет — беременность придётся прервать. А вот каким способом, зависит от сроков.
Медикаментозное лечение
Используется в том случае, если аномальное прикрепление яйцеклетки удалось обнаружить на ранней стадии. Специалист сделает инъекцию метотрексата (Trexall), который останавливает рост плаценты и заставляет организм самостоятельно избавиться от беременности.
Учтите: может потребоваться несколько процедур, поэтому важно находиться на связи с врачом и выполнять его рекомендации.
Хирургия
Это экстренный вариант. Если маточная труба была разорвана, хирург удалит её частично или полностью, чтобы спасти жизнь женщине.
Можно ли забеременеть после внематочной беременности
Это зависит от того, что именно вызвало нарушение. Вот распространённые причины внематочной беременности:
- Инфекции в маточной трубе. Из-за воспаления труба не может продвинуть плодное яйцо в матку.
- Эндометриоз.
- Рубцы и спайки. Как правило, это последствия ранее перенесённых операций (тех же абортов) или инфекций. Они тоже мешают движению оплодотворённой яйцеклетки.
- Личные особенности. У некоторых женщин маточная труба бывает слишком узкой или извилистой.
Какова причина в вашем случае и что с ней делать, лучше всего обсудить с гинекологом. Специалист вчитается в вашу медицинскую карту, проведёт дополнительные исследования и составит план реабилитации, который поможет вам однажды зачать и выносить здорового малыша.
Источник: https://lifehacker.ru/vnematochnaya-beremennost/
УЗИ: как сделать его правильно
УЗИ: как сделать его правильно
Сейчас УЗИ проводят почти всем будущим мамам, и оно давно уже стало стандартным исследованием во время беременности.
Но все равно женщины относятся к нему по-разному: одни мамы считают, что оно не так уж и безвредно, и стараются если не избежать, то хотя бы не делать его много раз.
Другие, напротив, выполняют его совершенно спокойно, причем иногда гораздо чаще, чем это требуется на самом деле. Так для чего же делают УЗИ во время беременности, сколько раз и когда его можно выполнить, а в каких случаях от него можно и отказаться?
Начнем с того, что УЗИ значительно облегчило работу акушеров, ведь с его помощью можно много узнать и про саму беременность, и про здоровье малыша. Например, при УЗИ можно:
- установить срок беременности;
- узнать пол ребенка;
- выяснить количество детей при многоплодной беременности;
- следить за развитием ребенка, его ростом, определить его положение;
- диагностировать врожденные патологии развития у ребенка и иногда определить их степень тяжести;
- оценить состояние и объем околоплодных вод;
- определить, где расположена плацента (это важно, если есть ее предлежание, то есть неправильное расположение), а также оценить ее состояние;
- если раньше было кесарево сечение, оценить состояние рубца на матке;
- если есть угроза прерывания беременности, более точно диагностировать ее признаки (оценить тонус миометрия, состоятельность шейки матки, наличие гематомы).
Во время беременности организм ребенка постоянно растет и меняется: сегодня можно увидеть то, что не было видно на предыдущей неделе, или, наоборот, спустя несколько недель нынешняя картина значительно изменится.
Поэтому УЗИ делают в определенные сроки. В России ультразвуковое исследование выполняется три раза: в 11–14 недель, на 20–24-й неделе и в 30–34 недели.
Почему же УЗИ надо проводить именно в эти сроки? В каждый из этих периодов хорошо видно что-то свое, особенно важное при развитии ребенка.
В 11–14 недель с помощью узи можно:
В 11–14 недель с помощью узи можно:
– Уточнить срок беременности. На ранних сроках все эмбрионы развиваются с одинаковой скоростью, и по их размерам можно довольно точно определить, какому периоду беременности они соответствуют. Позднее на размер ребенка уже могут влиять разные факторы (то, как протекает беременность, а также рост и вес родителей). Поэтому врачи, устанавливая срок беременности, всегда ориентируются именно на данные первого УЗИ.
– Исключить хромосомные аномалии (например, болезнь Дауна): в это время уже отчетливо видны признаки данного заболевания, после этого срока они уже могут и не диагностироваться, а болезнь может быть.
– Исключить или предположить некоторые серьезные пороки развития у ребенка.
Если в 11–14 недель обнаруживаются какие-то серьезные проблемы, то проводится так называемое экспертное УЗИ. Его делают врачи высшей категории в центрах, оборудованных самой чувствительной аппаратурой.
С 20-й по 24-ю неделю узи делают, чтобы:
С 20-й по 24-ю неделю узи делают, чтобы:
– Сравнить результаты первого и второго УЗИ, то есть посмотрет, какими темпами развивается малыш.
– Почти точно определить пол ребенка. Опытные специалисты могут сделать это еще и при первом УЗИ, но при втором вероятность ошибки гораздо меньше.
– Диагностировать те пороки развития, которые не были видны при первом УЗИ (некоторые пороки сердца, ЦНС, скелета). Это возможно потому, что большинство органов и систем к этому сроку уже сформировалось.
– Изучить расположение плаценты. Например, как она прикреплена: нет ли ее предлежания – слишком низкого расположения по отношению к шейке матки, из-за чего плацента перекрывает выход из матки.
В 30–34 недели УЗИ поможет:
В 30–34 недели УЗИ поможет:
– установить, соответствует ли развитие ребенка сроку беременности;
– выявить так называемые поздние пороки развития, которые невозможно было увидеть на предыдущих УЗИ (например, расширение почечной лоханки и увеличение мочеточника);
– оценить состояние плаценты, уже точно определить ее расположение, измерить количество околоплодных вод;
– оценить кровоток в сосудах плода, пуповины и матки – это исследование называется доплерометрией.
Иногда по каким-то причинам женщина не успевает сделать УЗИ в срок, и получается, что она делает его раньше или позже стандартного времени. Казалось бы, плюс-минус 1–2 неделя – ничего страшного. Страшного и правда нет, вот только результаты такого исследования будут уже недостоверными.
Например, после 14-й недели некоторые признаки хромосомных аномалий видны не так четко или совсем не видны, как например, в 12 недель. А в 19 недель не все патологии внутренних органов достоверно определяются, как в 22–24 недели.
Вот и получается, что если беременность протекает нормально, то УЗИ лучше делать в определенные сроки, а не когда на него найдется время или когда будет запись у врача.
Не редкость и другая ситуация, когда женщина делает УЗИ не три раза, а чаще. Иногда это действительно необходимо, но нередко без исследования можно и обойтись. Например, можно встретить мнение, что следует выполнить УЗИ в первые же дни задержки менструации: мол, именно этот метод на 100% подтвердит, есть беременность или нет.
Второй довод – УЗИ в ранние сроки исключит внематочную беременность. На самом деле, если все с самочувствием мамы нормально, то чтобы подтвердить беременность, УЗИ делать необязательно, сначала можно провести обычный аптечный тест на ее наличие.
Ну а для большей достоверности сдать анализ крови из вены и посмотреть уровень хорионического гонадотропина человека (ХГЧ) – гормона, который резко увеличивается в организме с началом беременности.
По уровню ХГЧ с первых же дней задержки можно и беременность подтвердить, и даже исключить внематочное расположение плодного яйца: при внематочной беременности уровень ХГЧ повысится, но недотянет до нужных цифр, то есть не будет соответствовать сроку беременности. Во многих современных клиниках результат анализа ХГЧ можно получить в тот же день – практически через несколько часов.
Но зачем сдавать анализы, ведь УЗИ доступно и безопасно? Да, вред от УЗ-воздействия на ребенка не подтвержден, но в то же время и не опровергнут. Поэтому большинство врачей считают, что в самые первые недели развития (когда идет закладка всех органов и систем) плодному яйцу необходим покой и любое воздействие на организм в это время лучше исключить.
Есть еще один момент – мало обнаружить на УЗИ плодное яйцо, надо еще определить его сердцебиение, а его можно увидеть как в 5–6 недель, так и в 7–8. Здесь все будет зависеть от длины менструального цикла, от того на какой день цикла наступила овуляция, как быстро сперматозоид оплодотворил яйцеклетку, а также на какой день она прикрепилась в матке.
Получается, что можно сделать УЗИ в первые же дни задержки (например, на 4–5-й неделе), а достоверной информации не получить, расстроиться и все равно переделывать исследование спустя неделю-две (на 6–8-й неделе). А там уже и время первого планового УЗИ (в 11–14 недель) не за горами. В результате в I триместре вместо одного женщина делает три исследования.
И тогда спрашивается: зачем нужно было выполнять УЗИ на раннем сроке?
Новые методы
Новые методы
Современные УЗ-аппараты и методы УЗИ постоянно совершенствуются. Еще несколько лет назад УЗИ было двухмерным, картинка была плоской, то есть не давала объемного изображения. Сегодня появилось трехмерное УЗИ (3D-УЗИ) – новый метод исследования, с помощью которого получают объемное изображение ребенка.
А это значит, что можно рассмотреть любые части его тела, проследить, как он улыбается, хмурится или зевает, – в общем, получить компьютерную модель ребенка. Есть и четырехмерное УЗИ плода – это еще более сложный метод исследования, который позволяет наблюдать за трехмерным изображением малыша в движении.
Делают 3D- и 4D-УЗИ практически так же, как и обычное, но дольше – примерно 45 минут вместо 15, как при двухмерном УЗИ. Трехмерное УЗИ лучше проводить с 12-й по 32-ю неделю беременности – именно в этот период «картинка» получается наиболее отчетливой.
И врач, и родители хотят рассмотреть малыша как можно отчетливее, но качество изображения при 3D-УЗИ зависит от того, как расположены малыш, пуповина и плацента. Например, если ребенок повернулся спиной к датчику, его лицо рассмотреть уже не удастся, видна будет только его спинка.
Также на качество изображения влияет двигательная активность малыша: чем активнее ребенок, тем выше вероятность увидеть интересные картины его внутриутробной жизни. В противном случае иногда приходится прерывать обследование и ждать, пока малыш станет более активным.
Проводят 3D- и 4D-УЗИ в качестве дополнения к двухмерному исследованию. И сказать, что они более информативны, чем обычное, классическое УЗИ, нельзя. Например, при обычном УЗИ можно выявить те заболевания, которые не видны на трехмерном УЗИ. И вообще хороший врач на современном аппарате увидит патологию и на обычном УЗИ, а плохой и на трехмерном ее не обнаружит.
Просто 3D объемное изображение позволяет лучше рассмотреть некоторые структуры, труднодоступные для исследования в обычном двумерном режиме: например, внешние пороки развития (заячью губу). Если какое-то заболевание уже выявлено при классическом УЗИ, то, сделав 3D-исследование, можно дополнительно подтвердить его, особенно если это порок развития конечностей, лица, позвоночного столба. Так что 3D-УЗИ – это не значит лучше, это просто дополнительный метод диагностики.
И если доктор считает, что показаний для него нет, то, значит, можно обойтись обычным 15-минутым двухмерным, а не 45-минутным 3D-УЗ-исследованием.
Ультразвуковое исследование известно в медицине уже более пятидесяти лет. За это время не было получено однозначных сведений ни о его безопасности, ни о его вреде во время беременности.
В России ультразвуковое исследование выполняется три раза: в 11–14 недель, на 20–24-й неделе и в 30–34 недели.
Если беременность протекает хорошо, то не надо слишком часто делать УЗИ просто «на всякий случай». Например, сердцебиение ребенка совсем не обязательно прослушивать с помощью УЗИ, для этого есть простой фетоскоп (трубка для прослушивания). А чтобы определить предлежание и положение ребенка в матке, понадобятся всего лишь руки хорошего акушера.