Как правильно надевать и носить бандаж для беременных
Специальный бандаж при беременности сегодня рекомендуется многим женщинам в период вынашивания плода. Это эффективное изделие, ношение которого обеспечивает поддержку живота. Благодаря этому он способствует улучшению самочувствия женщины, более легкому и здоровому протеканию беременности.
Кроме этого, ношение такого утягивающего пояса полезно и для плода, поскольку помогает принять ему правильное положение внутри матки.
При этом нужно понимать, что для достижения максимальной пользы и предотвращения негативных побочных эффектов, нужно иметь представление о том, как правильно надевать бандаж для беременных и носить его.
Как надевать бандаж для беременных
Перед тем, как надеть дородовый бандаж, необходимо принять положение лежа на спине, чтобы оптимально распределить вес по всему телу. Тазовая область должна быть немного приподнятой, поэтому под ягодицы нужно положить подушку или валик. После этого можно надевать дородовый бандаж, плотно застегнув его.
Закончив эту процедуру, нужно плавно перевернуться на бок, после чего — аккуратно вставать. Желательно проверить, правильно ли на вас надет пояс. Его передняя часть должна располагаться под животом и слегка охватывать зону лобка. Сзади пояс должен охватывать нижнюю часть ягодиц и упираться в бедра. Проследите, чтобы он не создавал излишней компрессии.
Однако и слишком слабым давление быть не должно, поскольку в этом случае от пояса не будет никакого эффекта.
Очень важно правильно надевать дородовой бандаж. Это способствует оптимальному расположению плода в животе, снимает излишнее давление с мочевого пузыря и устраняет напряжение мышц живота. Поэтому перед тем, как выполнять эту процедуру, ознакомьтесь с инструкцией производителя и четко ей следуйте. Надевается бандаж всегда на нижнее белье, что предотвращает его соскальзывание и дискомфорт, а также просто отвечает требованиям гигиены.
Как правильно носить бандаж для беременных
Достигнуть максимального полезного эффекта можно при условии, что вы знаете, как правильно носить дородовой бандаж. Прежде всего, нужно следовать врачебным рекомендациям при выборе изделия и его носке. Пояс не должен создавать чрезмерное сдавливание. При появлении какого-либо дискомфорта во время использования изделия, лучше отказаться от его ношения и проконсультироваться о дальнейшем режиме с врачом.
Также во время ношения бандажа необходимо внимательно следить за своим состоянием и активностью плода. Если будущая мама ощущает нехватку воздуха или чувство сдавливания, пояс нужно сразу снять. Еще одним показанием к этому является повышенная активность плода.
Режим ношения пояса подбирается с врачом, который назначает его на определенном сроке вынашивания ребенка. Обычно это происходит в период с 22 до 30 недели вынашивания. Как правило, носить бандаж для беременных рекомендуют каждый день. Особенно это относится к женщинам, которые по разным причинам (образ жизни, рабочий режим и т.д.
) значительную часть времени проводят в сидячем положении, или которым приходится много ходить. Продолжительность ежедневного ношения изделия также назначает врач. Как правило, носить бандаж при беременности непрерывно рекомендуют не больше трех часов. Время перерыва перед повторным надеванием должно составлять, по крайней мере, 30 минут.
Не разрешается спать с надетым бандажом — он должен быть снят на ночь.
Существующие показания и противопоказания
При условии правильного использования изделия хорошо поддерживает увеличенный живот и исключает его сдавливание. Снимается избыточная нагрузка со спины, уменьшаются или полностью устраняются боли в спине, предотвращается возникновение растяжек. Для плода ношение пояса также полезно, поскольку помогает ему принять нужное положение, в том числе служит профилактикой раннего опускания.
Однако нужно понимать, что носить дородовой бандаж полезно только при наличии определенных показаний, таких как:
- ведение беременной женщиной активного и деятельного образа жизни, более 3 часов в сутки;
- наличие остеохондроза, болей в пояснице;
- недостаточный тонус мускулатуры тазового дна, а также мышц передней брюшной стенки;
- наличие на матке послеоперационного рубца вследствие проведенного ранее кесарева сечения или хирургического вмешательства другого вида;
- формирование растяжек;
- многоплодная беременность;
- вторая и последующие беременности;
- наличие различных акушерских патологий (чрезмерное увеличение матки, угроза выкидыша и т.д.);
- болезненность ног, варикозное расширение вен.
При отсутствии показаний или назначения врача носить утягивающий пояс не следует. Главным же противопоказанием является неправильное расположение плода в период третьего триместра. Дополнительная компрессия не дает плоду принять нормальное положение, а это грозит проблемами во время родов или приводит к необходимости кесарева сечения.
Источник: https://orteka.ru/articles/kak-nosit-bandazh-dlya-beremennyh/
Третий триместр беременности: в ожидании чуда
Третий триместр беременности — время волнительное, счастливое и непростое. Новая жизнь вот-вот появится на свет, и мама начинает готовиться к предстоящим родам.
Последний триместр беременности накладывает еще больше ограничений, чем первые два, и любую будущую маму волнуют вопросы: как вести себя, чтобы малыш был здоровым, а роды прошли благополучно, каким должно быть питание, какие витамины стоит принимать, чтобы оставаться красивой, здоровой и быстро восстановиться после родов?
Что происходит в третьем триместре беременности
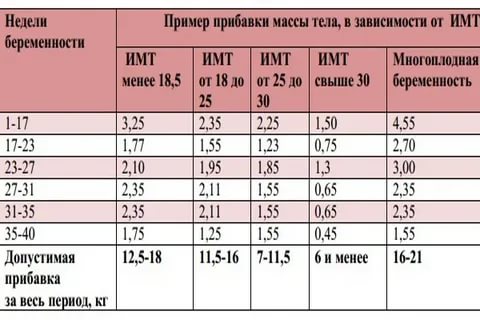
Третий триместр — это последние три месяца беременности, с 28-й по 40-ю неделю. В этот период плод интенсивно растет, а мама набирает вес — примерно 300 грамм в неделю. Во время третьего триместра легкие малыша уже полностью сформированы. Ребенок уже слышит, причем он способен отличить стук сердца от голоса мамы.
С 36-й недели малыш начинает активно исследовать окружающую среду и собственное тело, он тренирует сосательный рефлекс, посасывая собственные пальцы, на которых уже есть крохотные, но самые настоящие ноготки. Начиная с 38-й недели малыш, в сущности, готов к появлению на свет, в оставшиеся дни он лишь запасает жировую ткань.
Мама также ощущает значительные изменения в самочувствии. И это неудивительно — нагрузка на организм значительно увеличивается. Матка давит на внутренние органы, вызывая сложности с дыханием и частое мочеиспускание. Для того чтобы минимизировать эти симптомы, будущие мамы должны избегать переедания и стараться чаще бывать на свежем воздухе. Спать лучше на боку — так можно снизить давление на диафрагму.
Кроме внутренних органов, матка также сдавливает сосуды, из-за чего нарушается отток крови и женщины нередко жалуются на тяжесть в ногах и отеки. Застой крови может даже привести к варикозному расширению вен.
Это важно!
Во время беременности возрастает количество капилляров, которые обеспечивают кровью плаценту и матку. Новые капилляры довольно хрупкие, это может привести к их разрыву и возрастанию риска кровотечений, нарушению доставки кислорода к плоду, что, в свою очередь, может спровоцировать прерывание беременности. Именно поэтому для профилактики варикоза во время беременности часто назначают рутин.
Чтобы избежать проблем подобного рода, с самого начала третьего триместра нужно также носить специальные компрессионные чулки, подобранные по размеру, и удобную обувь на низком каблуке. В третьем триместре беременности женщинам следует как можно чаще менять положение и гулять: долгое пребывание в стоячем или сидячем положении плохо сказывается на венах.
Кстати
Уменьшить отеки во время беременности можно путем приема витаминных комплексов с содержанием все того же рутина. Рутин укрепляет стенки сосудов, уменьшает скорость фильтрации воды в капиллярах, уменьшает отек нижних конечностей. При приеме необходимо проконсультироваться с врачом.
К концу беременности женщина набирает 10–15 килограммов, и такая непривычная нагрузка может вызывать боль в спине.
Примерно с 37-й недели под воздействием гормона эстрогена тонус мускулатуры матки повышается, и начинаются так называемые «тренировочные схватки» — в отличие от настоящих, они нерегулярны и менее болезненны.
Часто беременные отмечают сухость роговицы, повышенное внутриглазное давление, что в конечном итоге может спровоцировать ухудшение зрения. В зоне особого риска находятся мамы с ранее поставленным диагнозом «близорукость». Посещение офтальмолога в этом триместре является обязательным. В ряде случаев значительное ухудшение зрения может стать причиной назначения кесарева.
На заметку
Для профилактики проблем со зрением может быть показан прием лютеина. Это вещество необходимо для нормального функционирования сетчатки глаза. Лютеин не синтезируется в организме самостоятельно, поэтому его необходимо получать дополнительно. Лютеин содержится в лекарственных препаратах — специальных витаминных комплексах.
Бесцветные выделения, которые не сопровождаются неприятным запахом, зудом, жжением или болью, — вполне нормальное явление. Но если в выделениях заметны следы гноя или крови, необходимо срочно показаться врачу, — это может говорить об инфекции и других патологиях. Самый тревожный симптом — кровотечение, оно часто сопровождает отслойку плаценты.
Что нужно знать о третьем триместре
Третий триместр связан с подготовкой к родам, и женщине нужно уделять ей немало времени.
Во-первых, желательно делать упражнения для беременных. Они способны облегчить многие симптомы, сопровождающие последние месяцы перед родами: тяжесть в ногах, боль в пояснице, застой крови.
Во-вторых, нужно подобратьспециальное белье, в частности уже упомянутые компрессионные чулки и бандаж, который поддержит увеличившийся живот и позволит двигаться свободнее.
В-третьих, очень важно как можно чаще бывать на свежем воздухе: ежедневные прогулки способствуют правильному кровоснабжению, а следовательно, и дыханию малыша.
В-четвертых, необходимо особенно тщательно следить за своим питанием. Питаться нужно часто и маленькими порциями: переполненный желудок часто приводит к одышке. Для предотвращения запоров следует включить в рацион продукты, богатые клетчаткой. Также имеет смысл принимать специальные витаминные комплексы для беременных, поскольку в третьем триместре потребность во многих витаминах и минералах возрастает.
Многих женщин волнует вопрос: можно ли поддерживать интимные отношения во время беременности? Если беременность протекает нормально и никаких особых проблем нет, то близость разрешена и даже полезна, однако важно выбрать комфортную позицию, например на боку. Врачи рекомендуют ограничить активность, если наблюдается преждевременное старение плаценты или предлежание. Осторожными следует быть и тем супругам, которые ожидают двойню или тройню.
На последних неделях беременности секс противопоказан, если началось раскрытие шейки матки или произошло отхождение слизистой пробки. Важно помнить, что в любом случае следует пользоваться барьерными методами защиты: конечно, еще одна беременность невозможна, а вот занести инфекцию вполне реально.
Кроме того, в процессе в любом случае повышается тонус матки, и если он и без того повышен, лучше исключить половую близость, чтобы не спровоцировать преждевременные роды.
Существуют и ограничения, как общие для беременности, так и специфические, касающиеся в основном третьего триместра.
Разумеется, будущая мама не должна курить и употреблять алкоголь — это касается и пассивного курения. Одежда должна быть комфортной, не стесняющей движений и не нарушающей кровоток. В третьем триместре сосудам и так приходится нелегко.
В третьем триместре беременности любые процедуры, вызывающие перегрев, попадают под строгий запрет: нельзя посещать баню или сауну, принимать горячие ванны, желательно даже не загорать.
Спорт на последних месяцах беременности может принести немало пользы, но следует воздержаться от выполнения упражнений, сопряженных с напряжением, резкими толчками, прыжками и поворотами. Нельзя также поднимать тяжести.
Любая тряска также несет определенный риск, поэтому женщинам в третьем триместре категорически не рекомендуется ездить на машине по ухабистым дорогам и летать на самолетах — многие компании даже ввели запрет на перевозку беременных.
Упражнения для беременных: подготовка к родам
Очень полезной будет дыхательная гимнастика для беременных: она позволит регулировать дыхание во время схваток и родов, а это значительно облегчит процесс.
Необходимы также и упражнения для мускулатуры влагалища, приступать к ним нужно задолго до родов: упражнения Кегеля позволят укрепить мышцы, сделать их более эластичными, а значит, и избежать травм во время родов.
Упражнения на растяжку, занятия с фитболом и плавание помогут справиться с болью в спине и улучшить самочувствие. Конечно, в этот период нагрузки должны быть очень умеренными, и выполнять любые упражнения лучше под контролем тренера.
Питание в третьем триместре
Сбалансированное питание в третьем триместре — залог хорошего самочувствия мамы и здоровья ребенка.
Потребность мамы в витаминах и минералах в третьем триместре меняется. Однако важнейшими элементами по-прежнему остаются железо и фолиевая кислота. Нехватка первого может привести к сокращению красных кровяных телец, переносящих кислород, и кислородному голоданию.
Прием фолиевой кислоты ВОЗ рекомендует начинать по возможности раньше — желательно до зачатия — для профилактики дефектов развития нервной трубки, однако важный статус витамин В9 сохраняет и в третьем триместре.
Важно также получать достаточное количество витамина С, он нужен для правильного формирования плаценты и укрепления иммунной системы мамы и ребенка[1].Суточная норма — 10 мг[2].
Для формирования скелета малышу нужны значительные дозы витамина D3 — это значит, будущая мама должна принимать около 5 мкг витамина ежесуточно[3].
Как мы уже говорили, беременным во время подготовки к появлению малыша нужно налегать на продукты с высоким содержанием клетчатки, то есть на фрукты, овощи, цельнозерновой хлеб, коричневый рис. Не следует отказываться и от мяса, однако оно должно быть нежирным — идеально подойдут телятина, курица, индейка, а также рыба.
От жареного, соленого, копченого и маринованного следует отказаться вовсе, как от сладостей и выпечки. Чем разнообразнее будет питание, тем меньше риск нехватки тех или иных витаминов и минералов. Однако получить все нужные витамины с пищей бывает сложно.
Поэтому следует проконсультироваться с врачом и подобрать витаминно-минеральный комплекс для восполнения дефицита нутриентов.
Важно!
Допустимая прибавка в весе в последние месяцы беременности составляет 300–500 граммов в неделю. Для точности следует взвешиваться на одних и тех же весах, в одной и той же одежде (а лучше без нее), предварительно посетив туалет.
Третий триместр беременности — финишная прямая перед родами, но это не значит, что можно расслабиться и перестать следовать правилам поведения для беременных. Наоборот, последние недели, пожалуй, являются самым важным этапом. Чтобы исключить любые неприятные неожиданности, в последние недели беременности следует посещать врача еженедельно.
Источник: https://www.kp.ru/guide/tretii-trimestr-beremennosti.html
Работа во время беременности
/ Родителю / Беременные и молодые родители / Рабочая среда / Работа во время беременности
Продолжение обычной работы во время беременности разрешается только в том случае, если соблюдаются требования и ограничения, приведенные в постановлении Правительства Республики № 95 от 11.06.2009 «Требования гигиены и безопасности труда к работе беременных и кормящих грудью женщин». По требованию работодателя работница должна представить подтверждающую ее состояние справку от врача или акушерки.
Если на предприятии работает беременная или кормящая грудью работница, то для нее следует обеспечить использование комнаты отдыха с возможностью прилечь.
Когда работодатель узнал о беременности или кормлении грудью работницы, он должен снова пересмотреть в анализе рисков работу, которую выполняет беременная или кормящая грудью работница, и оценить факторы опасности, исходя из состояния работницы.
Узнав о беременности работницы или о том, что работница кормит ребенка грудью, работодатель должен в случае соприкосновения работницы с нижеприведенными факторами опасности, работами или производственными процессами оценить на основании их характера, уровня и продолжительности риски для здоровья работницы, а также возможное вредное влияние на течение беременности или здоровье кормящегося грудью ребенка. После проведения оценки рисков работодатель обязан проинформировать работницу о результатах оценки рисков и мерах, принимаемых для обеспечения для нее безопасной рабочей среды. Работодатель должен проводить дополнительный анализ рисков работы женщины, у которой есть право на отпуск по беременности и родам, но которая не кормит ребенка грудью.
При оценке рисков следует выявлять все встречающиеся в работе работницы риски и давать адекватную оценку рискам. Важно не допускать недооценивания рисков. Если оценка рисков не проводится основательно и по существу, и в результате этого какой-либо фактор опасности останется не выявленным или его влияние будет недооценено, последствия могут быть трагичными.
Если работодатель в ходе оценки рисков не может дать адекватную оценку размеру риска для здоровья или безопасности выполняемой работы или у него возникают в связи с этим вопросы, следует проконсультироваться с работницей и при необходимости с врачом или акушеркой.
Если работница проходила контроль состояния здоровья у врача по гигиене труда, то дополнительную информацию и новую оценку можно также узнать у врача по гигиене труда.
Работодатель должен оценить, существует ли возможность соприкосновения беременной или кормящей грудью работницы (далее – работница) с работами или факторами опасности, в случае которых работницам работать не разрешается. Если работница может соприкасаться с нижеприведенными работами или факторами опасности, то работница может отказаться от выполнения работы.
- См. Перевод на более легкую работу
Работы, на которых беременным работать не разрешается
- в случае опасности заболевания краснухой, за исключением случаев, когда доказано, что беременная благодаря иммунитету достаточно защищена (Краснуха – острое, сопровождаемое сыпью инфекционное заболевание, вызываемое вирусом краснухи, которым болеют в основном дети. Для беременных женщин краснуха является опасным заболеванием. Чем на более раннем сроке беременности происходит соприкосновение с вирусом, тем более серьезные повреждения получает плод. Поскольку заражение происходит в течение первых 11 недель беременности, то у 90% плодов возникает синдром врожденной краснухи. У родившегося ребенка недостаточный вес, могут иметься заболевания сердца, глухота и множество проблем со зрением, как например, катаракта или врожденное бельмо, глаукома, микрофтальмия (уменьшение размеров глазного яблока);
- в случае опасности заражения токсоплазмозом, за исключением случаев, когда доказано, что беременная благодаря иммунитету достаточно защищена от токсоплазмоза (Человек может заразиться токсоплазмозом при соприкосновении с землей, руками или предметами, загрязненными экскрементами кошек. Токсоплазмоз можно получить и в случае употребления сырой или недопеченной свинины, баранины или говядины);
- в условиях высокого атмосферного давления;
- при соприкосновении в ходе работы со свинцом или его соединениями;
- подземные работы.
Работы, на которых кормящим грудью женщинам работать не разрешается
- при соприкосновении в ходе работы со свинцом или его соединениями;
- подземные работы.
При оценке рисков для здоровья работницы работодатель обязан учитывать, прежде всего, следующие физические факторы опасности:
- удары, вибрация и вызывающие ее средства труда;
- шум;
- вредное излучение;
- постоянная высокая или низкая температура воздуха.
При оценке рисков для здоровья работницы работодатель обязан учитывать, прежде всего, следующие химические факторы опасности:
- вещества и смеси, которые согласно постановлению Европейского парламента и совета (ЕС) № 1272/2008, которое рассматривает классификацию, маркировку и упаковку веществ и смесей, а также посредством которой изменяются директивы 67/548/ЕЭС и 1999/45/ЕС и они признаются недействительными, а также изменяется постановление (ЕС) № 1907/2006 (Официальный журнал Европейского союза L 353, 31.12.2008, стр. 1–1355), одним или несколькими указаниями на опасность соответствуют критериям одного или нескольких следующих классов опасности и категорий опасности:
1) мутагенность для половых клеток, категория 1A, 1B или 2 (H340, H341)
2) канцерогенность, категория 1A, 1B или 2 (H350, H350i, H351);
3) репродуктивная токсичность, категория 1A, 1B или 2 или дополнительная категория воздействия, оказываемого на кормление грудью и через кормление грудью (H360, H360D, H360FD, H360Fd, H360Df, H361, H361d, H361fd, H362);
4) органоспецифическая токсичность – одноразовое соприкосновение, категория 1 или 2 (H370, H371);
Если беременная или кормящая грудью работница соприкасается с опасными химикатами, то информацию, приведенную во 2-ой части сертификата безопасности продукта используемого химиката «Идентификация опасностей», следует сравнить с вышеприведенным перечнем. Если какое-либо указание на опасность используемых химикатов совпадает с указанием на опасность из приведенного выше списка, то беременная или кормящая грудью работница не может продолжать свою работу.
Например, в сертификат безопасности опасного химиката может быть фраза – H370 Может наносить вред органам.
Таким химикатом, например, является метанол, который используется в химической, деревообрабатывающей, фармацевтической, нефтяной и газовой промышленности, в микробиологии, а также используется в качестве топлива и сырья при производстве биодизельного топлива, в качестве химиката для очистки воды и в других местах.
Если во 2-ой части имеющегося на предприятии сертификата безопасности продукта нет указаний на опасность (например, H370), а только есть фразы риска (например, R10) и фразы безопасности (например, S2), спрашивайте у поставщика химиката новый сертификат безопасности продукта, в котором приведены указания на опасность.
- ртуть и ее соединения;
- затормаживающие деление клеток вещества, например, цитостатические препараты, особенно в случае совместного воздействия с ионизирующим (радиоактивным) излучением. Цитостатические препараты представляют собой потенциально опасные для работников лекарства, которые могут быть мутагенными, канцерогенными, тератогенными или вызывающими нарушения репродуктивной системы;
- окиси углерода (угарный газ);
- органические растворители (например, ацетон);
- химикаты, наносящие вред здоровью через кожу.
Если беременная или кормящая грудью работница использует в работе опасные химикаты, которых нет в вышеприведенном списке, то работодатель должен сам в ходе анализа рисков оценить свойства используемого вещества, чтобы исключить риск для безопасности и здоровья.
Вспомогательным средством являются сертификаты безопасности продукта и установленные для химических факторов опасности предельные нормы, начиная с которых соприкосновение с веществами становится опасным для здоровья.
Предельные нормы установлены постановлением Правительства Республики № 293 от 18 сентября 2001 года «Предельные нормы химических факторов опасности рабочей среды».
В случае если у работницы и/или работодателя имеются сомнения относительно того, может ли работница соприкасаться с конкретным химикатом, можно обратиться к врачу или акушерке, показать им сертификат безопасности химиката и спросить, может ли работница работать, соприкасаясь с этим конкретным химикатом.
Биологический фактор опасности
Работодатель обязан при оценке рисков для здоровья работницы учитывать, прежде всего, представленные в постановлении Правительства Республики № 144 от 5 мая 2000 года „Требования гигиены и безопасности труда подвергающейся влиянию биологических факторов опасности среды» биологические факторы опасности 2, 3 и 4 группы опасности, если известно, что эти факторы опасности или меры, применяемые для лечения ущерба здоровью причиненного ими, угрожают здоровью беременной или плода, и если они не перечислены в § 4 настоящего постановления.
В § 4 постановления перечислены биологические факторы опасности:
- в случае опасности заражения краснухой, за исключением случаев, когда доказано, что беременная благодаря иммунитету достаточно защищена от краснухи;
- в случае опасности заражения токсоплазмозом, за исключением случаев, когда доказано, что беременная благодаря иммунитету достаточно защищена от токсоплазмоза;
О биологических факторах опасности более подробно написано на тематической странице о биологических факторах опасности LINK SIIA
При оценке рисков для здоровья работницы работодатель обязан учитывать, прежде всего, следующие физиологические факторы опасности:
- перемещение тяжестей вручную (весом 5 кг и больше). Часть 9 § 3 постановления министра социальных дел № 26 от 27.02.2001 г. „Требования гигиены и безопасности труда при перемещении тяжестей вручную» устанавливает, что беременной и женщине в течение трех месяцев после родов работы по перемещению запрещены.
- вызывающие физическую усталость или перегрузку принудительные позы или движения, в том числе постоянная работа стоя или сидя, быстрый темп работы или другие подобные факторы.
При оценке рисков для здоровья работницы работодатель обязан учитывать, прежде всего, следующие психологические факторы опасности:
- вызывающая психическую перегрузку работа, в том числе работы с повышенным вниманием;
- работа в одиночку;
- монотонная работа.
Источник: https://www.tooelu.ee/ru/Roditelju/Beremennie-i-molodye-roditeli/Rabochaja-sreda/Rabota-vo-vremja-beremennosti
Что делать (и чего не делать) беременным и их близким во время пандемии Инструкция «Медузы» — Meduza
Все материалы «Медузы» о коронавирусе открыты для распространения по лицензии Creative Commons CC BY. Вы можете их перепечатать! На фотографии лицензия не распространяется.
В действительности исследований, на которых можно строить какие-то выводы, не так много.
Хорошая новость: целая группа медицинских организаций считает, что у беременных риск заразиться новым коронавирусом не выше, чем у всех остальных.
Плохая новость: возможно, выше риск развития тяжелого заболевания. Этот вывод делается на основании того, что более изученные коронавирусы, а также вирус гриппа действовали именно так.
Снова (почти) хорошая новость: имеющиеся исследования (довольно, впрочем, скромные) не подтверждают таких предположений. Об этом также пишет Всемирная организация здравоохранения (ВОЗ).
Что касается угрозы плоду, риски также в основном теоретические и не подтвержденные в исследованиях.
Дело в том, что у беременных женщин с любой пневмонией чаще случаются преждевременные роды и чаще возникают показания для кесарева сечения (например, задержка развития плода, поэтому через пару недель после выздоровления нужно сделать УЗИ).
Повышенная температура в первом триместре может привести к врожденным аномалиям или выкидышу. Но опять же что касается новой коронавирусной инфекции, в исследованиях это не подтверждено. В любом случае считается, что прием парацетамола может снизить эти риски.
Если вы только думаете о том, чтобы забеременеть, то это ваше решение — приниматься за попытки сейчас или отложить на конец пандемии. Никаких четких рекомендаций медицинские организации не дают.
Мы писали об этих мерах в другом нашем материале.
Есть несколько простых правил, которые помогут защитить вас от окружающих и окружающих — от вас, если вы бессимптомный носитель вируса:
- Не пользуйтесь общественным транспортом в час пик.
- Держитесь от людей как минимум на расстоянии метра.
- Проветривайте помещение.
- Дезинфицируйте поверхности, до которых дотрагиваются разные люди (например, столы и дверные ручки).
- По минимуму делитесь предметами.
- Мойте руки.
- Не трогайте лицо грязными руками.
- Чихайте и кашляйте правильно.
Возможно, какие-то плановые визиты стоит отменить
Такие вопросы, безусловно, нужно решать с лечащим врачом, но здесь могут быть и региональные ограничения. Например, в московских женских консультациях теперь принимают пациенток в трех случаях:
- для постановки на учет по беременности;
- для проведения скрининговых УЗИ;
- для .
Если нужно передать какие-то анализы, то это должны сделать близкие, а обсуждать результаты исследований с врачом можно по телефону. По телефону же можно оформить больничный по беременности и родам.
В любом случае разумно перевести в формат удаленных консультаций все, что можно. Это одобряет и российский Минздрав. Но при этом нельзя отказываться от консультаций с врачом совсем: это опасно.
Если женщине нужно прийти на очную консультацию, то, во-первых, хорошо бы совместить разные поводы, во-вторых, должны быть организованы все условия для того, чтобы пациентки не сидели в очереди и вообще могли находиться от других людей на расстоянии метра-двух. Партнер может участвовать в консультации по видеосвязи.
Если беременная женщина заболела, никаких особых действий предпринимать не нужно
Симптомы новой коронавирусной инфекции у беременных женщин такие же, как у всех остальных.
Если состояние похоже на новую коронавирусную инфекцию, нужно самоизолироваться и соблюдать все правила. Такую рекомендацию дает и российский Минздрав.
В другом нашем материале мы уже приводили эти правила.
Дома важно соблюдать правила безопасности, особенно если вы живете с кем-то (если у вас вполне вероятна новая коронавирусная инфекция и вы не можете выполнять эти правила, задумайтесь о госпитализации):
- Если это возможно, переселитесь в отдельную комнату.
- Не приближайтесь к домашним и курьерам меньше чем на два метра (курьер иногда может оставить пакет или коробку у двери). От близких старшего возраста и с хроническими заболеваниями старайтесь держаться еще дальше.
- Носите маску, если рядом люди или животные. Домашние тоже должны надевать маски, если приближаются к вам.
- Используйте отдельную посуду, зубную щетку, полотенца.
- Не делитесь едой и напитками.
- Мойте руки по всем правилам, в том числе после туалета.
- Чихайте и кашляйте, как мы вас учили.
- Проветривайте помещение.
- Не ухаживайте за домашними животными. Еще не было зафиксировано случаев передачи коронавируса от домашнего животного человеку, но из предосторожности лучше избегать таких контактов, чтобы точно не распространять заболевание.
- Не выходите никуда, даже на прогулку, и не пользуйтесь такси.
- Мойте ванну и туалет после использования. Есть данные о том, что вирус есть в фекалиях, но пока непонятно, передается ли он эффективно через них. Например, если человек слил воду в унитазе, не закрыв крышку, и микрочастицы распылились по туалету или ванной комнате.
- Сначала мойте с мылом или другим моющим средством, а потом дезинфицируйте поверхности, к которым прикасаетесь — вроде дверных ручек и выключателей, — каждый день. Для дезинфекции можно использовать, например, 0,5%-й раствор гипохлорита натрия.
Пока нет определенности в том, через сколько дней после выздоровления человек перестает распространять коронавирус. В любом случае для окончания строгой изоляции симптомов у него быть не должно или не должно быть жара, а остальные симптомы при этом должны стать менее выраженными. В Китае даже тех пациентов, которых выписывают из больницы и у которых больше не находят вирус, просят изолироваться на 14 дней.
Тактика в этом случае ничем не отличается от тактики при новой коронавирусной инфекции у небеременного человека: лечение симптоматическое (то есть можно, например, принять разрешенные при беременности жаропонижающие средства). Только нужно достаточно пить и двигаться, чтобы не повышался риск возникновения тромбов.
При появлении настораживающих признаков необходимо вызывать скорую. Вот эти признаки:
- одышка (25 вдохов в минуту или больше), человек не может закончить предложение без того, чтобы вдохнуть; ходить даже в комнате сложно и нужно останавливаться, чтобы отдышаться;
- боль или давление в груди (не только во время кашля);
- спутанность сознания, заторможенность;
- посинение губ или лица;
- человек выкашлял больше чайной ложки крови;
- есть признаки обезвоживания (кружится голова, когда женщина стоит);
- не получается пить.
Обязательно проконсультируйтесь с врачом (лучше очно), если у вас нет этих признаков, но есть сахарный диабет, артериальная гипертензия (повышенное давление), астма, ВИЧ, хроническое заболевание печени, легких, почек или сердца, заболевание крови или вы принимаете препараты, подавляющие работу иммунной системы (например, из-за пересаженного органа).
В остальных случаях тоже хорошо бы сообщить своему врачу о том, что у вас может быть новая коронавирусная инфекция. Возможно, он назначит мониторинг состояния плода. При этом некоторые запланированные исследования врач, вполне вероятно, предложит сдвинуть.
Если вам обязательно надо ехать в больницу по другому поводу, предупредите сотрудников, что у вас такое состояние, наденьте (и носите ее правильно). Возможно, вам также предложат приехать, когда других пациентов уже не будет. Лучше всего воспользоваться личным транспортом.
Если необходима компьютерная томография грудной клетки, от нее лучше не отказываться: судя по всему, она не несет рисков для плода. Российский Минздрав это подтверждает.
Если женщине необходимо принимать какие-то препараты (например, аспирин), которые могут теоретически ухудшить течение новой коронавирусной инфекции, продолжать или не продолжать прием — решение индивидуальное, которое принимается вместе с лечащим врачом. Через пару недель после выздоровления лучше сделать УЗИ.
В подавляющем большинстве случаев роды точно не нужно ускорять из-за коронавируса
Если заболевание течет нетяжело, то нет никаких причин ускорять роды. Более того, хорошо, если они случатся, когда женщина уже переболеет: так у ребенка будет меньше шансов заразиться. ВОЗ отдельно высказывается о кесаревом сечении и говорит, что его не надо проводить только потому, что у женщины обнаружена новая коронавирусная инфекция или есть подозрение на нее. С ВОЗ согласны другие медицинские организации.
Если заболевание течет тяжело и требует госпитализации, ситуация немного меняется: теоретически рождение ребенка может привести к тому, что женщине станет легче дышать и ее состояние улучшится. Но это спорный вопрос.
В новых методических рекомендациях Минздрава сказано, что, если у роженицы подтверждена новая коронавирусная инфекция или это заболевание , то партнерские роды должны быть запрещены.
Внутриутробно ребенок, видимо, заразиться не может, но может после родов
На данный момент нет никаких доказательств того, что вирус может передаться ребенку внутриутробно. Его не удалось обнаружить ни в пуповинной крови, ни в , ни в плаценте. Те младенцы, которые заболевали, скорее всего, встречались с вирусом уже после рождения. Инфекция у них протекала легко.
С инфекционной точки зрения, если женщина болеет, сразу после родов ее стоит разделить с ребенком. Но, безусловно, это может плохо сказаться на грудном вскармливании и вызвать лишний стресс у матери и младенца.
Поэтому ВОЗ считает возможным не разделять женщину и ребенка и просто соблюдать все меры безопасности. Американские Центры по контролю и профилактике заболеваний предлагают принимать такое решение врачу и пациентке вместе.
Российский Минздрав рекомендует разделение матери и ребенка до получения отрицательного результата теста на коронавирус.
Чтобы защитить ребенка от любого вируса, нужно соблюдать определенные правила:
- за младенцем должен ухаживать член семьи, у которого нет симптомов заболевания;
- женщина должна находиться от ребенка на расстоянии двух метров или дальше;
- когда это невозможно, она должна носить маску и трогать ребенка чистыми руками.
Если с момента появления симптомов у матери прошла неделя и жара нет уже 72 часа (без приема жаропонижающих), то можно не следовать этим правилам.
Если у ребенка обнаружена коронавирусная инфекция, то смысла в разделении в любом случае нет.
При коронавирусной инфекции можно кормить грудью (но соблюдая меры предосторожности)
До сих пор исследователи не смогли обнаружить коронавирус в грудном молоке болеющих женщин. Хотя не исключено, что это еще случится.
Несмотря на очевидные риски, кормление грудью имеет немало плюсов: например, возможно, с молоком передадутся антитела, помогающие защититься от коронавируса. ВОЗ поддерживает женщин, которые решили кормить грудью, но нужно сократить до минимума риск передачи вируса ребенку. Для этого надевайте маску и мойте руки перед каждым кормлением.
Если вы решили не кормить ребенка самостоятельно, а хотите только сцеживать молоко (это рекомендация российского Минздрава), то перед этим также нужно мыть руки и надевать маску (не забывайте должным образом мыть молокоотсос и бутылочки). Поверхности, к которым прикасается женщина, нужно дезинфицировать.
Источник: https://meduza.io/feature/2020/04/24/chto-delat-i-chego-ne-delat-beremennym-i-ih-blizkim-vo-vremya-pandemii
Чего нельзя беременным: запреты для будущих мам
Для любой женщины, которая с нетерпением ждет появления на свет ребенка, главное, чтобы он родился здоровым. А это во многом зависит от того, как пройдет беременность, сумеет ли будущая мама правильно откорректировать свой образ жизни и отказать себе в тех привычках и желаниях, которые могут повредить ребенку. О том, что можно, а что нельзя будущим мамам, рассказала заведующая консультативно-диагностическим отделением Житомирского областного перинатального центра Наталья Алексийчук.
Женщина, которая запланировала рождение ребенка, обязана пересмотреть свой образ жизни хотя бы за три месяца до начала беременности.
Прежде всего она должна начать принимать по 4-8 миллиграммов фолиевой кислоты ежедневно – это элемент питания, который с точки зрения доказательной медицины является прекрасной профилактикой пороков развития у плода, в частности, хромосомной патологии. Причем принимать фолиевую кислоту нужно обоим супругам.
А после того как женщина забеременела, прием фолиевой кислоты должен продолжаться еще 12 недель. Это тот критический срок, когда у будущего малыша могут появиться пороки развития, и этот процесс нужно по возможности предотвратить.
Долой вредные привычки!
Для беременной женщины недопустимы курение и спиртное. О них нужно просто забыть. И даже если вы клянетесь себе, что выкурите всего-то одну сигаретку и выпьете одну стопочку, знайте, что даже малые дозы очень вредны, особенно в первом триместре, и могут спровоцировать прерывание беременности.
Что касается спиртного, то в дальнейшем при хорошем самочувствии можно будет периодически выпивать граммов 50 качественного сухого вина, но это должно быть во второй половине беременности и нечасто, только на праздники. О шумных вечеринках с танцами до упаду придется забыть.
Теперь важен здоровый образ жизни и щадящий режим.
Ограничьте «общение» с гаджетами
Наша повседневная жизнь невозможна без компьютеров и планшетов, особенно для тех, чья работа непосредственно связана с гаджетами. Однако все они имеют электромагнитное излучение, которое нужно ограничить беременным на ранних сроках. Дело в том, что электромагнитные волны также приводят к порокам развития у плода. Если на работе вы обязаны целыми днями просиживать у экрана компьютера, придется выбирать: либо работа, либо здоровье будущего ребенка. Иначе никак.
Осторожно с медикаментами
Косметические процедуры, которые нельзя делать во время беременности
Если беременные женщины имеют хронические заболевания и вынуждены постоянно принимать лекарства, они должны по возможности перейти на более щадящие препараты, которые не приведут к порокам развития у плода.
Любые лекарства в течение 12 недель беременности нужно использовать очень и очень осторожно. Именно в этот период происходит «закладка» всех органов ребенка.
Невозможно знать наверняка, какое лекарство и как именно отразится на его здоровье, поэтому нужно исключить все медикаменты, какие только возможно.
Стрессам – нет!
Стрессы – невероятно опасная вещь для будущей мамы. Их нужно всячески избегать. В крайнем случае, если женщина нервничает, ей можно назначить препараты валерианы для нормализации психоэмоционального состояния. Фитотерапия, в принципе, не противопоказана, однако следует отказаться от использования зверобоя, который может привести к прерыванию беременности. Но злоупотреблять травами тоже нельзя – во всем нужна мера.
Не переедать!
В рационе беременной женщины должна быть белковая пища, витамины, молочные продукты, рыба, много овощей и фруктов, еда должна быть сбалансирована по количеству калорий. Многие женщины в период беременности испытывают разные вкусовые предпочтения. Кому-то невероятно хочется селедки, кого-то тянет на конфеты или виноград. Не нужно отказывать себе в том, что хочется, но и переедать нельзя.
Если постоянно есть конфеты и сладкие фрукты, быстро набирается вес, а если налегать на селедку и соленые огурцы, начинаются проблемы с почками, появляются отеки. Кроме того, покупая продукты, нужно следить, чтобы в них не было вредных добавок (красителей, стабилизаторов, консервантов и так далее). Все они негативно влияют на развитие плода. Что касается кофе, то жестких ограничений не существует.
В день можно выпивать до четырех кофейных чашечек (но не огромных чашек!) Употребление чая также не несет никаких плохих последствий. Все полезно в разумных количествах.
Не дышите бытовой химией!
Ангина при беременности: симптомы и последствия
Постоянный контакт с бытовой химией – это очень большой вред, особенно на ранних сроках. Часто бывает, что у молодых и здоровых женщин, которые зарабатывают на жизнь торговлей бытовой химией, выявляются очень серьезные проблемы у будущего малыша и нередко приходится прерывать беременность.
Категорически нельзя постоянно дышать испарениями от бытовой химии – это не обсуждается. Испарения всевозможных моющих средств могут действовать отравляюще, разъедать легкие и даже разрушать клетки мозга. Другое дело, если дома раз в неделю надо почистить унитаз или раковину. Главное, стараться не вдыхать испарения, и после обработки быстро покинуть помещение.
А еще лучше, чтобы чисткой унитазов занималась не беременная женщина, а члены ее семьи.
Не носите неудобную одежду и обувь
Высокие каблуки не рекомендуются, потому что увеличивается нагрузка на тазовое дно, и у женщин, имеющих предпосылки к невынашиванию, может случиться прерывание беременности. Обувь лучше не носить из кожзама, в нем ноги не дышат и потеют.
В одежде должно быть как можно меньше синтетики, жестких резинок и поясов. Нужно выбирать натуральные ткани и свободный покрой, чтобы телу было легко и свободно. В конце концов, и такие наряды могут выглядеть элегантно и пошиты со вкусом.
Не стоит забывать, что они нужны всего на несколько месяцев!
Юлия Мельничук
Источник: https://tsn.ua/ru/lady/zdorovye/ginekologiya/chego-nelzya-beremennym-zaprety-dlya-buduschih-mam-1118307.html
Три мифа при беременности: о еде, болях и самолетах
Клаудиа Хэммонд BBC Future
Правообладатель иллюстрации iStock
Женщинам, ожидающим ребенка, обычно говорят, что они должны многое поменять в своей жизни — например, есть побольше и не летать самолетом. Однако какова доля правды в подобных советах?
Как только родственники и друзья узнают, что вы беременны, вы получите от них массу советов — в том числе и довольно странных.
Конечно, среди этих советов вы найдете и немало полезных и практичных, но в большинстве случаев они не будут иметь под собой никакой научной основы.
Разберем три из наиболее устойчивых мифов.
Миф 1: Теперь надо есть за двоих
Растущему внутри женщины плоду не нужно много дополнительных калорий.
Даже в завершающем, третьем триместре беременности, помимо обычной рекомендации в 2 000 калорий в день, женщине нужно только еще 200 калорий (эквивалент столовой ложки майонеза или пончика).
При этом даже можно придерживаться диеты — без риска навредить развивающемуся плоду. Здоровые диеты, не направленные на снижение веса, полезны и матери и ребенку.
Мета-анализ 44 рандомизированных исследований, проведенных под контролем (данные более 7 тыс. женщин) позволил обнаружить: те, кто придерживался определенной диеты, в среднем к концу беременности набрали на 3,84 кг меньше, чем женщины из контрольных групп.
В ходе исследования некоторые придерживались обычной сбалансированной диеты, другие — диеты с низким содержанием глюкозы.
Все это никак не повлияло на вес их ребенка при рождении, но — что очень важно — снизило риск преэклампсии (осложненной степени токсикоза, патологического состояния, возникающего при беременности).
Миф 2: После родов исчезнут менструальные боли
После рождения ребенка вы больше не будете проводить один день в месяц, прижимая к животу грелку или бутылку с теплой водой. Так по крайней мере нам говорят.
Менструальные боли могут быть разные, а счастливая половина всех женщин редко, а то и никогда не испытывает их.
Для тех же, кто от них страдает, очень обнадеживающе звучат слова знакомых о том, что вот, родишь, и никаких болей больше не будет. Однако не все так просто.
У многих менструальные боли значительно ослабевали после родов. Но далеко не у всех
С годами тяжесть этих болей действительно постепенно уходит. Часто это связывают с рождением детей.
Но в 2006 году группа ученых из Тайваня провела исследование женщин в возрасте после 40 и обнаружила, что боль во время месячных действительно с возрастом уменьшается — несмотря на то, что ни у кого из этих женщин не было детей.
Чтобы до конца разобраться в происходящем, та же группа ученых наблюдала за более чем 3,5 тыс. женщин в течение восьми лет.
За этот период некоторые рожали, и у многих менструальные боли значительно ослабевали после родов. Но далеко не у всех.
Среди тех, кому делали кесарево сечение, 51% продолжал страдать от этих болей, а из тех, кто рожал обычным способом, испытывали прежние боли 35%.
Как оказалось, один из факторов — продолжительность беременности. 77% матерей, у которых дети родились недоношенными, продолжали испытывать боли при месячных.
Правообладатель иллюстрации iStock Image caption Рождение ребенка помогает далеко не всем женщинам избавиться от болей при месячных
Таким образом, рождение ребенка помогает многим женщинам избавиться от болей во время месячных, но далеко не всем.
Исследователи предполагают, что вагинальные роды более эффективны в ослаблении этих болей, поскольку травмы мышц тазового дна повреждают нервы, связывающие матку с мозгом, и прежняя боль больше не ощущается.
Ученые также не исключают, что вагинальные роды могут вести к тому, что ткани матки начинают вырабатывать меньшее количество потенциально усиливающих боль простагландинов (биохимических соединений, которые участвуют во многих процессах организма человека. — Прим. переводчика).
Авторы исследования предполагают, что те женщины, которые продолжают испытывать боли во время месячных, даже если рожали вагинально, могут иметь на это конкретные причины — например, такое гинекологическое заболевание, как эндометриоз.
Однако первое исследование с применением техники полногеномного скрининга, проведенное в 2016 году, показало, что, возможно, есть еще один неучтенный до этого фактор. Если ваши боли при месячных невыносимы, возможно, надо пенять на гены.
Миф 3: Самолетами лучше не летать
Авиакомпании не позволяют женщинам в финальной стадии беременности летать самолетами. Но не потому, что это опасно для плода или для его матери, а потому, что возможные роды на борту воздушного судна не принесут особой радости ни пассажирам, ни экипажу, ни самой матери.
Что же касается ранних стадий беременности, то основные данные поступают от бортпроводниц и других членов экипажа, а не от пассажиров. Так, проведенное в 1999 году финское исследование поначалу вызвало тревогу.
В нем изучались данные за много лет и делался вывод, что стюардессы, работавшие в воздухе между 1978 и 1994 гг., подвергались чуть большему риску выкидыша, чем обычно.
В то же время, странным образом, для тех, кто летал между 1973 и 1977 гг., наоборот, фактор риска немного снижался.
Не существует никаких доказательств того, что самолет может стать причиной выкидыша или преждевременных родов
Но даже в те годы, когда риск выкидыша возрастал, было неясно — то ли это полеты так повлияли, то ли общие условия работы, ее напряженность.
И действительно, когда в 2015-м сравнили большую группу женщин-бортпроводниц с такой же группой учителей, риск выкидыша оказался одинаков и там, и там.
Когда исследователи изучили отчеты о двух миллионах полетов, совершенных 673 стюардессами, и разобрались с графиком их работы, то им стало ясно: те беременные, кто подвергался (в связи с работой) наибольшим нарушениям сна, как раз наиболее рисковали получить выкидыш.
Похоже, что не в полетах как таковых дело, а в нарушении так называемых циркадных ритмов (циклических колебаний интенсивности различных биологических процессов, связанных со сменой дня и ночи — прим. переводчика).
Правообладатель иллюстрации iStock Image caption Многие женщины боятся летать на поздних стадиях беременности
Конечно, подавляющее большинство женщин не летает так часто, как стюардессы. И ученые считают, что летать во время беременности не опасно.
В 2002 году Американская коллегия акушеров и гинекологов опубликовала рекомендации, в которых говорилось именно это. Кроме того, добавлялось, что те женщины, у которых беременность вызвала повышение кровяного давления, с плохо контролируемым сахарным диабетом, а так же те, для кого повышен риск преждевременных родов, должны перед полетом посоветоваться со своим врачом.
Тем же, чье медицинское состояние может усугубляться пониженным содержанием кислорода в салоне самолета, лучше взять с собой баллончик с кислородом.
В Великобритании Королевская коллегия акушеров и гинекологов рекомендует во время полета регулярно прогуливаться по самолету и побольше пить воду, чтобы снизить риск возникновения тромбоза глубоких вен.
Впрочем, в рекомендации подчеркивается, что не существует никаких доказательств того, что самолет может стать причиной выкидыша или преждевременных родов.
Судя по всему, часть советов, которые обычно слышат беременные, не настолько полезны, как кажутся.
Скорее всего, лучше не переедать, а если вам надо куда-то лететь — летите, не бойтесь. И не особенно надейтесь на то, что после рождения ребенка ваши менструальные боли вдруг волшебным образом исчезнут. Может, исчезнут, а может, и нет.
Прочитать оригинал этой статьи на английском языке можно на сайте BBC Future.
Источник: https://www.bbc.com/russian/vert-fut-42454165
Как нельзя сидеть беременным: какие позы запрещены и разрешены во время беременности?
Не каждая беременная женщина знает о том, что в процессе вынашивания ребенка помимо коррекции образа жизни и питания нужно уметь правильно сидеть. От того, в каких позах находится будущая мама, зависит не только ее самочувствие. Положение тела женщины в период беременности может косвенно влиять на рост и развитие плода в материнской утробе.
При этом для каждого этапа гестационного процесса нужно выбирать определенные позиции. Как правильно нужно сидеть в первом, втором и третьем триместрах гестации? Как долго можно находиться в сидячем положении? Что нужно учитывать в этом случае? В каких позах беременным нельзя сидеть?
Важен ли выбор правильной позы для сидения при беременности?
При беременности будущей матери следует внимательно относиться к тому, как она сидит. Несмотря на то, что в первом триместре гестации изменения фигуры и давление на внутренние органы и позвоночник несущественны, уже на этом этапе вынашивания ребенка нужно постепенно вырабатывать привычку сидеть правильно.
Выбор неправильных позиций во время сидения, а также длительное пребывание в сидячем положении могут привести к постоянному функционированию какой-либо одной группы мышц при полном бездействии других. При отсутствии нагрузки на спину ухудшается снабжение кровью области позвоночника. Помимо этого в сидячем положении повышается давление на межпозвоночные диски. Перечисленные неблагоприятные факторы могут стать причиной появления:
- дистрофических изменений в суставных хрящах;
- грыжи позвоночника, характеризующейся повреждением межпозвоночного диска, разрывом его внешней области и выходом находящегося в нем вещества за пределы тела позвонка;
- болезненных ощущений в спине, нижних и верхних конечностях;
- головной боли.
Начиная со второго триместра гестации, когда в результате растущей матки увеличивается нагрузка на позвоночный столб, неправильное и длительное пребывание в сидячем положении может стать причиной возникновения болевого синдрома в поясничном отделе позвоночника.
На фоне долгого сидения в неправильных позах могут начаться застойные процессы в органах малого таза. В период вынашивания ребенка увеличивается давление в брюшной полости и развивается венозная дисциркуляция, что чревато появлением геморроя.
Продолжительное сидячее положение в неправильной позиции способно усугубить эту проблему.
Что необходимо учитывать при выборе позы?
Беременным женщинам при выборе позы следует руководствоваться следующими правилами:
- Сидеть нужно таким образом, чтобы вся поверхность стопы соприкасалась с полом. Нельзя допускать касания лишь носка или отсутствия касания ногами пола.
- В период беременности недопустимо скрещивание и подгибание под себя ног во время сидения. Также нельзя класть одну ногу на другую – это может привести к застойным явлениям в конечностях.
- Лучше выбирать стул с твердым сиденьем. Его поверхность не должна прогибаться под весом женщины.
- Для более удобного положения тела во время сидения под поясницу рекомендуется подкладывать валик или небольшую подушечку. Для уменьшения нагрузки на поясничный отдел позвоночника существуют специальные подушки для беременных.
- Нельзя долго находиться в сидячем положении в одной позиции. Периодически нужно менять позу. Каждые 10-15 минут рекомендуется вставать и прогуливаться по помещению.
- Во время сидения особое внимание нужно уделить размещению рук. Они должны быть полностью расслаблены. Их лучше разместить на коленях, перед собой на столе или на подлокотниках кресла либо стула.
- При желании занять позу по-турецки нужно учитывать общее самочувствие и ощущения в ногах. При затекании нижних конечностей следует поменять позу.
- Во время сидения спина должна быть абсолютно прямой. Беременным женщинам не рекомендуется сутулиться или прогибаться назад.
Как правильно сидеть на разных сроках беременности?
В первом триместре беременности, когда матка еще не достигла больших размеров и не давит на внутренние органы, не страдает поясничный отдел позвоночника, ограничений в отношении положения тела во время сидения нет.
Несмотря на это, будущей маме уже на ранних стадиях гестации нужно постепенно приучать себя сидеть правильно. При этом очень важно, чтобы все движения были плавными и неторопливыми.
Во втором и третьем триместрах беременности неправильное положение тела может привести к тяжелым последствиям.
https://www.youtube.com/watch?v=M6kLreDH7fE
Существуют 3 варианта наиболее оптимальных положений тела во время сидения, начиная со второго триместра гестации:
- Сесть на стул, следя за тем, чтобы поверхность спины плотно соприкасалась с его спинкой. Шея и плечи при этом должны располагаться на одной оси с позвоночным столбом, а опорная поверхность стопы — полностью прикасаться к полу.
- Присесть на стул или кресло, не прикасаясь спиной к его спинке. В таком положении тела ягодицы должны полностью находиться на сиденье. Туловище ниже талии должно быть абсолютно расслабленным.
- Сев по-турецки, занять такое положение, чтобы масса тела приходилась на седалищную кость. При этом спина должна быть абсолютно прямой, а голова и шея — располагаться на одной оси с позвоночным столбом. Такую позицию можно принять на полу, диване или любой другой широкой ровной горизонтальной поверхности.
Если долгого сидения не избежать, нужно следить за тем, чтобы спина и шея не прогибались, а согнутые в коленях ноги всей внутренней поверхностью ступней упирались в пол. Руки следует держать согнутыми под углом 90 градусов. Для длительного сидения рекомендуется выбирать стул с подлокотниками. Также он должен регулироваться по высоте. В противном случае под ноги можно подставить твердый предмет.
Предметы, которые могут понадобиться в процессе вынужденного длительного нахождения в сидячем положении, нужно разместить на столе на расстоянии вытянутой руки. Такая мера позволит избежать ненужных наклонов туловища в стороны или вниз.
Как не стоит присаживаться в 1-3 триместрах?
В процессе сидения для здоровья будущей роженицы и малыша опасно:
- закидывание ноги на ногу;
- позиция «по-турецки»;
- упор только на мыски;
- прогибание и выгибание спины;
- подгибание под себя ног;
- нахождение на корточках;
- продолжительное пребывание в одном положении.
Несмотря на то, что позиция «на корточках» находится под запретом, в исключительных ситуациях прибегать к ней можно. Приседать на корточки беременным женщинами разрешено в том случае, если возникает необходимость поднять что-то с пола. Если присесть на пару секунд и медленно подняться, никакого вреда для будущего малыша не будет. Категорически запрещено долго задерживаться в этом положении.
Источник: https://www.oldlekar.ru/beremennost/povedenie/kak-nelzya-sidet-beremennym.html
Как правильно спать во время беременности
Сложно переоценить роль сна в жизни каждого человека. Полноценный здоровый отдых позволяет полностью восстановить работу нервной системы, снять напряжение, улучшить работоспособность и увеличить активность.
Хроническое недосыпание является причиной многих заболеваний. Что уж говорить о женщине, которая находится на стадии вынашивания малыша. В этот период ей, как никогда, необходим здоровый, продолжительный и полноценный сон.
Однако, к сожалению, именно в этот период о спокойном сне остается только мечтать.
Как только женщина узнает о своем новом положении, ей приходится от многого отказаться во благо здоровья будущего малыша. И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
Причиной бессонницы может стать:
- Тревожность;
- Частое мочеиспускание;
- Страхи и фобии перед новым этапом своей жизни;
- Нервозность и раздражительность;
- Нарушение пищеварения;
- Токсикоз;
- Физическое недомогание;
- Неудобная поза.
Хороший сон – залог здоровья будущего малыша
В период вынашивания ребенка, женский организм испытывает необыкновенную нагрузку, особенно в последнем триместре. Возрастает потребность в продолжительности сна, ведь энергии организмом затрачивается гораздо больше. Поэтому здоровый сон и беременность неразрывно связаны между собой.
Как только женщина узнает о своем новом положении, ей приходится от многого отказаться во благо здоровья будущего малыша. И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
Давайте попробуем разобраться, как спать во время беременности, чтобы не только не навредить здоровью своего будущего малыша, но хорошо выспаться.
Ищем удобную позу для сна
У каждого человека есть своя любимая поза, в которой легко засыпается и спится. Многие не представляют комфортного отдыха на спине, привыкнув спать на животе. Этой привычкой придется пожертвовать, так как это небезопасно для нормального развития плода.
Если в первые три месяца беременности женщина еще может спать в той позе, в которой она привыкла и ей комфортно, то уже после первого триместра растущий живот не позволит безопасно лежать в такой позе.
Несмотря на естественную защиту малышу в виде околоплодных вод, есть большая вероятность травмировать ребенка во сне, сдавливая его. Но как же тогда правильно спать во время беременности?
Поза на спине
Даже если вы привыкли спать в позе спартанца, на спине, широко раскинув руки – уже с 28-й неделе вам придется кардинально менять свой уклад. Дело в том, что по мере роста плода, будет существенно увеличиваться нагрузка на кишечник и полую вену, перекрывая доступ кислорода к малышу.
Как только женщина узнает о своем новом положении, ей приходится от многого отказаться во благо здоровья будущего малыша. И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
Если спать на спине во время беременности, могут возникнуть следующие проблемы:
- Головокружение;
- Тошнота;
- Судороги;
- Немеют конечности;
- Понижение давления;
- Геморрой;
- Тяжесть дыхания.
Если вы почувствовали эти симптомы или малыш подает настойчивые сигналы, необходимо срочно сменить позу, так сдавливание полой вены чревата не только плохим самочувствием мамы, но и дефицитом поступления кислорода плоду.
Поза на животе
Одна из самых любимых для многих людей поза, которая позволяет быстро заснуть, обнимая подушку. Многих женщин, едва они узнают об изменении в своей жизни, интересует вопрос, можно ли спать на животе при беременности? Врачи рекомендуют отказаться от этой позы уже первых недель, еще до того, как увеличенный живот не даст возможности спокойно засыпать.
Если вы боитесь во время сна, не контролируя движений, произвольно перевернуться на живот, можно подложить большую подушку, не позволяющую поменять положение.
Поза на боку
Для того чтобы нормализовать свой сон и не навредить при этом здоровью малыша, специалисты рекомендуют спать на боку во время беременности. И если поначалу многим этот вариант кажется неприемлемым, уже после второго триместра лежание на боку является единственным возможным. Но здесь возникает вопрос, на каком боку спать, чтобы обеспечить безопасность плода?
Сон на правой стороне может спровоцировать сдавливание почки, что может иметь тяжелые последствия. Идеальной поза является – лежание на левом боку. Таким образом, вы не только не травмируете будущего малыша, но и улучшаете приток крови вместе с кислородом к плаценте.
Но не следует игнорировать индивидуальные особенности каждого организма и положение плода в матке. При поперечном положении малыша, выбирайте ту сторону, где находится голова ребенка. А при тазовом предлежании, врачи рекомендуют менять позу несколько раз за ночь.
Если вы все-таки не можете наладить свой сон, чувствуете недомогание и вас замучила бессонница, то лучше обратиться к специалисту. Хороший гинеколог проанализирует ситуацию и поможет решить проблему. При необходимости, он назначит безопасное успокаивающее средство, которое стабилизирует эмоциональное состояние и поможет спокойно засыпать, отдыхая и восстанавливая нервную систему во сне.
Подушка в помощь
К счастью, сейчас современные производители помогают женщинам пережить период беременности с большим комфортом, предлагая специальные подушки. Они выполнены с учетом физиологических особенностей женщины в данный период и позволяют найти комфортную позу для отдыха.
Можно приобрести две подушки и подкладывая одну под живот, а другую под колени, ища свой оптимальный вариант. А можно купить длинную подушку в форме банана, которая позволяет закинуть ногу во время сна на нее, что улучшает самочувствие и снимает основную нагрузку с поясницы и живота. Уже на последних неделях беременности, когда растущий живот не дает нормально дышать, подушка позволит занять удобное положение полусидя.
Помните, что беременность – эта ваша возможность набраться сил и полноценно отдохнуть перед самым ответственным периодом в своей жизни. Роды и первые недели ухода за младенцем потребуют от вас много энергии, поэтому здоровья вам и крепкого сна!
Источник: https://info-medika.ru/kak-pravilno-spat-vo-vremya-beremennosti/
Работа за компьютером во время беременности
Регион:Минсквыбрать другой регион
ФорумПервая помощь
Работа за компьютером во время беременности: рекомендуемое время работы составляет до 3 – х часов за полную рабочую смену.
Сюда также вносится факт необходимости аэронизации (улучшения основных качеств) воздуха, оптимизации основных параметров микроклимата и соблюдения допустимых уровней параметров факторов физических условий, которые создаются на рабочих местах при работе и с ЭВМ, и с ВДТ, и с ПЭВТ.
Согласно постановлению Министерства Здравоохранения – МЗ – Республики Беларусь от 12 – го декабря 2012 года № 194, в основных санитарных правилах и нормах, определяющих требования к оптимальным условиям труда беременных, женщины, начиная с первого дня установления наличия беременности, а также в период грудного вскармливания ребенка, должны ограничить количество времени пребывания и работы с ПЭВТ — персональной электронно – вычислительной техникой, ВДТ – видеодисплейным терминалом и ЭВМ – электронно – вычислительными машинами.
Если работодатель не может обеспечить беременной условия согласно вышеизложенному требованию, то женщина на период времени, соответствующий началу установления факта беременности, а также грудному вскармливанию ребенка, должна быть обеспечена таким родом деятельности, который не связан с использованием аппаратуры ЭВМ, ВДТ и ПЭВТ.
Такие ограничения имеют «под собой» явно выраженную основу и имеют полное право на существование. Это связано с рядом факторов, которые оказывают вредное воздействие и на организм матери, и на организм ребенка.
Перечень основных «вредных» факторов включает:
- вредное электромагнитное излучение, создаваемое компьютером (хотя и опасность для беременных данного электромагнитного излучения не доказана, и использование компьютера «в малых дозах» беременной не противопоказано, однако существуют статистические данные, согласно которым вероятность возникновения выкидышей у женщин, активно использующих компьютер, выше, чем у женщин, не работающих с ним);
- работа за компьютером, предполагающая пребывание в позе сидя и неподвижно в течение длительного времени, чревата развитием застоя крови в области малого таза и усталости основных групп мышц спины, что создает чувство дискомфорта для матери;
- также работа за монитором может вызвать стресс у беременной, что создаст дискомфорт для психологического состояния женщины;
- основной вред для беременной женщины заключается не только в специфическом воздействии (ухудшение осанки и зрения, нехватка кислорода и др.), но и в общих вредных факторах, таких, как обострение геморроя, усиление нагрузки, создаваемой на позвоночник женщины, смещение физиологического центра тяжести тела, повышение риска развития остеохондроза;
- работа за компьютером, предполагающая пребывание в позе сидя и неподвижно в течение длительного времени, чревата ухудшением кровоснабжения внутренних органов матери, что в итоге может привести к нехватке кислорода – гипоксии плода.
В случае, если беременная вынуждена в связи со своим родом деятельности работать за компьютером (например, работа бухгалтера), то средняя рекомендуемая продолжительность нахождения у монитора составляет не более трех часов.
Также она должна быть обеспечена рабочим местом, соответствующим основным санитарно – гигиеническим требованиям (согласно Постановлению МЗ РБ):
- рядом с рабочим местом должны отсутствовать все источники вредного ионизирующего излучения, источники, которые создают постоянное магнитное или электрическое поле, источники инфразвука и ультразвука, а также источники, создающие вокруг себя электростатические поля;
- рядом с рабочим местом должны отсутствовать источники локальной и общей вибрации, а также теплового, или инфракрасного, излучения;
- рабочее место беременных женщин должно быть оборудовано таким образом, чтоб не создавались препятствия для свободной перемены положения тела в течение рабочего дня;
- рекомендуемые «уровни», на которых должен располагаться кабинет беременной женщины: первый или второй этаж;
- рабочая поверхность стола, за которым находится в течение трудового дня беременная, должна иметь возможность регуляции по высоте, а также иметь в столешнице вырез;
- углы рабочей поверхности стола, за которым находится в течение трудового дня беременная, должны быть закругленными, сама поверхность – с матовым покрытием;
- рекомендуется использование подлокотников в случае, если в качестве создания опоры для рук рабочая поверхность не может использоваться;
- на рабочем месте беременной также должен находиться стул с возможностью регуляции в высоту сиденьем и спинкой, которая может регулироваться по наклонному углу;
- спинка и сиденье стула должны быть изготовлены из полумягких и нескользящих материалов, не электризующихся и воздухопроницаемых;
- также на рабочем месте беременной должна находиться специальная рифленая подставка для ног, оборудованная на переднем крае бортиком.
В случае если нахождение за монитором не связано с работой, а является своеобразным «хобби» во время беременности, то рекомендуемое время нахождения составляет не более 3 – х часов в день, с организацией перерыва на 10 – 15 минут через каждые полчаса.
В течение данных перерывов необходимо оставлять рабочее место для восстановления нормального кровообращения и выполнения гимнастики для глаз.
Если подходить совсем «щепетильно» к основным требованиям, предъявляемым для условий труда беременной, то они должны быть ориентированы на «пакет» стандартных требований ВОЗ, предъявляемых к компьютерной технике и рабочему месту, и получивших распространение повсеместно.
Данные стандарты включают:
требования, предъявляемые к монитору:
- размер по диагонали экрана – минимум 15 дюймов;
- средняя частота регенерации – не менее 85 Гц;
- разрешение экрана, составляющее 800 на 600 точек, при условии отсутствия мерцания;
- общее количество цветов на цветном экране – не менее 256;
- средний размер зерна – не более 0, 28 мм, чем меньше, тем и лучше.
правильная организация рабочего места:
- грамотное и соответствующее заземление для компьютерной техники;
- правильная ориентировка монитора по отношению к источнику света: лучше сидеть к окну спиной; бликов на экране монитора не должно быть;
- к ноутбуку необходимо подключить обыкновенную мышь и клавиатуру и мышь;
- расположение экрана – на 2 – 4 см ниже линии взгляда, расположение стола — немного ниже линии талии;
- использование подлокотников в случае, если в качестве создания опоры для рук рабочая поверхность не может использоваться;
- использование стула с возможностью регуляции в высоту сиденьем и спинкой, которая может регулироваться по наклонному углу;
- спинка и сиденье стула должны быть изготовлены из полумягких и нескользящих материалов, не электризующихся и воздухопроницаемых;
- наличие специальной рифленой подставки для ног, оборудованной на переднем крае бортиком;
- ноги желательно должны касаться поверхности подставки/пола полностью всей плоскостью стопы.
правильная организация режима работы за компьютером для беременной:
- ограничение допустимого времени работы за компьютером – до 3 – ех часов в сутки; организация перерыва на 10 – 15 минут через каждые полчаса;
- в течение перерыва – хождение по комнате, выполнение элементарных упражнений для глаз (крепко «зажмурить» глаза – открыть – движение глазных яблок вверх, вниз, влево, вправо; и так несколько раз – 10 – 15 циклов);
- желательно при работе за монитором работать в полноэкранном режиме;
- в качестве фона при работе с текстом рекомендуется использование белого цвета с расположением на нем черных символов.
Источник: https://medportal.org/pregnacy/beremennost/obraz-zhizni-pri-beremennosti/tehnika-bezopasnosti-pravila-raboty-za-kompyuterom-vo-vremya-beremennosti.html