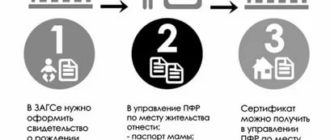
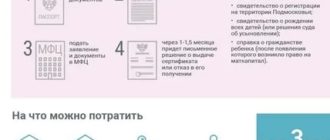
Послеродовый период: что это такое?
Поздравляем Вас! Вы теперь — Мама, а это значит, что все только начинается, а роды сменились следующим важным этапом вашей жизни — послеродовым.
Послеродовый период бывает ранним и поздним.
Ранним периодом (а он занимает первые 2 часа после родов) занимаются акушеры ещё в роддоме, поэтому подробно на нем мы останавливаться не будем. Этот период происходит, когда после родов вас оставляют одну (или с малышом) в родильном зале. Акушеры в течение 2 часов ведут наблюдение за вами, ведь иногда могут встречаться различные осложнения, и будет легче бороться с ними в родильном зале.
Поздний послеродовый период длится в течение 2 месяцев после родов. Почему 2 месяца?
Потому что за это время матка почти полностью возвращается к своим первоначальным размерам (с одного килограмма до 50 граммов) при послеродовых схватках. Это вы почувствуете прежде всего во время кормления грудью, т.е.кормление грудью помогает женщине скорее восстановиться после родов.
В позднем послеродовом периоде вы должны знать, что нормально, а что является поводом для обращения к врачу.
Это нормально:
- Отторжение слизистой оболочки матки(той самой, которая отторгается во время месячных) нормальное явление в послеродовые недели Эти выделения называются лохии. Первоначально лохии светло-красные и довольно обильные, но уже через несколько дней после родоразрешения они покажутся вам обычной менструацией, а через три-четыре недели у вас будут всего лишь легкие выделения.
При лохиях лучше пользоваться не тампонами, а прокладками! Через шесть-восемь недель лохии пройдут, а с ними окончится и ваш послеродовой период.
- Повышенная потливость тоже нормальное явление. Это происходит под действием гормонов и пройдет через пару месяцев. Желательно в этот период носить одежду из натуральных тканей и потреблять больше жидкости.
- Увеличенный живот.
Ваш живот скорее всего еще несколько недель будет выглядеть так, будто вы на четвертом месяце беременности. Благодаря кормлению грудью и с помощью соответствующей гимнастики вы сможете укрепить его. Но в первое время тренируйте только косые мышцы живота. Дело в том, что в период беременности брюшная стенка в середине существенно растягивается, а если вы будете делать упражнения, тренирующие прямые мышцы живота, то будете только способствовать этому растяжению.
Не торопитесь, дайте себе время прийти в норму и продолжайте следить за тем, чтобы питание было сбалансированным.
-
Чувство сонливости, слабости часто сопровождает женщину после родов. Такова реакция организма на процесс родов, ведь за одни роды тратится около пяти тысяч килокалорий!! Теперь вам надо потреблять больше витаминов и минеральных веществ (прежде всего железо, цинк, кальций).
Возможно, врач посоветует вам также принимать в течение нескольких недель какой-нибудь железосодержащий препарат, если во время беременности у вас было малокровие или если при родах вы потеряли много крови. Кроме медикаментозных препаратов очень важно использовать психологические факторы при слабости:
- Как можно чаще устраивайтесь на постели вместе с малышом, наслаждайтесь этой первой близостью (однако время от времени вставайте, чтобы стимулировать кровообращение).
- Полагайтесь на свое чутье, а не на добрые советы других. Не переживайте, если кто-то из родных начинает вам говорить, что вы неправильно кормите(пеленаете, одеваете и т.д.) малыша. Угодить всем невозможно, ведь все мы разные.
- В первые недели ребенку особенно нужна близость матери. Если к вам присоединяется муж — еще лучше. От визитов гостей, по крайней мере в первые недели, по возможности отказывайтесь.
- Больше отдыхайте. Попросите маму, мужа или других близких вам людей помогать по дому, готовить еду или гулять с малышом, пока вы отдыхаете. «Я сама» оставьте на другие этапы вашей жизни.
- Выделение молока вне кормления встречается довольно часто, и не является патологией. К этому могут привести следующие причины: неудобное синтетическое белье, стимуляция сосков партнером, перепад температуры воздуха. Устраняются только внешние проявления путем применения специальных прокладок в бюстгальтер.
- Иногда не всё благополучно и с функционированием кишечника. Тонус его понижен, пищеварение замедленно, стул отсутствует. Поэтому следите за своевременным опорожнением кишечника особенно внимательно (в крайнем случае применяйте клизму, но всё же предпочтительнее соответствующую диету). Переполненный мочевой пузырь, забитый кишечник сдавливают матку, отток лохий затрудняется, и возвращение её к нормальным размерам замедляется.
Это требует немедленной консультации врача:
Отметим некоторые симптомы, при появлении которых мамы должны срочно обратиться к гинекологу, даже если их общее самочувствие неплохое:
- Повышение температуры тела. Этот симптом не всегда связан с простудой: прежде всего нужно исключить послеродовое осложнение – воспаление слизистого слоя матки (эндометрит). Если вовремя его не диагностировать и не начать лечение, то это может привести к серьезным последствиям. Кроме того, необходимо исключить воспалительный процесс в области шва (швов), если таковые имеются.
- Изменение характера и качества выделений из половых путей. Женщину после родов должно насторожить появление выделений с неприятным запахом, а также появление более обильных, кровяных или гнойных выделений – все это свидетельствует о воспалительном процессе в матке.
- Появление любых болезненных ощущений внизу живота или в области послеоперационного шва. Это может являться признаком серьезных негативных изменений в матке или говорить о воспалении шва. Появление отделяемого из шва после кесарева сечения, а также нагрубание и покраснение вокруг послеоперационного шва свидетельствует о присоединении инфекции и воспалении.
- Появление болезненных ощущений в груди, отечности, покраснения, которые не проходят после кормления малыша. Особенно в сочетании с повышенной температурой часто является симптомом начинающегося мастита. А мастит в выраженной форме требует хирургического вмешательства. Для профилактики мастита природа придумала грудное вскармливание, просто не все женщины это знают
Вот самые частые вопросы, которые задают женщины после родов на приёме у гинеколога
Когда восстановится нормальный менструальный цикл?
Сроки восстановления менструального цикла у каждой женщины индивидуальны. Это связано, как правило, с лактацией. После родов в организме женщины вырабатывается гормон пролактин, который стимулирует выработку молока в женском организме. Одновременно пролактин подавляет образование гормонов в яичниках, следовательно, препятствует овуляции. Но это не значит, что предохраняться не надо! Надо, ведь сейчас редко у кого организм работает как часы.
Если малыш находится целиком на естественном вскармливании (т.е. питается только грудным молоком), то менструальный цикл у его мамы восстановится в конце лактационного периода, т.е.
после начала введения прикорма Если же ребенок находится на смешанном вскармливании (т.е. мама помимо грудного молока вводит в рацион малыша смеси), то менструальный цикл восстанавливается уже через 3-4 месяца.
При искусственном вскармливании (малыш получает только молочную смесь) менструации восстанавливаются, как правило, ко второму месяцу.
Как долго нужно кормить ребенка грудью?
Грудное молоко — самый полезный, сбалансированный и ценный продукт для новорожденного. Хорошо, если малыш получает грудное молоко хотя бы шесть месяцев. Замечательно, если он имеет такую возможность в течение полутора лет. Кроме того, во время кормления происходит выброс гормонов, которые заставляют матку активнее сокращаться, а следовательно, восстановление после родов идет быстрее.
Можно ли забеременеть, если еще нет регулярного цикла?
Беременность может наступить и при отсутствии нормальных менструаций. Это происходит потому, что овуляция начинается в среднем на две недели раньше, чем приходит менструация. Аборт в первые месяцы после рождения ребенка является тяжелым гормональным и психоэмоциональным стрессом, приводящим к различным нарушениям в репродуктивной системе женщины. Чтобы не оказаться перед фактом незапланированной беременности, необходимо на первом приеме у врача после родов обсудить вопросы контрацепции.
Когда после родов можно начинать жить половой жизнью?
Половые контакты после родов можно возобновить примерно через 8 недель, т.е. после того как выделения из половых путей приобретут естественный характер. Не рекомендуется начинать половую жизнь раньше, так как шейка матки еще до конца не сформировалась. Возможно проникновение инфекции и развитие воспаления внутреннего слоя матки (эндометрита).
Когда можно приступать к занятиям физкультурой?
Не торопитесь сразу после родов бежать в тренажерный зал. Организму нужно дать время прийти в себя. Нужно дождаться, когда заживут все швы и закончатся кровянистые выделения из половых путей. А начать занятия в тренажерном зале или в бассейне можно будет после первого визита к врачу после родов при отсутствии противопоказаний.
Через какое время лучше планировать следующую беременность?
Интервал между беременностями зависит от того, как протекали роды и послеродовой период. Если роды были самостоятельными, а потом в течение года женщина кормила ребенка грудью, то беременность лучше планировать через год после окончания лактации. Это необходимо сделать для того, чтобы организм восстановился после предыдущей беременности и подготовился к новой.
Если роды происходили путем операции кесарева сечения, то следующую беременность лучше планировать не раньше, чем через 2-3 года. Раньше беременеть не рекомендуется, так как во время новой беременности рубец на матке может не выдержать нагрузки и разойтись. С другой стороны, откладывать повторную беременность на десятилетия тоже не стоит, потому что с годами в рубцовой ткани будет преобладать соединительная ткань, а она плохо растягивается.
Если беременность или роды проходили с осложнениями, то перед новой беременностью необходимо тщательно обследоваться, чтобы свести к минимуму риск неприятных неожиданностей.
Несмотря на занятость, молодая мама не должна забывать своевременно обращаться к гинекологу, ведь профилактика всегда лучше, чем заболевание.
Помните: чем внимательнее вы будете относиться к своему здоровью, тем больше заботы и ласки сможете подарить своему малышу.
Ерохина А.В. акушер-гинеколог Медицинского центра «XXI век»
Источник: https://www.mc21.ru/mama/articles/breastfeeding/140/
Женщинам и мужчинам репродуктивного возраста | Беременность | Послеродовой период
Наиболее выраженные инволюционные изменения происходят в половых органах, особенно в матке. Темп инволюционных изменений максимально выражен в первые 8-12 суток. Ближайшие 2-4 часа после родоразрешения выделяют особо и обозначают как ранний послеродовой период. По истечении этого времени начинается поздний послеродовой период.
Матка
После рождения последа матка значительно уменьшается в размерах из-за резкого сокращения ее мускулатуры. Ее тело имеет почти шаровидную форму, сохраняет большую подвижность за счет понижения тонуса растянутого связочного аппарата. Шейка матки имеет вид тонкостенного мешка с широко зияющим наружным зевом с надорванными краями и свисающего во влагалище. Шеечный канал свободно пропускает в полость матки кисть руки.
Вся внутренняя поверхность матки представляет собой обширную раневую поверхность с наиболее выраженными деструктивными изменениями в области плацентарной площадки. Просветы сосудов в области плацентарной площадки сжимаются при сокращении мускулатуры матки, в них образуются тромбы, что способствует остановке кровотечения после родов. В последующие дни инволюция матки происходит очень быстро. Каждые сутки высота стояния дна матки понижается в среднем на 2 см.
Нужно учитывать, что темпы инволюции находятся в зависимости от паритета родов, степени ее растяжения во время беременности (крупный плод, многоводие, многоплодие), грудного вскармливания с первых часов послеродового периода, функции соседних органов.
За счет сдавления кровеносных и лимфатических сосудов, часть из них облитерируется. Цитоплазма части мышечных клеток подвергается жировому перерождению, а затем жировой дистрофии. Обратное развитие происходит также в межмышечной соединительной ткани.
Значительная часть сосудов облитерируется и превращается в соединительно-тканые тяжи.
Процесс заживления внутренней поверхности матки начинается с распада и отторжения обрывков губчатого слоя децидуальной оболочки, сгустков крови, тромбов. В течение первых 3-4 дней полость матки остается стерильной. Этому способствует фагоцитоз и внеклеточный протеолиз. Распадающиеся частицы децидуальной оболочки, сгустки крови и другие отторгающиеся тканевые элементы представляют собой лохии.
Эпителизация внутренней поверхности матки происходит параллельно с отторжением децидуальной оболочки и заканчивается к 10 дню послеродового периода (кроме плацентарной площадки). Полностью эндометрий восстанавливается через 6-8 недель после родов. Обычный тонус связочного аппарата матки восстанавливается к концу 3 недели.
Инволюция шейки матки происходит медленнее. Раньше других отделов сокращается и формируется внутренний зев. Это связано с сокращением циркулярных мышечных волокон. Через 3 суток внутренний зев пропускает один палец. Формирование шеечного канала заканчивается к 8-10 дню. К этому времени полностью закрывается внутренний зев. Наружный зев смыкается к концу 3 недели и принимает щелевидную форму.
Яичники
В яичниках в послеродовом периоде заканчивается регресс желтого тела и начинается созревание фолликулов.
Вследствие выделения большого количества пролактина у кормящих женщин менструация отсутствует в течение нескольких месяцев или всего времени кормления грудью. У некормящих женщин менструация восстанавливается через 6-8 недель после родов.
Первая менструация после родов, как правило, происходит на фоне ановуляторного цикла: фолликул растет, зреет, но овуляция не происходит, и желтое тело не образуется.
В эндометрии происходят процессы пролиферации. Вследствие атрезии фолликула и падения титра эстрогенных гормонов наступает отторжение слизистой оболочки матки — менструация. В дальнейшем овуляторные циклы восстанавливаются. У некоторых женщин овуляция и наступление беременности возможны в течение первых месяцев после родов, даже на фоне кормления грудью.
Молочные железы
Функция молочных желез после родов достигает наивысшего развития. Во время беременности под действием эстрогенов формируются млечные протоки, под влиянием прогестерона происходит пролиферация железистой ткани. Под влиянием пролактина происходит усиленный приток крови к молочным железам и усиленная секреция молока, что ведет к нагрубанию молочных желез, наиболее выраженному на 3-4 сутки послеродового периода.
Секреция молока происходит в результате сложных рефлекторных и гормональных воздействий и регулируется нервной системой и лактогенным (пролактин) гормоном аденогипофиза. Стимулирующее действие оказывают гормоны щитовидной железы и надпочечников, а также рефлекторное воздействие при акте сосания.
Молозиво
В первые сутки послеродового периода молочные железы секретируют молозиво. Молозиво — густая желтоватая жидкость с щелочной реакцией. Она содержит молозивные тельца, лейкоциты, молочные шарики, эпителиальные клетки из железистых пузырьков и молочных протоков. Молозиво богаче зрелого грудного молока белками, жирами, минеральными веществами.
Белки молозива по аминокислотному составу занимают промежуточное положение между белковыми фракциями грудного молока и сыворотки крови, что, очевидно, облегчает адаптацию организма новорожденного в период перехода от плацентарного питания к питанию грудным молоком.
В молозиве больше, чем в зрелом грудном молоке, белка, связывающего железо (лактоферрина), который необходим для становления кроветворения новорожденного. В нем высоко содержание иммуноглобулинов, гормонов (особенно кортикостероидов), ферментов. Это очень важно, т.к.
в первые дни жизни новорожденного функции ряда органов и систем еще незрелы и иммунитет находится в стадии становления. Переходное молоко, образующееся на 3-4 сутки, на 2-3 неделе приобретает постоянный состав и называется зрелым молоком.
Этапы послеродового периода
Первые 2-4 часа после нормальных родов родильница находится в родильном зале. Врач-акушер внимательно следит за общим состоянием родильницы, ее пульсом, артериальным давлением, постоянно контролирует состояние матки: определяет ее консистенцию, высоту стояния дна, следит за степенью кровопотери. В раннем послеродовом периоде производит осмотр мягких родовых путей.
Осматривают наружные половые органы и промежность, вход во влагалище и нижнюю треть влагалища. Осмотр шейки матки и верхних отделов влагалища производят с помощью зеркал. Все обнаруженные разрывы зашивают. При оценке кровопотери в родах учитывают количество крови, выделившейся в последовый и ранний послеродовый периоды.
Средняя кровопотеря составляет 250 мл, а максимальная физиологическая — не более 0,5% от массы тела родильницы.
Спустя 2–4 часа родильницу на каталке перевозят в физиологическое послеродовое отделение. Процессы, происходящие в организме родильницы после неосложненных родов, являются физиологическими, поэтому ее следует считать здоровой женщиной.
Необходимо учитывать ряд особенностей течения послеродового периода, связанных с лактацией, наличием раневой поверхности на месте плацентарной площадки, снижением защитных сил матери. Поэтому, наряду с врачебным наблюдением, для родильницы необходимо создать особый режим при строгом соблюдении правил асептики и антисептики.
В послеродовом отделении необходимо строго соблюдать принцип цикличности заполнения палат. Этот принцип состоит в том, что в одну палату помещают родильниц, родивших в течение одних и тех же суток.
Соблюдение цикличности облегчается наличием небольших палат (1-2-3 местных), а также правильностью их профилизации, т.е. выделением палат родильниц, которые по состоянию здоровья вынуждены задерживаться в родильном доме на более продолжительный срок, чем здоровые родильницы.
Особенности послеродового периода
В настоящее время принято активное ведение послеродового периода. Оно заключается в раннем (через 6-8 часов) вставании, что способствует улучшению кровообращения, ускорению процессов инволюции в половой системе, нормализации функции мочевого пузыря и кишечника.
Ежедневно за родильницами наблюдают врач-акушер и акушерка, которые:
- Измеряют температуру тела два раза в сутки;
- Уделяют особое внимание характеру пульса,
- Измеряют артериальное давление (АД);
- Оценивают состояние молочных желез, их форму, состояние сосков, наличие ссадин и трещин (после кормления ребенка), наличие или отсутствие нагрубания;
- Определяют высоту стояния дна матки, ее поперечник, консистенцию, наличие болезненности. Высоту стояния дна матки измеряют в сантиметрах по отношению к лонному сочленению. В течение первых 10 дней оно опускается в среднем на 2 см в сутки.
- Оценивают характер и количество лохий — послеродовых выделений из матки.
- Первые 3 дня лохии имеют кровяной характер за счет большого количества эритроцитов. С 4 дня и до конца первой недели лохии становятся серозно-сукровичными. В них содержится много лейкоцитов, имеются эпителиальные клетки и участки децидуальной оболочки. К 10 дню лохии становятся жидкими, светлыми, без примеси крови. Примерно к 5-6 неделе выделения из матки полностью прекращаются.
- Ежедневно осматривают внешние половые органы и промежность; обращают внимание на наличие отека, гиперемии, инфильтрации.
Физиологический послеродовой период характеризуется:
- хорошим общим состоянием женщины,
- нормальной температурой, частотой пульса и артериальным давлением,
- правильной инволюцией матки,
- нормальным количеством и качеством лохий,
- достаточной лактацией.
В послеродовом периоде может быть:
- задержка мочеиспускания (атония мочевого пузыря), стула, выделений из матки (лохиометра);
- замедленное обратное развитие матки (субинволюция),
- нагрубание молочных желез, трещины и ссадины сосков,
- инфекционные заболевания и осложнения.
Для профилактики инфекционных осложнений не меньшее значение, чем наблюдение за клиническим течением и своевременная коррекция малейших отклонений от физиологического течения инволюционного процесса, имеет строгое соблюдение санитарно-эпидемиологических требований и правил личной гигиены.
Гигиена в послеродовой период
В послеродовой период крайне важным является соблюдение правил личной гигиены, которые должны оградить родильницу и новорожденного от инфекции, а именно:
- родильнице следует ежедневно принимать душ;
- регулярно производить смену стерильных лифчиков, рубашек;
- через 3 суток родильнице производят смену постельного белья;
- не реже 4-5 раз в сутки родильница должна подмываться с мылом.
- при наличии швов на промежности производят их обработку раствором бриллиантовой зелени или перманганата калия 3 раза в сутки.
Выписку родильниц из стационара при несложном течении послеродового периода производят на 3-4 сутки.
После родов следует обязательно обсудить с врачом вопросы планирования семьи, поскольку оптимальный перерыв между беременностями составляет минимум 2 года. Врач порекомендует эффективные противозачаточные средства, ответит на все Ваши вопросы о возобновлении половой жизни.
При подготовке данного раздела использованы материалы брошуры для беременных «Дневник моей беременности», разработанной группой экспертов Украино-Швейцарской программы «Здоровье матери и ребенка», рецензированной и рекомендованной к печати МОЗ Украины.
Источник: http://www.reprohealth.info/for/men_and_women/pregnancy/puerperium
Комплексные программы
Реабилитационная программа составляется индивидуально для каждой пациентки врачом ЛФК, с учетом показаний, противопоказаний, выбора оптимальных процедур и их комбинации для усиления эффекта, по показаниям программа может быть как расширена и дополнена, так и сокращена. Проведение комплекса персонифицированной реабилитации возможно не ранее чем через 60 дней после родов. Данный комплекс составлен с учетом процедур, проведение которых разрешено в период лактации.
Курс рассчитан на 15-16 дней реабилитации (3 недели при ежедневном посещении или 1,5 месяца при посещении 3 р/нед). По желанию пациентки по согласованию с врачом возможно увеличение количества процедур в один день, увеличение сроков проведения реабилитации за счет расширения программы дополнительными процедурами, консультациями специалистов.
Показания к назначению программы реабилитации:
Реабилитация показана женщинам после родов через 2 месяца — 1 год.
Эффекты и задачи:
- восстановление эмоционально — психического состояния, повышение стрессоустойчивости;
- стимуляция биологических механизмов восстановления органов и систем после беременности и родов;
- профилактика послеродовой депрессии;
- адаптация к физиологическим изменениям, связанным с лактацией;
- оптимизация двигательного режима, улучшение функционирования связочного аппарата и мышечной системы.
Противопоказания:
Общие противопоказания к проведению реабилитации:
- Острые заболевания, в том числе инфекционные;
- Гипертермия;
- Тяжелые заболевания опорно-двигательного аппарата;
- Заболевания артерий нижних конечностей с декомпенсацией периферического кровообращения;
- Хронические заболевания легких, сопровождающиеся дыхательной недостаточностью 2-3ст;
- Нарушения зрения и слуха, которые могут препятствовать реабилитации;
- Тяжелые неврологические и психиатрические расстройства;
- Острая почечная и печеночная недостаточность;
- Сахарный диабет в стадии декомпенсации;
- Онкологические заболевания;
- Хронические заболевания в стадии декомпенсации;
Частные противопоказания для женщин могут быть выявлены врачом гинекологом в каждом конкретном случае.
программы
| 1. Прием врача-диетолога | 1 консультация |
| 2. Прием акушера-гинеколога | 1 консультация |
| 3. Прием врача ЛФК | 1 консультация |
| 4. Пневмомассаж аппаратный (Лимфодренажный массаж «Пульстар») | 5 сеансов |
| Проводится на аппарате Пульстар для прессотерапии и лимфодренажа. Воздействие сжатым воздухом имитирует сокращения мышц и позволяет стимулировать работу лимфатической системы организма. Давление создает волнообразные движения, что приводит к усилению тока крови и активизации обменных процессов в организме. Имеются манжеты для ног, рук, живота.Показания. хроническая венозная недостаточность, лимфостаз, отеки в том числе посттравматические и послеоперационные отеки конечностей., целлюлит.Подготовка не требуется.Форма одежды: свободная одежда: брюки и носки без резинок.Противопоказания определяются врачом физиотерапиевтом.Рекомендованный курс 10-12 процедур. | |
| 5. Душевой гидромассаж восходящий (душ перинеальный) | 5 процедур |
| Восходящий душ представляет собой один из вариантов местного лечебного душа. Процедура выполняется с использованием специального табурета с кольцевидным сидением и специальным массажным гидрораспылителем с регулировкой угла наклона. Восходящий или промежностной душ — это один из видов лечебных душей, который применяется для лечения широкого спектра гинекологических и проктологических заболеваний. Вследствие массажирующего эффекта воды улучшается кровоснабжение в области таза. Процедуры показаны женщинам в период после естественных родов для восстановления мышц тазового дна, а также для лечения широкого спектра урологических заболеваний. | |
| 6. Прием врача-физиотерапевта | 1 консультация |
| 7. ЛФК для укрепления мышц тазового дна с инструктором (индивидуальное занятие) | 2 занятия |
| 8. Автоматизированный подводный массаж Каракалла (Гидромассаж Каракалла с хроматерапией) | 5 процедур |
| СПА-ванна CARACALLA оснащена 260 водяными дюзами, 50 воздушными дюзами и 150 световыми точками с изменяющейся 8-ми цветовой гаммой. Начинается массаж с великолепного ощущения расслабления всех мышц и мышечных связок. В зависимости от выбранной программы регулируется интенсивность гидромассажа, определяются преимущественные зоны воздействия (руки, ноги, спина, воротниковая зона). Благодаря этому достигается релаксирующий или общетонизирующий эффект, нормализуется тонус скелетных мышц, улучшается состояние центральной и вегетативной нервной системы. | |
| 9. Оздоровительный двигательный тренинг (групповое занятие) | 5 занятий |
| Занятие под руководством опытного тренера гимнастики на основе древних восточных систем. Цигун и тай-цзицюань — это оздоровительная китайская гимнастика, в которой используются техники контроля движения тела и мысли, комплекс направлен на лечение и укрепление всего организма, улучшает физиологические функции, повышает качество жизни, воспитывает дух. | |
| 10. Оздоровительная ритмичная гимнастика в зале | 5 занятий |
| Танцевально-двигательная терапия, проводится под руководством опытных хореографов. В занятиях используются движения, включенные в латино-американскую программу. | |
| 11. Гимнастика в бассейне групповая с инструктором (Аквааэробика) | 10 занятий |
| 12. Занятие на реабилитационных тренажерах под контролем инструктора ЛФК | 10 занятий |
Источник: http://pudp.ru/47519
Наблюдение женщин в послеродовом периоде
Послеродовой период начинается сразу же после родов и длится около 40 дней. Акушеры считают роды состоявшимися после отделения и выхода последа – плаценты, пуповины и плодных оболочек. На протяжении данного времени в организме женщины все еще происходят изменения и могут развиваться послеродовые осложнения, поэтому она нуждается в активном наблюдении врачей.
Осложнения, которые могут возникнуть
Большинство осложнений возникают из-за кровотечения, воспалительных и инфекционных явлений. Кровотечение возникает по причине атонии матки, задержки в ней участков плаценты, разрывов мягких тканей. Степень тяжести определяется объемом кровопотери. В тяжелых случаях он составляет 2 и более литра, что требует немедленной медицинской помощи. Как правило, кровотечение развивается в первые сутки после беременности, но временные рамки могут существенно сдвигаться.
Воспалительные осложнения развиваются на фоне проведенного кесарева сечения, ручного отделение плаценты, если был отмечен длительный безводный период. Наиболее часто отмечаются эндометрит и хориоамнионит. Кроме того, воспалительные явления могут быть спровоцированы присоединением инфекции. Она может быть вызвана условно-патогенными микроорганизмами, которые населяют кожу, влагалище, кишечник либо внутрибольничной микрофлорой.
Среди других осложнений, которые часто выявляются в послеродовом периоде можно отметить геморрой, тромбофлебит, мастит, пиелонефрит, запоры и др.
План наблюдения
Врачи нашего Центра ЭКО убеждены, что первые сутки после родов женщина должна находиться в клинике под пристальным наблюдением, поскольку именно в это время возникает большинство осложнений. Если во время беременности были выявлены факторы, которые увеличивают вероятность развития осложнений, то период нахождения в стационаре может быть увеличен.
Важно контролировать динамику основных показателей крови, тонус и степень сокращения матки, следить за тем, чтобы не развилось кровотечение. Для этих целей проводятся регулярные осмотры, назначается инструментальное обследование и лабораторные исследования. После того как врач убедится, что серьезной угрозы для здоровья женщины нет, она может быть выписана.
На протяжении всего послеродового периода сохраняется вероятность развития некоторых осложнений, поэтому наши специалисты рассказывают основные правила поведения в это время и объясняют в каких ситуациях необходимо обращаться за медицинской помощью. Общий список рекомендаций выглядит следующим образом:
- Ограничение физических нагрузок.
- Отказ от половой жизни.
- Тщательное выполнение правил личной гигиены.
- Правильное питание.
Антибиотики, обезболивающие, противовоспалительные и другие лекарственные препараты принимаются только по назначению врача. Исходя из индивидуальных особенностей каждой женщины, данный список корректируется в индивидуальном порядке. Строгое следование данным правилам поможет снизить риск развития осложнений, но не может полностью исключить данный риск. Поэтому нужно помнить про симптомы, которые могут свидетельствовать о развитии патологических состояний:
- Повышение температуры тела.
- Выделения из влагалища с неприятным запахом, с обильной примесью крови или гноя.
- Сильные боли в нижней части живота.
- Покраснение, отечность и болезненность молочных желез.
Наши врачи готовы оказать помощь женщинам в самых сложных ситуациях. Объективное наблюдение в последовом периоде и индивидуальные рекомендации помогут избежать серьезных проблем, а также быстро устранить многие заболевания в самом их начале. К Вашим услугам лучшие специалисты и весь набор необходимого диагностического оборудования.
Источник: https://eko-vitalis.ru/nablyudeniye-zhenshchin-v-poslerodovom-periode