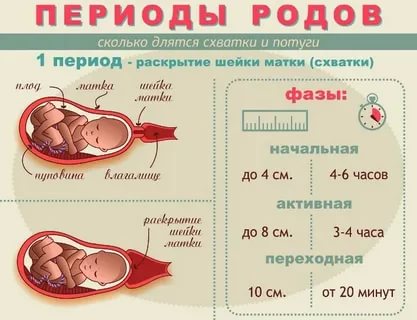
Беременность и естественные роды после кесарева сечения. Осложнения и противопоказания
Сегодня вагинальные (естественные) роды с рубцом на матке проводятся все чаще. Будущие мамы хорошо информированы о целесообразности таких родов и настаивают на них, а оснащённость большинства родильных домов позволяет женщинам родить через естественные родовые пути после предшествующего кесарева сечения.
Беременность после кесарева сечения
1. Планируем второго ребенка. Но первого я родила путем кесаревого сечения? Когда мне можно беременеть? Нужны ли какие-то обследования?
Оптимально планировать очередную беременность через 1−2 года после предыдущего кесарева сечения (если лечащим врачом не оговорено иное).
Конечно, надо провести оценку состоятельности рубца на матке после кесарева сечения. В большинстве случаев при плановом гинекологическом УЗИ органов малого таза врачи либо вообще не описывают область рубца на матке, либо описывают как однородную, без признаков истончения.
Но если область рубца, по данным планового гинекологического УЗИ, в виде «ниши» или истончена, женщине необходимо обратиться к акушеру-гинекологу для выработки тактики лечения. Возможно проведение МРТ органов малого таза, гистероскопии.
2. На каком сроке врач может точно сказать — возможны ли естественные роды после предыдущих с помощью кесарева?
Если на ранних сроках беременности рубец описывается как «ниша» и, тем более, если плодное яйцо находится в области «ниши», врачи понимают, что естественные роды невозможны. В эти месяцы гинекологи тщательно наблюдают беременность и оценивают риски врастания плаценты в рубец на матке и несостоятельности рубца. В большинстве случаев реально оценить возможность естественных родов с рубцом на матке можно только в третьем триместре беременности, в доношенном сроке, на 37-й неделе.
https://www.youtube.com/watch?v=olfxHFRP0sI
Критериями состоятельности рубца на матке являются его толщина и однородность (их оценивают по данным УЗИ), зрелость родовых путей, самостоятельное начало родовой деятельности. В течение родов дискоординация родовой деятельности, ее слабость, неудовлетворительное состояние плода по данным кардиотокографии (КТГ) являются косвенными признаками несостоятельности рубца.
Естественные роды после кесарева сечения — особенности и рекомендации
3. Возможны ли естественные вторые роды, если первого ребенка родила с помощью кесарева сечения? Первенец был крупным, с тазовым предлежанием.
Вероятность естественных родов значительно ниже, если в эту беременность у женщины крупный плод (и кесарево сечение в предыдущих родах проведено в связи с клинически узким тазом), тазовое предлежание плода, многоплодная беременность, острое нарушение мозгового кровообращения/инсульт/объемные образования головного мозга, травма костей таза в прошлом. Еще одно обстоятельство, заставляющее вновь отказаться от естественных родов — если в предыдущих кесарево сечение сделано на матке корпоральным разрезом (то есть продольным, а не стандартным, поперечным).
Вместе с тем успех вагинальных родов с рубцом на матке выше, если регулярная родовая деятельность началась самостоятельно при условии зрелых родовых путей в доношенном сроке беременности и в том случае, если показаниями к кесереву сечению в предыдущих родах были тазовое предлежание, предлежание плаценты, генитальный герпес и другие неповторяющиеся ситуации.
Вероятность успешных вагинальных родов ниже в случаях
*ожирения,
*у женщин старше 40 лет,
*недостаточной зрелости родовых путей в доношенном сроке беременности,
*в сроке беременности 41 неделя и более,
*в случае индукции родовой деятельности,
*в случае, если предыдущее кесарево сечение произведено при полном открытии шейки матки из-за клинического несоответствия головки плода тазу матери,
* при крупном плоде,
* у пациенток с диабетом первого типа или гестационном диабетом,
Но помните, что окончательное решение все же принимается индивидуально, совместно с акушером-гинекологом, ведущим роды.
4. Правда ли, что в случае естественных родов после кесарева в предыдущих нельзя будет делать обезболивание и родостимуляцию?
Ведение родов с рубцом на матке возможно с применением эпидуральной анестезии. А вот индукция родовой деятельности, подготовка шейки матки путем интрацервикального введения катетера Фолея снижают вероятность успеха естественных родов.
Осложнения в родах после кесарева сечения
5. Существует мнение, что в наше время ни одна женщина или ребенок не умирают при разрыве матки. Почему же врачи так боятся рожениц с рубцом на матке?
Говоря про риски разрыва матки по рубцу, нужно понимать, что при условии бережного ведения родов в специализированном стационаре риски минимальны. Но все же низкий риск не означает отсутствие риска. Вероятность разрыва матки по рубцу увеличивается у рожениц
*с крупным плодом,
*при родоактивации окситоцином,
*при рубце после двух и более операций кесарева сечения,
*при рубце после корпорального кесарева сечения,
*в случае осложнённого течения послеоперационного периода (при эндометрите),
*при применении простогландинов.
Герпес и беременность. 3 вопроса инфекционисту
Источник: https://www.doctis.ru/info/beremennost/2018/5/14/rodi-s-rybcom-na-matke-5-voprosov-akysery-ginekology/
Медицинские мифы о родах: о точной дате, острой пище и отходе вод
Клаудиа Хэммонд BBC Future
Правообладатель иллюстрации iStock
Некоторые мифы о деторождении, о том, что влияет на роды и как они проходят, сложились давно и держатся в нашем сознании необыкновенно крепко. Обозреватель BBC Future подвергает сомнению три из них.
1. При первой беременности роды бывают позже
Правда состоит в том, что только 4% детей рождаются в срок. Очень часто роды приходят позже, но так же часто — и раньше.
Когда ученый-компьютерщик Аллен Дауни из технического колледжа Олина (Массачусетс, США) изучал данные опроса 2002 года, проведенного федеральным агентством по контролю и профилактике заболеваний, он обнаружил, что при первой беременности роды с меньшей степенью вероятности случаются в срок, чем во время второй (и так далее) беременности.
Да, его анализ данных подтвердил: первый ребенок чаще рождается позже, чем положено по срокам. Но точно так же велика вероятность (по сравнению со вторым или третьим ребенком), что он родится раньше положенного.
Дауни действительно обнаружил, что при первой беременности роды приходят в среднем немного позже, чем при последующих, но всего лишь на 16 часов (средняя цифра), если мы говорим о полностью выношенных младенцах.
Но поскольку мы решили разобраться со всеми младенцами, думаю, будет справедливо включить в наше исследование и тех, кто рождается недоношенным.
Правообладатель иллюстрации iStock Image caption Это может показаться странным, но очень немногие младенцы рождаются в срок
16 часов — это не так много, поэтому представление о том, что при первой беременности дети обычно рождаются с запозданием на несколько дней, а то и на неделю, неверно.
Такое, конечно, иногда случается, и истории об этом можно часто услышать из уст тех, кто был их свидетелем. Однако если мы выясняем общие тенденции, отдельные персональные истории вряд ли помогут.
Кому-то может показаться странным, что так немного младенцев рождаются в срок, но, наверное, в этом нет ничего удивительного.
Дата родов обычно вычисляется по дате последних месячных. Далеко не каждая женщина может точно вспомнить этот день.
Кроме того, это большой вопрос — должны ли мы ожидать, что каждая беременность продлится одинаковое количество недель.
Во время одного из исследований ученые каждый день измеряли уровни гормонов в моче женщин, которые пытались забеременеть.
Это позволило точно определить, когда случилось оплодотворение, и рассчитать верную длительность беременности. В итоге оказалось, что сроки могут отличаться в некоторых случаях аж на пять недель. (Согласно ряду специалистов, вообще у женщины только 4-5% шансов родить в рассчитанный срок. — Прим. переводчика.)
Некоторые считают, что надо отменить указание точного срока родов
В случае второй или третьей беременности расчетная дата родов может зависеть и от перерыва между беременностями.
Согласно исследованию, если зачатие случилось в рамках первого года после рождения ребенка, то вторая беременность часто бывает короче.
Некоторые считают, что надо вообще отменить указание точного срока родов. Вместо этого женщинам надо сообщать более позднюю дату и говорить, что к тому времени они уже родят ребенка.
Это приведет к тому, что 96% пар, ожидающих рождения своего первенца, будут избавлены от бесконечного беспокойства и стресса по поводу «правильной» даты родов.
2. Острая пища может спровоцировать роды
Когда рассчитанная дата родов проходит, а младенец и не думает рождаться, добрая половина женщин решает взять это дело в свои руки.
Во всяком случае, согласно одному исследованию, более одной пятой из тех беременных американок, которые надеются вызвать у себя роды, прибегают к помощи острого карри.
Теория за этим стоит такая: острое блюдо может усилить перистальтику (волнообразное сокращение стенок пищевода, желудка, кишечника, мочеточников и др., способствующее продвижению их содержимого к выходным отверстиям. — Прим. переводчика) — что, в свою очередь, спровоцирует сокращение матки.
Этот способ никогда не изучался научно. Время от времени раздаются призывы к проведению полномасштабного исследования, чтобы понять, что может, а что не может запустить процесс родов.
Правообладатель иллюстрации iStock Image caption Издавна считается, что острая пища может спровоцировать начало родов
Но даже если острая пища способна спровоцировать начало родов у некоторых женщин, эффективность этого способа зависит еще и от индивидуальной переносимости острого и от вашей привычки к такой еде.
Если вы едите острые блюда ежедневно, это может вообще не сработать или не иметь сильного эффекта.
3. Околоплодные воды всегда отходят внезапно и в большом количестве
В фильмах мы часто видим, как актриса, играющая женщину на большом сроке беременности, изображает испуг на лице из-за того, что из нее (как мы догадываемся) хлынула жидкость, тут же начинаются схватки, женщина хватается за живот и ее срочно увозят в роддом.
На самом деле всё часто происходит совсем не так. Схватки могут начаться еще до отхода вод. Иногда они вообще не начинаются, и врачам приходится стимулировать их искусственным образом.
Большое исследование показало, что три четверти женщин, чьи воды отошли, рожают в течение ближайших 24 часов
В редких случаях плодная оболочка вообще не разрывается, и ребенок «рождается в рубашке» (утверждают, в частности, что именно так родился Зигмунд Фрейд).
Однако в большинстве случаев если воды отошли и по срокам всё совпадает, то роды уже близко (если вообще уже не начинаются).
Одно большое исследование показало, что три четверти женщин, чьи воды отошли, рожают в ближайшие 24 часа, причем большинство — без всякой стимуляции.
Те, кто ожидает увидеть во время отхода вод некий бурный поток, будут разочарованы: хотя это и надо считать первым сигналом того, что роды приближаются, амниотическая жидкость может просто сочиться.
Прочитать оригинал этой статьи на английском языке можно на сайте BBC Future.
Источник: https://www.bbc.com/russian/vert-fut-42154542
Рубец на матке: беременность и роды
Рубец на матке: беременность и роды
2 Мая 2018
Рубец на матке – это результат оперативного вмешательства на матке: кесарево сечение, миомэктомия, перфорация матки в результате внутриматочных вмешательств.
На современном этапе развития медицины отношение врачей к ведению беременности и родам у беременных с рубцом на матке кардинально изменилось по сравнению с тем, что было 10-15 лет назад.
Наличие рубца на матке не является противопоказанием для беременности. Более того, врачи акушеры-гинекологи перестали «бояться» вести беременности с рубцом на матке, а врачи акушерских стационаров перестали «бояться» вести роды у таких рожениц.
Почему же произошел переворот в сознании врачебного сообщества, и оно изменило своё отношение к рубцам?
Проведём небольшой экскурс в историю
Практически до середины 90-х годов, что в крупных роддомах, что в акушерских отделениях ЦРБ на утренних конференциях докладывались единичные роды путем кесарева сечения из всего массива родов за сутки. И показания к кесареву сечению дежурным врачам нужно было тщательно обосновать, а если у дежурного врача несколько кесаревых за месяц, то заведующий отделением ставил вопрос о квалификации данного врача.
Всё было очень серьёзно: низкий показатель кесаревых сечений, высокий показатель родов через естественные родовые пути, низкий показатель осложнений у рожениц идовольно высокий показатель младенческой смертности. Но в структуру младенческой смертности входил очень высокий процент смертей детей, родившихся с пороками развития.
В те года они никак не выявлялись: аппараты УЗИ были единичные даже в крупных роддомах, они не позволяли выявлять множество пороков развития, опытные врачи ультразвуковой диагностики были также единичными.
Поэтому, если из показателей младенческой смертности тех лет вычесть смертность у детей, родившихся с пороками развития, то мы получим те же показатели, что и сейчас.
У врачей того периода была оправданная акушерская выдержка и интуиция ведения родов, основанная на классическом акушерстве. Немаловажным был тот факт, что рождаемость в те времена была высокой, и врачи знали, что, если у женщины после родов рубец на матке, то беременность будет проблемной, и последующие роды возможны только оперативным путем.
Был высокий показатель разрыва матки по рубцу во время беременности и в родах, и поэтому в подавляющем большинстве роддомов по стране роды с рубцом на матке проводились путем операции кесарева сечения в плановом порядке. В роды таких беременных даже не пускали.
Это происходило из-за того, что тогда стенка матки ушивалась кетгутом, и иногда на этот шовный материал возникала аллергическая реакция в области сшитых тканей матки, а воспаление не способствовало хорошему заживлению тканей, и такие рубцы во время беременности истончались до критического предела и расходились\разрывались, что приводило к трагическим ситуациям.
Затем, с середины 90-х годов прошлого столетия произошло несколько моментов, которые повлияли и на беременных, и на врачебное сообщество акушеров-гинекологов.
Началось массированное «обучение» наших врачей западными специалистами своим стандартам оказания помощи беременным женщинам. Но эти «стандарты» и «обучение» нам насаждались только узконаправленные! Учитывая тяжёлое финансовое состояние людей того периода времени и врачей в частности, мы воспринимали это обучение как дух нового времени, как новые возможности в медицине, как возможность общения с коллегами из других стран.
Бесчисленные конференции и съезды мировых лидеров в акушерстве и гинекологии в России, причём практически во всех областных центрах, чтобы обучить наших «неумелых, незнающих, малоумных» врачей, исповедующих классическое акушерство, новым методикам и возможностям быстрого родоразрешения кесаревым сечением.
Показания для кесарева сечения были расширены до абсурда, их можно было подогнать под любую акушерскую ситуацию, под любую роженицу, под возможности любого врача гинеколога!
Зачем врачу уделять внимание и следить за процессом родов в течение долгого времени (от 4 до 15 часов), когда за 20-30 минут можно всё сделать, и заниматься любым следующим процессом. Классическое акушерство отошло даже не на второй план, и постепенно стало забываться Мало того, молодые доктора, приходящие из института, видели донельзя усеченную модель поведения врача акушера-гинеколога, и в дальнейшей своей практике применяли весьма ограниченный запас знаний и умений.
Сейчас предпринимаются значительные усилия для переобучения таких докторов навыкам классического акушерства. Но, то, что прививалось годами, трудно изменить за несколько месяцев, здесь нужно больше времени.
За почти 20 лет такой «работы» мы получили огромное количество женщин с рубцами на матке, которые могли бы рожать не двоих детей, а гораздо большее количество детей. По статистике число женщин с рубцом на матке, решивших родить второго ребенка, на 30% меньше женщин, родивших ребенка естественным путем. По поводу рождения третьего ребенка задумываются лишь 10% женщин с рубцами на матке.
Обычно после третьего кесарева сечения производилась перевязка маточных труб (стерилизация), а довольно часто стерилизация проводилась и после второй операции, согласия на это никто у женщин не спрашивал. Такая ситуация привела к значительному снижению рождаемости в нашей стране.
«Можно ли беременеть, если у меня есть рубец на матке, и не будет ли это опасно для моего здоровья?»
Рубец на матке не является противопоказанием для вынашивания беременности. Беременность не представляет угрозы для здоровья у женщины с рубцом на матке, потому что последние 15 лет для сшивания тканей во время операции используется синтетический материал, не вызывающий аллергических реакций в тканях.
Соответственно не будет воспаления в области рубца, и заживление тканей будет хорошим при условии, что послеродовый период был гладким. Если в послеродовом периоде случилось воспаление матки с повышением температуры тела, отсроченная выписка из роддома более недели, не по причине задержки выписки ребенка, то по поводу следующей беременности нужно будет проконсультироваться с опытным врачом.
Ведь воспалительные изменения в матке приводят к нарушениям процессов заживления тканей в области рубца, что в конечном итоге ведёт к преобладанию в этом месте соединительной ткани над мышечной.
Соединительная ткань не так растягивается во время роста матки при беременности, как мышечная, соответственно она не такая эластичная, и во время родов через естественные родовые пути соединительная ткань, преобладающая в области рубца, может не выдержать чрезмерных нагрузок и «разорваться».
На самом деле биомеханизмов, приводящих к разрыву матки в области рубца, довольно много, но суть от этого не изменится, разрыв матки – это грозное осложнение родов, требующее незамедлительного хирургического вмешательства и дальнейших медицинских мероприятий. Однозначно ответить на этот вопрос нельзя, тем более, если женщина не беременна, а, чаще на него можно ответить только в 3 триместре беременности за 2-3 недели до родов.
Объясню почему Роды через естественные родовые пути у беременной с рубцом на матке – это ответственный и осмысленный шаг врача и самой женщины. Врач обязательно должен разъяснить беременной все риски и осложнения с учётом всех имеющихся обследований, консультаций, сопутствующих заболеваний и т.д.
И только после этой беседы беременная должна подписать информированное согласие на озвученный ей врачом план родов, в котором обязательно будет строка; «в случае отклонения от нормального течения, роды закончить путём операции кесарева сечения». Ведь даже, если врач предусмотрел всё, может случиться ситуация, требующая экстренного оперативного родоразрешения, и у врача, да и у роженицы может не оказаться времени на составление и подписание каких-либо документов. Всё должно быть оговорено, составлено и подписано заблаговременно.
Осложнения и состояния во время беременности, при которых не возможны роды через естественные родовые пути у беременной с рубцом на матке:
1. Вращение и приращение плаценты в области рубца.
Это состояние, когда плацента, прикрепляясь в области рубца, врастает своими тканями в мышцу матки или прорастает её. Здесь потребуется специальная подготовка до и вовремя операции, врачи с опытом проведения таких операций, да и сама операция будет не только кесарево сечение.
2. В сроках 36-37 недель беременности проводится ультразвуковое исследование рубца с допплерометрией для выявления наличия мышечной ткани в области рубца.
Такое исследование позволяет провести функциональную оценку рубца для возможности проведения естественных родов. Если в области рубца мышечная ткань отсутствует, то роды возможны только оперативным путём! И никакая толщина рубца, даже если она измерена правильно, не даёт возможности оценки прогноза родов. К сожалению, этот атавизм врачебной практики ещё прочно сидит в головах врачей, особенно в женских консультациях, и они достаточно часто гоняют беременных на УЗИ измерить толщину рубца.
3. Тяжёлая преэклампсия. Это грозное осложнение второй половины беременности,характеризующееся повышением давления более 160\100 мм.рт.ст, белком в моче более 3 г\л, неврологической симптоматикой, изменениями показателей в анализах крови. А если ещё есть рубец на матке, то роды будут только оперативные.
4. Наличие костных изменений в малом тазу в результате заболеваний костной ткани, переломов, травм, тяжёлой формы симфизита.
5. При других, так называемых, экстрагенитальных заболеваниях, при которых нельзя рожать через естественные родовые пути.
Про эти заболевания беременная уже должна знать к 38 недели, так как они выявляются во время беременности, даже, если женщина всегда считала себя абсолютно здоровой.
Первое из осложнений, это то, что роды закончатся кесаревым сечением, если что-то пойдет не так, например, начавшаяся гипоксия\асфиксия плода. Второе, это разрыв матки по рубцу при его несостоятельности во время родовой деятельности. Это осложнение можно практически полностью исключить, если (см. выше) сделать УЗИ/допплерометрию рубца перед родами. Ответ на этот вопрос, как раз, состоит в чётко прописанном плане врача перед родами за подписью беременной. Проверить это очень легко – проводится УЗИ рубца прямо в родзале, которое подтверждает целостность рубца. При каких-то сомнениях врача, проводится под наркозом ручное обследование полости матки, которое на 100% гарантирует целостность матки. В конце хочу обратить внимание на тот факт, что при самостоятельных родах при рубце на матке, женщины чаще соглашаются на последующие беременность и роды. У них уже есть положительный опыт и самое главное уверенность в своих силах и опыте врача. Такие женщины на роды всегда возвращаются к «своему» врачу, который провел предыдущие роды естественным путём. Это огромное доверие! Я твёрдо убеждён, что все конфликты между врачом и пациентом происходят от недостатка информации, которую врач должен донести до пациента в полном объёме, возможно, даже не один раз.
Статью подготовил Понкрашкин Александр Валентинович, руководитель отделения пренатальной диагностики Немецкой семейной клиники
Источник: https://german.clinic/about/articles/rubets-na-matke-beremennost-i-rody/
Криобанк
Ни одна беременная не застрахована от различных осложнений. О них онаможет узнать на разных сроках своего «интересного» положения. Одним из такихдиагнозов, омрачающим настроение будущей мамочки, может стать низкаяплацентация. Что это такое, можно ли распознать это состояние до проведенияУЗИ, что делать для сохранения беременности и как будут проходить роды — мы
дадим ответы на эти вопросы.
Что такое низкая плацентация?
Плацента – орган, необходимый для развития и успешного вынашиванияплода. Он формируется в матке. Через кровеносную систему плаценты эмбрионполучает полезные вещества и кислород.Когда формируется плацента? Начальный этап этого процесса начинаетсяближе к седьмому дню после зачатия. В этот период вокруг плода развиваетсяпредшественник плаценты – внешняя оболочка.
Процесс ее формированиязавершается к 20 неделе беременности.От места прикрепления плаценты на стенке матки зависит протеканиебеременности и родов. В идеале плацента прикрепляется в самой верхней точкевнутри матки: здесь лучшие условия для развития эмбриона и отличный кровоток.Но нередко у беременной диагностируют низкое расположение плаценты. Это иесть низкая плацентация.
При этом состоянии эмбрион прикрепляется ближе к
выходу из матки (зеву) ближе, чем на 5,5-6 см.
Причины низкого прикрепления плаценты
Почему бывает низко расположена плацента? Причин много. Условно их делятна врожденные и приобретенные — из-за перенесенных болезней, операций,абортов.
К причинам низкого прикрепления плаценты относят:
- аномалию развития внутренних половых органов женщины;
- возраст более 30 лет;
- воспалительные заболевания слизистой матки и органов малого таза;
- наличие заболеваний, передающихся половым путем;
- ранее перенесенные операции на репродуктивных органах;
- новообразования в матке;
- многоплодную беременность;
- большое число родов;
- роды с кровотечением и отделением плаценты;
- искусственное прерывание беременности (аборты)
Симптомы низкой плацентации
Диагноз ставит врач при проведении ультразвукового исследования. К
тревожным «звоночкам», на которые нужно обратить внимание относят:
- тянущие боли внизу живота и в пояснице;
- кровотечение (независимо от их обильности, сразу же обращайтесь кврачу);
- пониженное артериальное давление;
- слабость;
- повышенная утомляемость;
- головокружение.
Однако наличие этих симптомов не является обязательным. В любом случае,если хоть один из них присутствует, обратитесь к врачу, который ведет
беременность.
Опасность низкой плацентации для течения беременности
Если опущена плацента, то плод по мере роста давит на нее. Это можетпривести к кровотечениям и отслойке плаценты. Последнее – серьезная угроза нетолько для жизни будущего малыша, но и для жизни беременной.Еще чем грозит низкая плацентация, так это угрозой выкидыша и другимиосложнениями.По мере роста плода плацента сдвигается.
При низкой плацентации попередней стенке не исключено обвитие пуповиной и перекрытие выхода из матки.Если у беременной низкая плацентация по задней стенке, то осложнений можетбыть больше. Субъективно женщина может чувствовать давление внизу живота,жаловаться на боль, которая по мере роста плода будет усиливаться.
Так как внижней части матки мало сосудов, из-за опущенной плаценты плод может
недополучать кислород и полезные вещества.
Центральное (полное) предлежание плаценты
Это – более серьезный диагноз, чем низкая плацентация у беременных. Прицентральном предлежании плацента находится внизу матки, перекрывая выход изнее. Встречается также частичное предлежание — краевое и боковое. В первомслучае ткань плаценты на две трети закрывает выход из матки, во втором – неболее трети ее зева. При центральном предлежании плаценты роды проводят
путем кесарева сечения.
Всегда ли стоит беспокоиться?
На последних месяцах беременности плацента часто поднимается. Поэтому досередины срока низкое расположение плаценты – лишь подсказка гинекологууделить пациентке особое внимание. Если до 36 недели плацента так и не
поднялась выше, в 38 недель беременную лучше госпитализировать в стационар.
Лечение при низком расположении плаценты
Не существует какого-либо лечения этого состояния. Есть толькорекомендации, которым нужно следовать. В любом случае, лучше поберечь себяи будущего малыша.
При низкой плацентации нужно:
- исключить серьезные физические нагрузки;
- высыпаться и много отдыхать;
- правильно питаться, чтобы ребенок получал нужное количествовитаминов;
- обращаться к врачу, если что-то беспокоит;
- оставаться спокойной;
- во время сна подкладывать подушку под ноги — они должны быть вышеуровня таза;
- временно отказаться от интимной жизни;
- лечь в стационар, если до 36 недели плацента не поднялась.
Низкая плацентация при родах
Роды при подобном диагнозе обычно проходят естественным путем, еслиплацента не перекрывает зев матки. Многое зависит от того, как лежит ребенок:— головкой к зеву матки – малыш появится естественным путем, если нет другихпоказаний к кесареву сечению;— проведут плановое кесарево сечение, если малыш расположен неправильно.Для роженицы в любом случае главное настроится на благоприятный исход, не
нервничать и доверится профессионалам.
Вклад в будущее ребенка и его родных – пуповинная кровь
У вас есть возможность сразу после рождения попросить врачей собратьпуповинную кровь. В ней содержатся стволовые клетки, которые применяют прилечении различных заболеваний: начиная от диабета и вирусных заболеваний, изаканчивая болезнями иммунной и кровеносной системы.
Стволовые клетки в условиях криозаморозки сохраняют свои жизненно важныесвойства на протяжении десятков лет. При этом их можно использовать длялечения как самого ребенка, и его родных.Сегодня методики лечения с помощью стволовых клеток успешно применяютво всем мире.
В Украине лидирующие позиции по разработке и применению такихметодик принадлежат Институту клеточной терапии. Стволовые клетки
пуповинной крови хранятся в Криобанке Института клеточной терапии в
специальных контейнерах при гарантированном поддержании нужных условий.
Почему стоит сохранять пуповинную кровь в Криобанке?
Сегодня более 100 заболеваний можно излечить с помощью стволовых клеток.Процедура забора пуповинной крови возможна только при рождении ребенка –в момент перерезания пуповины. И для ребенка, и для роженицы это абсолютнобезопасно и безболезненно.
Когда счет идет на дни, а возможности срочно найти подходящего донора нет,то единственный выход – лечение с применением стволовых клеток. Если поискдонора занимает месяцы, то подготовка стволовых клеток – несколько часов.Чувство максимального спокойствия за самое ценное в жизни – за детей,возможно лишь если вы на 100% уверены, что нужное лекарство под рукой.
Онохранится в Криобанке Института клеточной терапии и доступно вам и вашей
семье по первому требованию.
Источник: https://cryobank.ua/articles/nizkaya-platsentatsiya-pri-beremennosti-simptomy-chem-grozit-i-kak-lechit/
«Рисков при кесаревом сечении больше, чем при естественных родах». Акушер-гинеколог о патологиях
Заведующий акушерским отделением патологии беременности 1-й городской клинической больницы Минска Сергей Пацеев проработал в этой клинике более 20 лет. Об этом докторе в интернете очень много хороших отзывов. Сергей Владимирович говорит, что сейчас их уже не читает, хотя раньше просматривал.
— Я просто понял, что делаю то, что должен. Если все проходит хорошо: и беременность, и роды, то и читать отзывы не надо, по женщине все видно, — говорит он.
В отделение, где он работает заведующим, поступают пациентки, у которых во время беременности возникли осложнения. Та же преэклампсия, когда поднимается артериальное давление, в моче появляется белок, отеки. Сюда же попадают беременные минчанки с сердечно-сосудистыми и эндокринными заболеваниями, в том числе с сахарным диабетом.
«Гипертензия вызывает неправильную закладку сосудов плаценты»
— Чем высокое давление может осложнить беременность?
— Любое хроническое заболевание само по себе может ухудшать течение беременности. При этом и беременность может оказать негативное влияние на течение этой болезни. Беременность — нагрузка на женский организм, а из-за хронического заболевания организм с этой нагрузкой может не справиться.
Заведующий акушерским отделением патологии беременности 1-й городской клинической больницы Минска Сергей Пацеев
Фетоплацентарный комплекс закладывается на ранних сроках беременности. И от того, как заложилась плацента, зависит, как беременность будет дальше развиваться. Если говорить об артериальной гипертензии, то само ее наличие вызывает неправильную закладку сосудов плаценты. И если в начале беременности плацента справляется со своей нагрузкой, то на поздних сроках, когда ребенок становится больше, плацента не сможет обеспечить развивающегося малыша.
— Это происходит всегда при артериальной гипертензии?
— Изменения в сосудах при артериальной гипертензии есть всегда, вопрос в том, что если женщина готовится к беременности, то ее состояние компенсированное. А если она этого не делает, то во время беременности возникают проблемы.
— Что помимо плаценты может измениться?
— Артериальная гипертензия накладывает отпечаток на состояние мамы. Она может вызвать те же проблемы с мозговым кровообращением, ишемические нарушения, аритмию. Беременность дает большую нагрузку на организм, и это зачастую приводит к ухудшению состояния женщины.
— При артериальной гипертензии принимают лекарства, которые снижают давление. Во время беременности женщины их продолжают принимать?
— Есть препараты, которые во время беременности противопоказаны. Но есть и те, которые разрешены. Женщина должна сказать акушеру-гинекологу, что планирует беременность, и если она принимает лекарства, которые ей противопоказаны в таком состоянии, ей выпишут другие.
— Вы работаете в роддоме больше 20 лет. За это время женщин с высоким давлением стало больше?
— У нас в отделении от 25% до 32% пациенток имеют те или иные сердечно-сосудистые заболевания. Но это количество связано со спецификой нашего отделения и роддома в целом. Ведь именно за нашим роддомом закреплены такие пациентки. Однако их количество действительно несколько выросло. Думаю, это связано с тем, что сейчас женщины стали позже выходить замуж и позже рожать. Когда женщина беременеет, у нее уже есть багаж каких-либо хронических заболеваний.
«При тяжелом сахарном диабете беременность противопоказана»
— Правильно ли я понимаю, что раньше женщинам с сахарным диабетом не разрешали беременеть?
— Нет. Сахарный диабет — это тяжелое заболевание, но беременность противопоказана, только если у женщины диабет декомпенсированный, то есть уже есть проблемы с глазами, почками, периферическим кровообращением, нестабильные сахара. В таком случае нагрузка в виде беременности может привести к непоправимым последствиям.
— Каковы особенности ведения беременной женщины, если у нее сахарный диабет?
— Женщин с гестационным сахарным диабетом и инсулинозависимым сахарным диабетом I типа, которые попадают к нам, наблюдают несколько по-другому, можно сказать, более тщательно.
Они сдают больше анализов, потому что у них во время беременности может быть больше осложнений. Таких беременных чаще госпитализируют, в том числе и планово. Уже на малом сроке беременности их направляют в больницу, чтобы обследовать и выявить возможные факторы риска, чтобы научить адекватно воспринимать беременность, придерживаться диеты и контролировать уровень сахара в крови.
Если есть показания, то ближе к сроку беременности в 12 недель женщина снова попадает в стационар и ее снова обследуют. Затем ее кладут в больницу на сроке до 22 недель, а потом и на сроке 24−26 недель беременности, потому что в это время в организме меняется регуляция углеводного обмена. Если диабет тяжелый, то беременные могут быть госпитализированы еще и ближе к 36 неделям беременности. И их опять будут обследовать.
— Женщина почти всю беременность лежит у вас
— Нет, ну что вы. Это относится к тяжелым формам сахарного диабета, просто мне хочется показать, как много внимания уделяется этим женщинам. Может быть, именно поэтому у нас неплохие результаты в ведении беременных с сахарным диабетом и сердечно-сосудистыми заболеваниями.
— Беременная с сахарным диабетом рожает сама или с помощью кесарева сечения?
— Это решает консилиум, оценивая все факторы риска: состояние ребенка, его вес и расположение, наличие у мамы осложнений, связанных с экстрагенитальной патологией.
Мы собираемся консилиумом, который практически всегда состоит из врачей разных специальностей: акушеров-гинекологов, кардиологов, эндокринологов, часто приглашаем детских неонатологов и анестезиологов. План родов составляется исходя из минимальных рисков для женщины и ребенка. Если мы видим, что в конкретной ситуации женщина может родить сама, предлагаем естественные роды. Всегда лучше, когда женщина рожает сама и все протекает естественно.
— Но сам по себе сахарный диабет является одним из показаний для кесарева сечения?
— Только тяжелая форма сахарного диабета.
— А высокое давление?
— Сама по себе артериальная гипертензия не является показанием для кесарева сечения. Но зачастую при наличии артериальной гипертензии у будущей мамы есть еще и какие-либо осложнения беременности, как минимум плацентарная недостаточность. При этом состоянии страдает плод.
Артериальная гипертензия может вызывать преэклампсию, когда повышается давление и в моче появляется белок. В такой ситуации мы тоже делаем кесарево сечение. Однако чаще всего нам удается контролировать состояние женщины с помощью лекарств, психотерапии — и в этом случае показаний для кесарева сечения нет.
— Получается, если у женщины сахарный диабет или артериальная гипертензия, ей важно планировать беременность.
— Безусловно, наличие хронических заболеваний у женщины — это повод перед беременностью обратиться к специалистам, оценить состояние здоровья и провести снижающие риски мероприятия. Кстати, такие мероприятия, как «Марафон женского здоровья — 2019», позволяют многим парам, планирующим беременность, несколько иначе взглянуть на свое здоровье и образ жизни.
«Рисков при кесаревом сечении намного больше, чем при естественных родах»
— Почему-то у нас женщины очень свободно относятся к возможности сделать кесарево сечение. Но это операция, у которой есть свои риски как для мамы, так и для ребенка. Причем как во время самой операции, так и после нее, например, гнойно-воспалительные заболевания, спаечная болезнь, бесплодие. А ведь пара может планировать иметь несколько детей Эти моменты тоже нужно учитывать.
— Так что является абсолютным показанием к кесареву сечению?
— Мы разделяем показания к выполнению кесарева сечения на абсолютные и относительные. Допустим, если у мамы настолько узкий таз, что ребеночек не сможет пройти через родовые пути, если есть опухоли или костные изменения, препятствующие рождению ребенка, если ребенок лежит поперечно, — это абсолютные показания к кесареву сечению. Также таким показанием является предлежание плаценты, когда она перекрывает выход из матки и раскрытие шейки матки может спровоцировать кровотечение.
Есть относительные показания к кесареву сечению. Это значит, что при определенных условиях женщина может родить сама. Например, если у нее раньше было кесарево сечение, но мы ее обследовали и видим, что она может родить. Но вы должны понимать, что в этом случае, как и в других, мы не выступаем за роды любой ценой через естественные родовые пути. Если у женщины рубец на матке и мы видим, что в родах есть отклонения от нормального течения, то предлагаем кесарево сечение.
— То есть установки, что преимущественно должны быть естественные роды, у нас нет?
— Приказа, чтобы все рожали через естественные родовые пути любой ценой, нет. И нет того, что мы любой ценой должны уменьшить количество кесаревых сечений. Мы всегда пытаемся минимизировать риски для мамы и ребенка.
— Какой процент женщин в вашем роддоме рожают сами?
— За счет того, что у нас в роддоме находится городской центр экстрагенитальной патологии, количество кесаревых сечений у нас больше, чем в других роддомах: может доходить и до 30%. Но у нас рожают, на самом деле, достаточно тяжелые в плане состояния здоровья пациентки.
— Сейчас после кесарева сечения маму с ребенком выписывают через пять дней. Мало кто думает о негативных последствиях этой операции, скорее — о том, что они могут быть во время естественных родов.
— Есть страны, где кесарево сечение делают по желанию женщины. Беларусь не относится к этим странам. У нас протоколами определены показания для этой операции, мы стараемся соотносить все возможные риски. И рисков при кесаревом сечении намного больше, чем при естественных родах. Это риски и во время операции, и после родов, чаще возникают кровотечения, воспалительные процессы.
— Крупный ребенок считается показанием для кесарева сечения?
— Крупный плод — относительное показание для кесарева сечения. Бывает так, что плод крупный, но у женщины емкий, то есть вместительный таз. Такие женщины, несмотря на крупный плод, рожают сами, причем даже без родового травматизма. Но если приходит худенькая женщина с узким тазом, то она чаще всего не может сама родить крупного ребенка.
— Сейчас пациентки стали более капризные, чем 20 лет назад?
— Раньше не было возможности найти любую информацию в интернете. Интернет — в данном конкретном случае это и благо, и зло. Почему зло? Во-первых, пациентки не всегда понимают, насколько информация о болезни или осложнении беременности, которую они нашли, соотносится с их конкретным случаем, но очень часто переносят ее на себя.
Во-вторых, пациентки ориентируются на отзывы других: «Раз я прочла, что там плохо, значит, там плохо». Однако ни одна женщина не напишет, что во время родов не выполняла и отказывалась от рекомендаций медиков. А если случается какое-то ЧП, то обязательно виноваты врачи. Начитавшись негатива, многие приходят на роды не с позитивным настроем, а с багажом недоверия и сомнений.
— И как вы с ними работаете?
— У нас все больше и больше времени уходит на то, чтобы переломить какие-то негативные ожидания. Мы объясняем, рассказываем, переубеждаем, но иногда это сделать очень тяжело.
Источник: https://news.tut.by/society/648474.html
Беременность и роды в Эстонии. Пошаговая инструкция
Появление малыша – событие невероятно радостное и долгожданное. Однако как подготовится к счастливым переменам, если вы только что переехали в новую страну? Что делать, куда обращаться и как себя вести? Когда дело касается новой жизни – вопросов множество. В этой статье мы постараемся дать максимально подробную пошаговую инструкцию по беременности и родам в Эстонии.
Первые шаги
Как только вы узнали о грядущем прибавлении, нужно сразу же обратиться в женскую консультацию. В частности, в Таллине можно выбрать один из двух роддомов, где ведется прием и обследование беременных: Женская клиника при Восточно-Таллиннской больнице и роддом Пельгулинна. Будущая мама может выбрать любое учреждение независимо от места жительства.
При первом же звонке вас запишут на первичный прием к врачу-акушеру, но только не сразу, а на сроке примерно в 3-4 недели. Во время телефонного разговора сразу укажите, что вы уверены в своей беременности, тогда очередь к врачу заметно сократится. На данном приеме доктор проводит анализы и УЗИ на подтверждение беременности, проводит беседу с пациенткой о дальнейших планах и ее желаниях, а также оформляет «карту беременной» с последующим планом наблюдений на весь срок беременности.
Всем беременным женщинам в Эстонии при наличии временного вида на жительство (неважно, выдан ли он по работе, учебе, предпринимательской деятельности или же по браку), постоянного вида на жительства или гражданства предоставляется медицинская страховка.
Это значит, что все основные услуги, связанные с ведением беременности и родами, будут бесплатными.
Кроме того, центры женской медицины предлагают и разнообразные платные услуги, такие как консультации по уходу за ребенком для мам и пап, плавание, гимнастика и даже йога для беременных.
Перечень всех платных и бесплатных услуг можно посмотреть здесь и здесь. Все консультации, занятия и мероприятия проходят на русском и эстонском языках (по выбору). Еще один плюс: при посещении лекций и консультаций вместе с будущим отцом ребенка стоимость не увеличивается. Цена одной лекции по уходу за новорожденным составляет 7 евро (можно приобрести абонемент на 6 лекций, тогда стоимость составит 36 евро).
Если у вас не оформлена медицинская страховка в Больничной кассе (полная медицинская страховка), то при подтверждении беременности вы в любом случае имеете на нее право. Для этого нужно подать заявление и справку от врача-акушера в бюро обслуживания клиентов Больничной кассы (телефон для справок – 16363).
Никаких дополнительных документов, связанных с беременностью, никуда подавать не нужно. Врач самостоятельно поставит будущую маму на учет. С этого момента уже будут действовать дополнительные льготы по медицинскому обслуживанию (например, даже на стоматологические услуги).
Ведение беременности
После первичного приема врач назначает следующий прием у акушерки, которая, как правило, и ведет весь процесс беременности. Кстати, совсем не обязательно рожать в том же роддоме, где вы наблюдаетесь во время беременности.
Вы легко можете сменить не только медицинское учреждение, но даже и самого врача или акушерку при желании.
К слову, в каждый из роддомов можно прийти с экскурсией, где сотрудники расскажут и покажут, как все устроено и что ждет будущую маму в процессе беременности и родов.
До 32 недели беременности (включительно) каждые 4 недели необходимо приходить на прием к акушерке, чтобы следить за развитием малыша и общим состоянием будущей мамы. Почти перед каждым приемом (в зависимости от рекомендаций медицинского персонала) нужно сдавать различные анализы. Первый скрининг проводится в период до 12 недель, следующий – на 20 неделе и третий – на 30 неделе. На УЗИ можно приходить вместе с мужем или любым другим близким родственником.
Само ведение беременности в Эстонии, как отмечают уже прошедшие через это девушки, очень комфортное и спокойное. Отношение врачей и акушеров – приятное и уважительное, без какого-либо давления и настоятельных рекомендаций.
При возникновении абсолютно любой ситуации (ухудшение самочувствия, какие-либо неприятные ощущения или даже страхи) на любом сроке беременности можно тут же обратиться в отделение экстренной помощи при роддоме.
Там беременную всегда внимательно осмотрят, выслушают и помогут всем, чем только можно.
Также при роддоме работают генетик, консультант по питанию, психолог и социальный работник (о его услугах читайте ниже). К каждому из специалистов можно записаться на бесплатную консультацию и задать все интересующие вас вопросы.
Разнообразные ограничения по еде, времяпрепровождению и режиму для беременной женщины врач может дать только при наличии требующих того обстоятельств.
В целом эстонские врачи выступают за максимальное удобство и советуют прислушиваться к организму: тело будущей мамы само знает, что ему нужно или не нужно.
Декрет и прочие юридические тонкости
Как написано выше – при роддоме можно обратиться за консультацией к социальному работнику. Именно этот специалист является почти настолько же посещаемым, как и врач-акушер. Обратившись к соцработнику, вы сможете узнать абсолютно все и даже больше о разнообразных пособиях для матери и ребенка, предусмотренных Эстонской Республикой, а также, что важнее всего, – об отпуске по беременности и об отпуске по уходу за ребенком.
У каждой будущей мамы своя, индивидуальная ситуация. Кто-то имеет постоянную работу, кто-то учится, кто-то занимается домом и детьми. Для каждой будут свои варианты оформления декрета и так называемой родительской зарплаты. Не стесняйтесь спросить совета у профессионала – социальный работник при роддоме распишет схему дальнейших действий в деталях по каждому конкретному случаю.
Общая картина такова. Если беременная женщина официально трудоустроена, то ей необходимо уйти в отпуск по родам за максимум 70 – минимум 30 дней до даты предполагаемых родов. В целом же, 140 дней (от 70 до 30 до родов и оставшиеся из 140 дней после родов) так называемого отпуска по родам женщине выплачивается пособие в размере 100% от ее заработной платы (в течение последнего года).
Сразу после рождения ребенка мама или папа уже оформляют отпуск по уходу за ребенком. В течение 435 дней с момента появления малыша на свет один из родителей будет получать от государства «родительскую зарплату». Она рассчитывается в зависимости от среднегодового заработка.
Для сравнения, при средней зарплате в 1200 евро размер родительской зарплаты будет составлять почти столько же (от 1000 до 1200 евро ежемесячно).
Если же мама ребенка не работала в предыдущем календарном году, то она может получать пособие по уходу за ребенком в минимальном размере (около 540 евро в месяц). Папа ребенка имеет право оформить родительское пособие спустя 70 дней после рождения ребенка. Кроме того, отец может взять суммарно 10 дней оплачиваемого отпуска за 2 месяца до и 2 месяца после рождения малыша.
Если родитель, получающий родительское пособие, хочет продолжать работать, то он может рассчитывать на пособие в размере не меньше половины от своей месячной зарплаты. Точную информацию по расчету пособия вы найдете здесь.
По окончании декретного отпуска, в случае, если папа работает, а мама все еще не готова выйти на работу, она может оформить бесплатную государственную медицинскую страховку как супруга-иждивенец. Страховка будет действовать до исполнения младшему ребенку 8 лет.
Если мама ребенка не работала в предыдущем календарном году и не вышла на работу, при том, что отпуск по уходу за ребенком взял отец ребенка, то права на медицинскую страховку как супруга-иждивенец, пока отец не выйдет на работу, она иметь не будет.
Через полтора года ребенка можно отправить в ясли. К слову, резервировать место в детском саду лучше очень и очень заранее. Место в детском саду стоит недорого – в районе 60 евро в месяц.
Если же для ребенка не нашлось в нем место, то можно определить его в частный детский сад или же нанять квалифицированную няню с лицензией. В обоих случаях муниципалитет компенсирует часть затрат.
Все эти возможности, а также детали оформления всех документов как раз и объяснит социальный работник при роддоме.
Роды
9 месяцев ожидания истекли. Со дня на день в вашей семье появится малыш. Как советуют эстонские врачи, после того, как отошли воды (если женщина не чувствует каких-то проблем или особенного дискомфорта), есть еще несколько часов, прежде чем отправляться в роддом. Поэтому нужно спокойно собраться и засекать время между схватками, если они начались.
По прибытию в роддом женщину направляют в персональную палату, в которой есть все необходимое. Кстати, приехать на роды можно вместе с супругом либо с кем-то из родственников или близких – заранее обговаривать это не нужно. Роды проходят под четким наблюдением специалистов.
Также выполняются все желания будущей матери: способ родов (любая поза или, к примеру, роды в воде). Можно рожать с обезболивающим или без него. Кесарево сечение делают только по предварительным и серьезным показаниям.
После родов и тщательного осмотра матери и малыша врачи переводят женщину в 2-3-местную палату для последующего наблюдения, которое длится всего 2-3 дня, если при родах не было никаких осложнений.
Маме (а также и отцу ребенка, если он проживает в семейной палате) предоставляется трехразовое питание, причем разнообразное: безлактозное, диетическое или даже вегетарианское. 2-3-местная палата предоставляется также бесплатно, но за дополнительную плату (относительно небольшую) можно заселиться в персональную комнату. Так, после пары дней маму вместе с ребенком отпускают домой.
Как зарегистрировать малыша
В течение месяца после рождения ребенка родители должны зарегистрировать его в Регистре народонаселения. При регистрации составляется акт о рождении, и родители получают первый документ своего малыша – свидетельство о рождении.
Если мама и папа состоят в браке, который внесен в регистр народонаселения (брак зарегистрирован в Эстонии или брак, заключенный в другой стране, подтвержден в ЗАГСе), то всю процедуру можно осуществить на сайте eesti.ee. Если же нет, то нужно будет отправится в ЗАГС.
Подробнее о регистрации новорожденного читайте здесь.
С момента рождения и до достижения ребенком 19-летнего возраста ему полагается полная бесплатная медицинская страховка, которая включает в себя даже услуги по стоматологии. По рождению ребенок получает тот же статус, что имеют его родители в Эстонии на данный момент. Таким образом, ребенок может иметь временный или постоянный вид на жительство или же гражданство Эстонской республики.
IT Talent благодарит за помощь в подготовке материала Елену Миженину и Анну Шульгу – будущих мам, которые переехали в Эстонию и сейчас готовятся к появлению малышей.
Если вы являетесь хорошим IT-специалистом и мечтаете жить в Эстонии – современной и процветающей европейской стране, то обращайтесь к нам! Наш профессиональный рекрутер Алина ответит на все вопросы и подробно расскажет о том, как переехать в Эстонию, найти здесь работу и начать новую жизнь. Email для вопросов и резюме – alina@ittalent.ee.
Источник: https://ittalent.ee/ru/blog/beremennost-i-rody-v-estonii-poshagovaya-instrukciya
Крупный плод: радость или причина для беспокойства?
Беременность – самая приятная пора ожидания рождения малыша. За время беременности женщина проходит много обследований, в том числе и несколько запланированных УЗИ.
На одном из таких УЗИ она может услышать такую фразу: «Мамочка, а ребенок то у вас – богатырь!» Это означает, что внутри вас развивается плод крупных размеров.
Многих будущих мам это очень пугает, они начинают волноваться, как будет рожать, сможет ли нормально доходить до конца беременности. Давайте разберемся, стоит ли волноваться по этому поводу.
Какой плод считают крупным?
Нормой считается, если ребенок рождается весом до 4 кг и ростом от 48 до 54 см. Если к моменту рождения ребенок весит от четырех до пяти килограмм, врачи говорят о крупном плоде. Хотя при этом не учитывается рост ребенка. Крупные малыши превосходят и по своему росту, он составляет на момент рождения до 56 см.
По статистике, количество крупных детей приходится на 5 – 10% всех беременностей. Врачи считают, что это связано с улучшением условий жизни и питания беременных женщин. Случаи рождения детей с массой выше пяти килограмм также известны, но они малочисленны.
Методы исследования
При каждом осмотре, начиная с 12 недели беременности, врач случает сердцебиение малыша, измеряет обхват живота и бедер женщины, измеряется давление и вес. Все это производится для того, чтобы четко наблюдать картину протекания беременности и отслеживать состояние здоровья будущей мамы и малыша.
Чтобы картина была наиболее полной, врач может расспросить о наследственности, о семейных патологиях, о том, с каким весом родились оба родителя. Из всего этого может диагностироваться подозрение на крупный плод. Подтверждение этому может дать только результат ультразвукового исследования. Оно вычислит примерную массу малыша. Определяется размер головки, окружность и диаметр живота, плечевой и бедренной костей плода.
Причины крупного плода
На самом деле причин развития крупного плода может быть много. Некоторые связаны с наследственностью, некоторые могут быть отзвуком состояния здоровья или прежнего образа жизни. Наиболее вероятные причины следующие:
1. Беременность протекает дольше положенного срока.
Иногда неверно были установлены срок родов, и малыш появляется на свет спустя 10-12 дней, но совершенно здоровым. Существуют и истинное перенашивание беременности, при котором наблюдается старение плаценты, околоплодные воды приобретают сероватый оттенок, у ребенка может наблюдаться сморщивание кожи.
2. Сахарный диабет.
Женщины, страдающие сахарным диабетом, должны обследоваться во время беременности тщательнее остальных. Статистика показывает, что вероятность рождения крупного ребенка у таких женщин выше.
Не позднее 32 недели такие женщины должны быть госпитализированы, чтобы находиться под постоянным контролем врачей. После тщательного обследования принимается решение о сроке родов.
Если плод крупный, а у пациентки диабет, встает вопрос об искусственной стимуляции родов на 36 неделе (не раньше). Это же решение врачи могут принять, если у женщины ухудшилось состояние, наблюдается многоводие, гестоз или снижение уровня сахара в крови.
На родах обязательно присутствие терапевта, который следит за уровнем сахара, принимает решение о введении инсулина.
3. Гемолитическая болезнь.
Данное заболевание возникает из-за резус-конфликта ребенка и его матери. Может развиться из-за отрицательного резус фактора матери и переданного в наследство от отца положительного резус фактора малыша. У ребенка снижается уровень гемоглобина в крови, проявляется желтуха, увеличивается печень и селезенка, а также накапливается жидкость в полости тела. Из-за этого появляется отечность и избыточный вес.
4. Наследственность.
Если родители малыша крупные и высокие, то вероятность, что ребенок будет таким же весьма высока. При этом следует учитывать не только то, как выглядят родители сейчас, а какими они были на момент рождения.
5. Вторая и последующие беременности.
По статистике, второй и последующие дети рождаются с большим весом, чем их старшие братья и сестры. Это объясняется тем, что организм женщины уже готов и обучен вынашивать плод (улучшается обмен веществ между малышом и мамой), а также тем, что женщина во время второй беременности меньше боится и волнуется.
6. Питание беременной.
Если беременная женщина злоупотребляет количеством пищи, богатой углеводами (сладким, мучным) у ребенка и у мамы может наблюдаться ожирение. Организм крохи набирает избыточный вес, поскольку вынужден работать как мамин.
Существует ли опасность при крупном плоде?
Самый ответственный момент – это роды. В процессе родоразрешения вынашивание крупного ребенка может вызвать некоторые сложности, которые могут сказаться на здоровье и самого малыша, и его мамы.
Иногда размеры головки ребенка и таза матери могут не соответствовать. Головке крупного ребенка очень трудно пройти по родовым путям, насколько бы сильной не была родовая деятельность. Крупный плод может стать причиной нарушения или прекращения родовой деятельности.
После рождения головки могут возникнуть проблемы с выведением плечевого пояса. Неонатолог потом обязательно должен проверить состояние ключиц и ручек малыша. Может возникнуть кровоизлияние в мозг у малыша из-за несоответствия размеров головки и таза матери. Естественное родоразрешение становится затруднительным.
Как избежать опасности?
Не впадайте в панику, услышав от врача, что у вас крупный плод. Просто, постарайтесь вместе с врачом определить причину. Возможно, потребуется постоянное наблюдение в стационаре до самых родов.
Если причина в наследственности или в большом потреблении сладкого, врач назначит специальную диету. Пища должна быть полезной, здоровой, но не способствовать набору веса.
Главное, не беспокоиться и не бояться родов. Врач заранее обсудит с вами течение родов. Назначат плановое кесарево сечение, в зависимости от показаний или займут выжидательную позицию.
Если в течение четырех часов с момента начала родовой деятельности наблюдаются признаки несоответствия головки малыша и таза, будет срочно сделана операция.
Поведение будущей мамы
Будущие мамы должны хорошо и грамотно питаться, при этом это нужно делать еще до момента наступления беременности, поскольку ребенок может унаследовать избыточный вес. Тщательно контролируйте количество углеводов, в последнем триместре их количество должно составлять не более 400 г.
Не отказывайтесь от помощи врачей, если были установлены патологии крупного плода. Лечение можно начать уже во время беременности, а это позволит избежать проблем со здоровьем у ребенка в дальнейшем.
Богатырь внутри вас – это прекрасный малыш, который просто требует к себе немного больше внимания, заботы и любви, но никак не причина для страха, переживаний и волнений.
Источник: https://www.votonia.ru/poleznye-sovety/v-zhivotike-u-mamy/?id=11434
Беременность и сетчатка
В период беременности главную угрозу зрительной системе представляет состояние сетчатки. Сетчаткой называют тонкий слой нервной ткани, расположенный с внутренней стороны задней части глазного яблока и поглощающий свет.
Она представляет собой сложное образование, главным в котором является тонкий слой светочувствительных клеток – фоторецепторов.
Сетчатка отвечает за восприятие изображения, которое проецируется на нее при помощи роговицы и хрусталика, и преобразование его в нервные импульсы, которые затем передаются в головной мозг.
Основными проблемами с сетчаткой являются: дистрофия сетчатки, разрыв сетчатки, отслоение сетчатки. Одна из проблем, которая волнует всех будущих мам – это сохранение зрения.
Чтобы предупредить возможные осложнения со стороны глаз во время беременности и родов, необходимо заранее определить состояние зрительной системы будущей матери и обязательно проверить сетчатку.
Врачи-офтальмологи настоятельно рекомендуют вне зависимости от того, как вы видите и есть ли у вас жалобы на зрение, пройти обследование на 10-14 неделях беременности. Помимо общего обследования зрительной системы обязательна диагностика глазного дна с расширенным зрачком. Если по итогам диагностики не будет выявлено никаких отклонений, то повторное обследование зрения специалисты советуют пройти ближе к концу беременности – на 32-36 неделях. Однако, если у вас близорукость, то врачи-офтальмологи рекомендуют наблюдаться ежемесячно. В период беременности изменению подвергается весь организм женщины, в том числе и ее зрение. Поэтому зрительная система требует от будущей мамы особенного внимания.
Какими будут роды?
Можно ли будет рожать самостоятельно или потребуется кесарево сечение? – по этому поводу беспокоится любая женщина, имеющая те или иные проблемы со зрением. Однозначно ответить на этот вопрос очень сложно. Ведь во многом решение о том, как будут проходить роды, основывается на ряде факторов. Таких как: состояние глазного дна и сетчатки, общее состояние, возраст и т. д.
Кесарево сечение – хирургическая операция, при которой плод извлекается через разрез передней брюшной стенки и матки. Риск для жизни и здоровья женщины при проведении кесарева сечения в 12 раз выше, чем при самопроизвольных родах. Поэтому, как и любая другая хирургическая операция, кесарево сечение выполняется строго по показаниям.
Кесарево сечение проводится в тех случаях, когда самопроизвольные роды невозможны или опасны для жизни матери или плода. К сожалению, одной из наиболее частых причин рекомендаций к кесареву сечению являются дистрофические изменения сетчатки.
Если у Вас близорукость
Риск возникновения отслойки сетчатки у женщин с близорукостью и изменениями на глазном дне возрастает при естественных родах из-за перепадов давления у роженицы.
В современной медицине для предупреждения распространения дистрофических изменений сетчатки и соответственно снижения риска отслоения сетчатки применяется профилактическая лазерная коагуляция.
В ходе этой процедуры выполняется так называемое «приваривание» сетчатки в слабых местах и вокруг разрывов. В точках коагуляции сетчатки происходит рубцевание. Вследствие этого возникает прочная связь сетчатки с сосудистой оболочкой.
Методика коагуляции заключается в нанесении нескольких рядов коагулятов по периферии сетчатки.
Когда можно делать периферическую профилактическую лазерную коагуляцию?
- До беременности в любой момент.
- Во время беременности до 35 недель.
Состояние сетчатки не всегда связано со степенью близорукости. Часто при высокой степени близорукости сетчатка остается стабильно удовлетворительной, на ней нет предразрывов, отсутствуют прогрессирующие дистрофические изменения. Бывает и наоборот, когда при слабой близорукости, не превышающей 1-3 диоптрий, на глазном дне наблюдаются дистрофические очаги.
Если вы планируете беременность или уже беременны, вам необходимо обязательно пройти обследование у офтальмолога с осмотром глазного дна. Помните, что вовремя сделанная несложная процедура укрепления сетчатки вполне может избавить вас от необходимости кесарева сечения.
Почитать по теме
Лечение глаз при беременности — вопросы и ответы
Оценка статьи: 4.7/5 (25 оценок)
Источник: https://excimerclinic.ru/retina/pregnancy/
Непростые роды: вопросы и ответы о кесаревом сечении
Для некоторых слова «кесарево сечение» уже звучат как страшный диагноз: проходить через операцию готова не каждая женщина. Хотя некоторые наоборот сами делают выбор в пользу этой операции, дабы не мучать себя предродовыми страхами. Но в любом случае вы, конечно, волнуетесь и не знаете, как все пройдет и к чему нужно быть готовой. В голове столько вопросов: какой будет анестезия, как я смогу ухаживать за малышом, когда полностью восстановлюсь, останется ли шрам?
Эта статья поможет вам разобраться со многими спорными моментами, быть готовой ко всем трудностям этого нелегкого испытания. Ведь кесарево сечение – это не просто роды. МамаPro.by постарается ответить на самые часто задаваемые вопросы.
1. Что необычного ждет женщину во время подготовки к КС в отличие от естественных родов (ЕР)?
Кесарево сечение – довольно сложная операция. Если есть показания к КС, то в период с 38 по 39 неделю беременности женщину кладут в стационар, чтобы обследовать и назначить дату операции. Перед днем КС к женщине приходит анестезиолог, собирает всю информацию о травмах, заболеваниях и операциях ранее и рассказывает о предстоящем виде анестезии.
Плановое кесарево сечение обычно проводят в первой половине дня. Накануне вечером – легкий ужин до 18.00, утром – нельзя есть и пить. Женщине выдают специальную сорочку, поверх которой можно надеть свой халат, чтоб не было прохладно. После обычных гигиенических процедур женщине делают клизму (ее также могут сделать вечером) и непосредственно перед операцией ставят мочевой катетер.
Познакомимся с медицинскими «атрибутами» операции поближе.
Мочевой катетер. Постановка катетера производится перед походом в операционную. Честно говоря, процедура не из самых приятных, но она крайне важна. Установленный в мочеиспускательный канал катетер позволяет мочевому пузырю оставаться пустым во время операции, что в свою очередь снижает риск травмирования и повреждения мочевого пузыря. К сожалению, в редких случаях бывают и такие исходы.
Тогда по цвету мочи, отделяемой по катетеру, можно судить о наличии повреждения и принимать срочные меры по восстановлению травмированных структур (мочеточника, мочевого пузыря). Еще один весомый плюс катетера вы оцените в первые сутки после операции, когда вставать с кровати будет крайне сложно, установленный катетер придется как нельзя кстати.
Как только вы сможете самостоятельно ходить, акушерка обязательно снимет его.
Клизма. Это обязательный атрибут не только при естественных родах, но и при кесаревом сечении. Пустой кишечник не оказывает давления на матку. И после операции опорожненный мочевой пузырь и прямая кишка не будут мешать матке сокращаться.
Компрессионный трикотаж. При наличии варикозного расширения вен нижних конечностей беременным рекомендуют носить компрессионный трикотаж на протяжении всей беременности и надевать компрессионные чулки непосредственно на сами роды или КС. Помним о правилах использования – надеваем чулки утром, не вставая с кровати. Это поможет снизить риск образования тромбов.
2. Как делают анестезию? Женщина будет видеть, что происходит?
Сегодня используют различные виды анестезии: как общая, так и спинальная. Способ анестезии зависит от ситуации и желания женщины, но окончательное решение принимает анестезиолог. При спинальной анестезии женщина «присутствует на операции». Она ничего не чувствует, но все видит. Перед ней ширма, за которой она видит только анестезиолога, а после рождения ребенка – его первые минуты жизни.
После операции КС ребенка практически всегда прикладывают к груди, если позволяет акушерская ситуация и состояние здоровья малыша. Так он в первые минуты своей жизни знакомится с мамой, ее микрофлорой. Пока мама не почувствует себя хорошо и не сможет полноценно осуществлять уход за малышом, ребенок будет находиться под присмотром медицинского персонала и на искусственном вскармливании. В среднем операция длится от получаса до часа.
3. Как делают разрез? А шрам останется?
Сейчас в основном делают поперечный разрез в нижней части живота длиной около 10 см. Если у женщины не первое кесарево сечение или ранее была полостная операция, то ей будут делать разрез по старому шву с иссечением старого рубца на коже.
От вида разреза, от особенностей телосложения женщины (например, веса) зависит и шов. Обычно используют саморассасывающийся шовный материал и выполняют «косметический» шов. Шрам от такого почти не заметен. Врачи стараются всегда проделать ювелирную работу.
Новой технологией в этом плане является бесшовный способ. Его делают с помощью специального биологического клея (такую процедуру проводят, например, в 6-ом роддоме). Шрам все равно останется, у кого-то более выраженный, у кого-то менее, это зависит от особенностей кожи женщины.
В роддоме обработка швов после КС проходит каждое утро. Обрабатывать их нужно вплоть до снятия. Швы на передней брюшной стенке снимаются на седьмые сутки после операции. Если к этому моменту вас выписали домой, переживать не стоит. На 7-е сутки достаточно обратиться в родильный дом, где проходили роды, и там вам снимут швы и обработают послеоперационную рану.
4. Что ждет молодую маму после кесарева сечения?
После операции женщиу переводят в ПИТ ( палату интенсивной терапии ). Через два часа после операции акушер-гинеколог приходит на осмотр, проверяет состояние матки, чтобы она была в тонусе. Не ранее, чем через 12 часов женщину переводят в послеродовую палату.
После операции маме нельзя вставать минимум 12 часов (максимально – до 24 часов в зависимости от способа анестезии). Пока она не может самостоятельно ухаживать за ребенком, его будут приносить только на кормление. Молоко приходит на 2-3 сутки, а пока женщина сможет кормить молозивом. Как только мама сможет самостоятельно ходить, ребенка отдадут на совместное пребывание.
И несколько советов:
- вы столкнетесь с сильным болевым синдромом после операции, поэтому не стоит оказываться от обезболивания. Болевые ощущения будут сохраняться минимум 10 дней, а в целом процесс восстановления займет полтора-два месяца;
- для облегчения боли надевайте бандаж. Это приспособление для поддержки и фиксации органов малого таза, мышц передней брюшной стенки при их дряблости после операции, для предупреждения растяжек. Кроме того, он облегчает физические нагрузки, связанные с уходом за новорожденным, ускоряет процесс сокращения матки, уменьшает мышечное напряжение. Бандаж одевается в первые же день после операции;
- нужно будет тщательно следить за температурой и пульсом весь послеоперационный период. Повышенные пульс и температура могут стать признаками начала воспалительного процесса.
5. Как питаться после операции?
В первые сутки после операции разрешена только негазированная вода! Женщине после родов нужно пить минимум полтора-два литра. Но тяжелую бутылку нелегко поднять, сил у женщины нет, поэтому можно взять несколько маленьких бутылок или специальную соломинку.
На вторые сутки разрешена только легкоусвояемая пища: бульон, сваренный из нежирных сортов мяса (индейка, крольчатина, говядина), отварное нежирное мясо, лучше перетертое на блендере, творог и йогурт без добавок, сок, чай, компот, кисель.
На третьи сутки можно употреблять в пищу паровые котлеты, тефтели, каши, сыр, овощные пюре, кефир, запеченные яблоки.
Если в течении этих трех дней нет проблем со стулом и с кишечником, тогда постепенно расширяем свой рацион. Помним о возможности возникновения аллергии у малыша – не едим аллергены (цитрусовые, ягоды, шоколад и др.), а также не забываем о возможности избыточного газообразования у ребенка (капуста, бобовые, хлеб, виноград).
6. Как и когда вставать и ходить в туалет?
Встать после операции КС вам разрешат минимум по истечению 12-ти часов после операции. Вставать с постели обязательно нужно правильно. Желательно делать это в присутствии медицинского персонала в 5 легких шагов:
- аккуратно поворачиваемся на бок;
- свешиваем ноги с кровати;
- медленно переводим тело в сидячее положение; нужно немного посидеть, чтобы не закружилась голова;
- опускаем ноги на пол и встаем прямо;
- делаем первые небольшие шаги.
В туалет начинаем ходить сразу после того, как встали с постели и удалили катетер. Помните, чем выше послеоперационная активность (в рамках допустимого, конечно), тем ниже риск возникновения спаек у вас в животе. Иногда могут возникать трудности с походом в туалет «по-большому», помочь могут слабительные средства или клизма.
7. Когда выпишут домой?
Сегодня в родильных домах РБ активно популяризуется ранняя выписка. Если состояние вашего здоровья позволяет (результаты анализов, УЗИ, данные гинекологического осмотра), акушер-гинекологи могут отпустить вас домой уже на пятые сутки после КС. Но важно, чтобы к выписке был готов и ваш малыш. Об этом скажет врач неонатолог.
8. Когда можно начинать планировать следующую беременность?
Беременность после КС необходимо планировать не ранее чем через 2 года. С чем это связано?
- После КС на матке формируется рубец, на полное заживление которого требуется именно такой промежуток времени. Если беременность наступит раньше – рубец может быть несостоятельным. Беременная матка будет постоянно растягиваться, что может привести к ее разрыву.
- После КС, как и после любой операции, организм переживает стресс, поэтому ему нужен реабилитационный период.
- Могут начаться проблемы с плацентой. Часто диагностируется ее отслойка. Такое серьезное осложнение может привести даже к гибели плода.
Что касается кесарева сечения и естественных родов, то здесь надо понять одно: операция дает женщине возможность стать мамой, а уж каким способом это произошло – неважно. Главное – теперь у нее есть ребенок. Да, заниматься с малышом будет намного тяжелее, чем женщинам, родившим самостоятельно. Да, у вас будет болеть шов, несмотря на обезболивающие средства. Но все эти ощущения точно заглушит новые, до этого не испытываемые вами эмоции.
Скоро на МамаPro.by поговорим о том, что часто волнует будущих мам, – анестезии при родах. Разберем, какие методы обезболивания есть сейчас, повлияет ли это на здоровье ребенка и сделаем обзор цен в Минске.
Источник: https://mamapro.by/bremennost/neprostye-rody-o-kesarevom-sechenii/
Вторые роды: как проходят и к чему должна быть готова роженица
Бытует расхожее мнение, что вторые роды легче первых. Это не совсем так. Первый опыт помогает женщине проще переносить последующие беременности. Женщина меньше переживает из-за незнакомых ощущений, умеет справляться с типичными для этого положения проблемами.
Рожавшая женщина уже знакома с основными этапами подготовки к родам. Но не стоит забывать, что каждые последующие роды проходят индивидуально. Ждать, что все пройдет в точности, как первый раз, не стоит.
Особенно не стоит рассчитывать на повторение прошлого сценария, если между беременностями прошло пять и более лет.
Первая и вторая беременность: что общего
С биологической точки зрения, все беременности проходят одинаково. Каждая беременность делится на три триместра. Внутриутробное развитие плода проходит те же этапы в то же время. Во второй беременности женщина также может испытывать специфические недомогания: утреннюю тошноту, расстройства пищеварения, отеки ног. Живот начнет увеличиваться примерно на 20 неделе, а нормальные роды пройдут через 40 недель после зачатия.
Так же, как и при первой беременности, женщине стоит беречь себя, чтобы не спровоцировать самопроизвольное прерывание беременности или развитие патологий у ребенка. Рекомендуется отказаться от вредных привычек — курения, употребления алкоголя, — и чрезмерных физических нагрузок. А вот легкая разминка каждый день, наоборот, рекомендуется. Стоит держать под контролем пищевой рацион: исключить потенциальные аллергены, сократить потребление сладостей, добавить богатые клетчаткой овощи.
Медицинское сопровождение беременности тоже не меняется: женщина делает стандартные анализы и исследования, проходит скрининги плода. За пару месяцев до вторых родов в женской консультации или больнице будущей матери предложат пройти подготовительный курс. Лучше от него не отказываться: многие нюансы могли забыться, особенно если с первых родов прошло несколько лет.
Особенности второй беременности
Когда беременная женщина становится на учет к врачу, доктор всегда задает вопрос о том, какая это беременность по счету. Но на то, как проходит беременность, это практически не влияет.
Вот некоторые факторы, которые влияют на ход повторной беременности:
- Индивидуальные особенности плода;
- Наследственность со стороны родителей женщины;
- Наследственность со стороны отца ребенка (особенно в случае разных отцов детей);
- Условия жизни будущей матери;
- Время года;
- Диета во время беременности, прием лекарственных препаратов;
- Прочее.
Стараться свести внешние отличия к минимуму, чтобы облегчить вынашивание плода, нет особого смысла. Дело в том, что каждый раз женщина дает жизнь новому человеку, со своим уникальным набором генов и других особенностей. Плод, а точнее, его биологические характеристики, тоже активно влияет на процесс беременности. Поэтому даже если внешние условия жизни женщины не меняются, течение беременности может отличаться.
Как проходят вторые роды
Если вторые роды следуют вскоре за первыми, будущей матери надо учитывать следующие особенности.
- Отсутствие «тренировочных схваток», так называемых предвестников.
- Отсутствие «опущения живота» как признака приближения родов.
- Отход значительной слизистой пробки.
В первой беременности приближение родов обычно происходит постепенно, с тренировочными схватками и другими признаками скорых родов. Во второй беременности родовой процесс, как правило, начинается резко, схватки проходят более интенсивно, и общее время родов меньше. Поэтому женщине следует внимательнее следить за своим состоянием, и при первых признаках родов обратиться в клинику, особенно после 37-й недели беременности.
Хорошая новость для повторно рожающих в том, что родовые пути становятся эластичнее, шейка матки открывается быстрее. Это, во-первых, сокращает общее время родового процесса, а во-вторых, снижает риск трещин и разрывов. Для малыша это также снижение риска родовых травм.
Широко распространено мнение, что вторая беременность продолжается меньше первой. Однако статистика не подтверждает этого: срок беременности каждый раз индивидуален.
Вторые роды после кесарева сечения
Раньше после кесарева сечения женщина уже не могла родить естественным путем. Современные технологии позволяют вернуться к естественным родам после этой операции при соблюдении ряда условий. Что нужно оценивать, планируя вторые роды после кесарева сечения:
- Состояние послеоперационного шва;
- Осложнения после первой операции: воспаления шва, повышение температуры;
- Состояние здоровья роженицы, наличие других показаний к операции;
- Положение ребенка в матке, крепление плаценты;
- Историю других операций на органах брюшной полости.
Если у женщины нет проблем со здоровьем, шов ровный и хорошо заживший, плацента не закрепилась в матке на месте шва, а положение ребенка нормально, естественные роды после кесарева сечения вполне возможны.
Следует также учитывать, что большинство рекомендаций для повторнородящих актуальны только в первые 5-7 лет после родов. После этого периода организм многих женщин восстанавливается настолько, что повторные роды проходят практически так же, как и первые.
Источник: https://leleka.com.ua/media-center/article-information/vtorye-rody-kak-prokhodyat-i-k-chemu-dolzhna-byt-gotova-rozhenits/