В интересном положении
Врач рассказала, когда беременных направляют к генетикам и на каком сроке достоверно известно, кто у вас родится
Возрастной ценз
— На УЗИ-диагностику в наш роддом направляют около 40 % беременных жительниц столицы, — ввела в курс заведующая отделением ультразвуковой диагностики Городского клинического родильного дома № 2 Татьяна Койпиш. — На базе нашего учреждения работает межрайонный центр пренатальной УЗИ-диагностики, руководителем которого я являюсь.
— Татьяна Владимировна, все знают, что такое районный центр, но межрайонный?
— Это центр, куда направляют на консультации и обследования женщин из разных районов Минска.
— И много таких желающих?
— В 2018-м мы обследовали 28 675 человек, из них в первом триместре беременности — 5 645. У 176 женщин обнаружили врожденные пороки развития плода. К сожалению, 43 беременности пришлось прервать по медицинским показаниям.
— За год ни 5, ни 10, а более 40 прерванных беременностей. Просто ужас! С чем это связано? Со слабым здоровьем женщин, плохой экологией, питанием?
— Разные бывают причины. Пороки развития будущего ребенка врачи находили и несколько лет назад. Со временем улучшилась диагностика, обследования проводят более грамотные специалисты. Да и заводить детей сегодня не спешат. По мере взросления женщины риски возникновения врожденных пороков развития у будущего младенца возрастают.
— Конкретнее: о каком возрасте будущей матери идет речь?
— 35 лет.
— Кто обозначил эту планку? Многие за рубежом в этом возрасте только первенца рожают.
— Специалисты (точно не назову, какие именно) проанализировали определенные возрастные категории женщин и здоровье новорожденных. Пришли к выводу, что у мам от 35 лет и старше чаще, чем у более молодых, рождались больные дети.
С точки зрения физиологии, половые клетки закладываются внутриутробно. У женщин в отличие от мужчин они не обновляются и с годами стареют. Поэтому и проблемы с репродуктивной системой могут возникнуть. Вместе с тем сказанное не означает, что после 45-50 лет женщина родит нездорового малыша.
Просто она должна более тщательно подготовиться к беременности.
— А если не было подготовки?
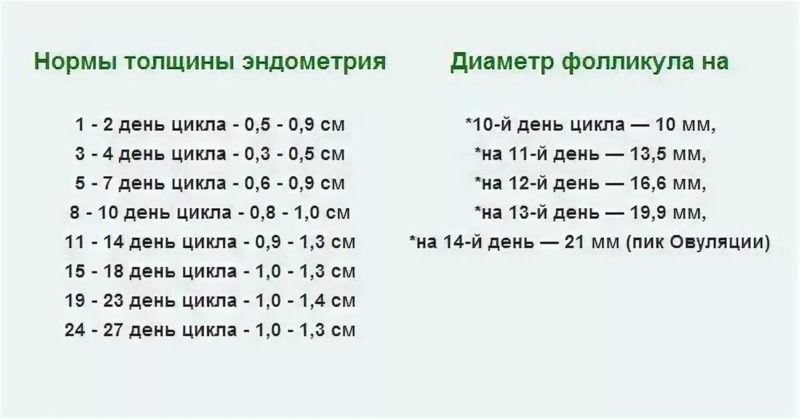
— Ей нужно хотя бы вовремя прийти на первое УЗИ. Его делают в первом триместре беременности (11 недель — 13 недель 6 дней). Также женщине предлагаем проконсультироваться у акушера-генетика.
При подозрении на наличие генетического заболевания у плода возможны два метода диагностики. В первом триместре исследуют плаценту под контролем ультразвука, а на 16-й неделе беременности анализируют околоплодные воды.
Медики делают укол в матку для последующего взятия околоплодных вод. В этих водах плавают клетки эпителия плода. Их берут на ДНК-диагностику.
— Обследования безопасны для будущего ребенка?
— Абсолютно. Но существует риск выкидыша. Он минимален.
— Женщина вправе отказаться от процедуры?
— Да.
В три захода
— Вернемся к обследованиям. Что предлагают медики в первом триместре беременности?
— Сделать УЗИ. Это нужно для диагностики врожденных пороков развития будущего ребенка. Кроме того, по маркерам хромосомных аномалий на столь раннем сроке беременности можно рассчитать риск рождения малыша с синдромом
Дауна. Если женщина попадает в группу риска, то направляем ее на консультацию в РНПЦ «Мать и дитя». Там выполняют дополнительную ДНК-диагностику. Уточню: мы в своем роддоме не ставим окончательный диагноз.
Во втором триместре (18-22 недели беременности) определяется соответствие будущего малыша сроку беременности. Смотрим, как он развивается. На третьем (32-34 недели беременности) продолжается поиск врожденных пороков развития плода, которые могут появиться после 20 недель беременности.
К примеру, врожденные пороки сердца, системная скелетная дисплазия, опухоль, киста в брюшной полости.
— Найдете опухоль, кисту, будете оперировать младенца в утробе?
— Такие операции в нашей стране не проводят.
— Куда в таком случае будущей матери податься?
— В РНПЦ «Мать и дитя».
— Часто обнаруживаете опухоль?
— Нечасто, но бывает. Опухоль почек, если небольших размеров, угрозы жизни младенца не представляют. Встречаются опухоли печени, головного мозга. К счастью, это единичные случаи. В 2018-м, например, ни одного такого не было. Иногда кисту яичников находим у плодов женского пола. Возникают новообразования из-за изменения гормонального фона мамы. Ребенок рождается, поступление гормонов прекращается и в большинстве случаев киста исчезает сама собой.
— Всегда ли данные УЗИ достоверны?
— Ошибки не исключены на ранних сроках беременности — до 12 недель. После их не бывает. Двойни, например, всегда видны. Но бывает, что изначально закладываются два плода — один развивается, другой нет. Это замершая беременность. Чаще всего происходит на сроке до 12 недель. Потом рождается один доношенный здоровый ребенок, а другой эмбрион рассасывается.
Девочка или мальчик?
— Тогда подскажите, на каком сроке беременности можно с точностью узнать, кто родится.
— Во втором триместре беременности. Первое УЗИ показывает пол ребенка только предположительно. На столь раннем сроке плод еще маленький и его наружные половые органы не сформированы. Зато на втором УЗИ младенца уже хорошо видно. И сказать, кто появится на свет, можно почти с 100-процентной уверенностью.
Бывает, будущий ребенок так расположится в утробе матери, что не видно, кто он по половому признаку. Но если женщине всенепременно хочется знать, кого она родит, просим ее немного погулять, потормошить плод и потом снова прийти на УЗИ. Обычно после подобных манипуляций младенец поворачивается, и врачи могут определить пол.
В нашем роддоме 90 % женщин, пришедших на обследование, хотят узнать пол будущего ребенка заранее. Но если не желают, мы не настаиваем.
В Городском клиническом родильном доме № 2 обследуют беременных, прикрепленных к этому медучреждению территориально. В первом триместре (11 недель — 13 недель 6 дней) делают УЗИ женщинам из 2, 3, 10, 25, 26, 32, 40-й поликлиник. Во втором и третьем триместрах (18-22 недели и 32-34 недели) женщинам из 1, 2, 3, 4, 5, 10, 12, 15, 20, 25, 26, 29, 32, 35, 39, 40-й поликлиник.
Акушер-гинеколог о подготовке к беременности
— При планировании беременности надо пройти обследования, обязательные для обоих партнеров, — пояснила руководитель Городского центра планирования семьи, акушер-гинеколог Жанна Романчук. — В частности, сдать анализ на группу крови и резус-фактор.
Будущим родителям нужно обследоваться на сифилис (реакция Вассермана), ВИЧ, гепатиты В и С. Эти же анализы придется неоднократно сдавать женщине во время беременности.
Провериться надо и на другие инфекции, передающиеся половым путем. Хроническая, невыявленная и непролеченная вирусная и бактериальная инфекции, передающиеся половым путем, могут привести к невынашиванию беременности.
Даже при отсутствии прямого влияния на плод инфекционный процесс чреват развитием хронического эндометрита у женщин и простатита у мужчин. Эти заболевания могут иметь такие последствия, как бесплодие, невынашивание беременности, нарушение внутриутробного развития плода вплоть до его гибели.
Источник: http://mk.by/2019/02/08/203248/
Замершая беременность: как пережить и не терять надежды. BEAUTYHACK
Врач акушер-гинеколог Клинического Госпиталя Лапино «Мать и дитя» Елена Силантьева рассказала, что делать, если с вами случилась замершая беременность, и объяснила, почему об этом сейчас так много говорят.
Почему об этом все говорят?
Случаи замершей беременности не участились сейчас, как думают многие, просто эту проблему чаще диагностируют.
Еще 10-15 лет назад ультразвуковые аппараты не позволяли врачам увидеть маленькое плодное яйцо в полости матки и поставить диагноз «невынашивание беременности» в 6 недель (если считать от момента первого дня последней менструации – а именно так принято в акушерстве). Только на этом сроке (и никак не раньше) врач может увидеть бьющееся сердце эмбриона.
А лет 20 назад женщина вообще не имела возможности говорить о замершей беременности, свое состояние она диагностировала как «задержка», ждала менструацию, которая приходила через пару недель. В итоге она могла лишь предполагать, что была беременна.
Сейчас есть лаборатории, где можно сдать анализ на хорионический гонадотропин человека (гормон, который начинает вырабатывать плодное яйцо, когда попадает в стенку матки). Это доступно и достоверно. Тест на беременность также основан на анализе на этот гормон, но его чувствительность на порядок ниже анализа крови, который сдается в лаборатории.
Почему случается замершая беременность?
Если у женщины не было абортов, выкидышей, воспалительных заболеваний, замершая беременность может быть связана с генетической патологией. Плод формируется с генетической ошибкой, то есть сама природа считает его нежизнеспособным.
Сейчас это наиболее частая причина неразвивающейся беременности на сроке 5-6 недель. После делается генетический анализ и анализ кариотипа обоих родителей. Чаще всего генетическая ошибка возникает уже на стадии формирования эмбриона. Она может повториться, но все очень индивидуально и зависит, например, от возраста (чем старше, тем больше вероятность).
Часто проблему замершей беременности сравнивают с тромбофилическими мутациями, и здесь много «интернетовских баек». Ко мне приходят девушки с замершей беременностью и уверенно говорят, что у них нашли те самые мутации, выкладывая «простыни» анализов на стол. В этом случае я всегда рассказываю историю своей соседки с тяжелейшим варикозным расширением вен.
У нее есть две дочери, двойняшки, которым 45 лет. Обе высокие, стройные, как мама, но одна постоянно ходит в брюках из-за варикоза, а у второй едва заметны вены на ногах, и при этом у них одинаковый генотип. Так получилось, потому что одна из них тренер по легкой атлетике, а вторая – стилист, которая полжизни проводит, стоя у парикмахерского кресла.
Это я рассказываю к тому, что генетика генетикой, но всегда есть дополнительные обстоятельства.
Например, лейденовская мутация всегда несет с собой риск потери беременности. Но есть еще десятки мутаций (они и пишутся на тех самых «простынях»), которые реализуются, если есть дополнительные обстоятельства: хронические воспаления, инфекции, аборты.
Что делать после?
Сначала найдите причину: нужно смотреть инфекционный скрининг, результаты анализов на гормоны, состояние эндометрия (а если потерей было несколько, то, конечно, его состояние ухудшается). В 90% случаев при замершей беременности проводится выскабливание.
Казалось бы, прошло тысячу лет, а выскабливание так и остается опасной операцией. Это ведь ювелирная работа: сначала делается гистероскопия, потом проводится локальная, а не тотальная чистка. Любые вмешательства в полость матки травмируют ее.
Иногда можно прерывать беременность медикаментозно – все очень индивидуально.
Если причина найдена, нужно начинать реабилитацию эндометрия. Кстати, в СССР из-за неразвитой культуры предохранения пост-абортная система реабилитации была очень развита: работали кабинеты физиотерапии в женских консультациях и даже специальные гинекологические курорты. Сегодня эта система упразднена, но методы восстановления эндометрия, конечно, есть: ультразвуковая, элекро-, иногда лазеротерапия и другие.
Важно попасть к правильному доктору, который не нагрузит дорогостоящими исследованиями, а сформирует в голове правильный посыл на будущую беременность. Бывает, что женщины воспринимают беременность и роды как великое благо, которое свалилось на их голову, и тают как масло. Или другая реакция: великие тяготы, которые вам послала жизнь и которые нужно трагически преодолеть. Все это труд, к нему нужно быть готовой.
Не каждая потерянная беременность – заведомое зло. Я уже говорила, что так природа побеспокоилась о том, чтобы исправить генетическую ошибку. Женщину ведь не поставили перед выбором в 22 недели, сказав, что у ребенка несовместимые с жизнью пороки, – а это гораздо большая трагедия, когда может понадобиться и помощь психолога.
Своим клиенткам, которые страдали от бесплодия, делали эко, а потом забеременели и потеряли ребенка на ранних сроках, я всегда говорю, что это шаг вперед!
Потому что они переходят из категории пациентов с бесплодием (где вероятность забеременеть 50%) в категорию пациентов с невынашиванием. В этом случае частота наступления беременности возрастает до 80%, а вероятность вынашивания – больше 85%. Это преодолимая проблема, которая зависит от усилий самой женщины.
Недавно ко мне приходила пациентка. Ей 40 лет, а ребенку около года. История такова: она потеряла четыре беременности, все они прерывались на маленьком сроке.
В один из случаев она обратилась к доктору поздно: замершее плодное яйцо пребывало в матке около трех недель и начался воспалительный процесс.
Ей сделали выскабливание, но часть плодного яйца осталась в полости. Через неделю делали повторную операцию, после которой понадобилось длительное лечение. Те самые «простыни» результатов анализов, назначение прогестерона и т. д., но результата не было. На форуме она узнала, что можно решить проблему физиотерапией, – так мы и познакомились.
На лечение ушло четыре месяца, и после она забеременела и родила малыша, а сейчас уже планирует вторую беременность. Вчера приехала ко мне и говорит: давайте заранее проходить подготовку, пока я завершаю лактацию.
Я же надеюсь, что вторая беременность пройдет практически без моего вмешательства, потому что сейчас с ней действительно все хорошо!
Оцените свои возможности и постарайтесь преодолеть факторы риска. А пытаться забеременеть можно уже через 3-6 месяцев!
Как быстро восстановиться после родов? Спросите у BeautyHack.
Запреты во время беременности, которые, по мнению BeautyHack стоит соблюдать.
Нечего бояться! 15 фото звезд сразу после родов.
Источник: https://beautyhack.ru/bhmama/beremennost/zamershaya-beremennost-kak-perezhit-i-ne-teryat-nadezhdy
Узи на ранних сроках беременности
Две полоски на тесте — всегда полная неожиданность для женщины, даже если она в душе уже знает о своем положении. После первого подтверждения девушка чаще всего хочет увидеть малыша своими глазами и убедиться в его нормальном развитии. Это можно сделать с помощью такого инструментального метода, как УЗИ. Обычно у будущих мам, особенно ожидающих первого ребенка, появляется множество вопросов.
Как не пропустить внематочную и неразвивающуюся беременности
Часто беременные в самом начале опасаются двух состояний — внематочной или замершей беременностей. Особенно переживают те, кто уже единожды это пережил.
При внематочной беременности плодное яйцо не добирается до матки и имплантируется в других местах — чаще всего это маточные трубы. Если ничего не делать, то эмбрион будет расти и разорвет трубу. В этом случае женщину можно не спасти. Поэтому внематочную беременность нужно без раздумий прерывать.
Так как эмбрион отдельно не удаляется, вырезают целиком трубу. Проделать это можно дважды в жизни, после чего беременность наступает только после искусственной подсадки с помощью ЭКО.
Заподозрить внематочную беременность можно косвенно по уровню β-ХГЧ, но однозначно опровергает ее только присутствие плодного яйца в матке на УЗИ.
Но на этом переживания будущей мамы не заканчиваются. Замершую беременность предсказать невозможно. В некоторых случаях врачи разводят руками, и почему так произошло остается неизвестным. Долго ждать, пока неразвивающееся яйцо выйдет само — опасно, так как оно может начать разлагаться, а матка — воспалиться.
До 6 недель гинеколог может предложить менее травматичное медикаментозное прерывание, а после — классические абортивные методы. Однозначно выявить замершую можно только по УЗИ — на нем видно, что плодное яйцо меньше, чем должно быть для своего срока или не слышно сердцебиения.
Наобум такой диагноз никогда не ставят, ведь от него зависит жизнь будущего ребенка, и чаще всего снова назначают УЗИ через несколько дней. Если на нем выясняется, что размеры не изменились, и сердцебиения по-прежнему нет, то — увы!
Для чего необходимо УЗИ на раннем сроке
Ультразвуковая диагностика — безопасный метод, не имеющий противопоказаний. Но делать его до 4-5 недель бессмысленно, плодное яйцо так рано не разглядеть. В этом случае при УЗИ используют трансвагинальный датчик. В государственных клиниках первая ультразвуковая диагностика проводится в рамках первого скрининга в 12 недель, а раньше ее назначают, только если саму женщину или ее лечащего врача что-то беспокоит:
- женщина жалуется на боли в нижней части абдоминальной области и кровянистую “мазню”;
- будущая мама имеет серьезные хронические заболевания;
- беременность наступила, хотя пара предохранялась с помощью спирали;
- пациентка принимала опасные и тяжелые лекарства, перенесла инфекцию, была облучена. Хотя до 4 недель обычно действует принцип “все или ничего”, врачи рекомендуют обследоваться;
- в анамнезе у самой будущей мамы и ее родни были многоплодные беременности;
- эмбрион подсаживался с помощью ЭКО;
- врач подозревает пузырный занос, внематочную или замершую беременность;
- у пациентки диагностированы разные образования в матке и яичниках;
- если есть риск развития генетических аномалий (например, до этого уже были прерванные беременности из-за пороков развития, хромосомных нарушений).
Во всех остальных случаях женщина может по собственному желанию сделать УЗИ платно. В Калуге можно пройти обследование в клинике Элита. Наши врачи работают на современном высокоточном оборудовании и имеют большой опыт в инструментальной диагностике.
Источник: https://mc-elita.ru/novosti/uzi-na-rannikh-srokakh-beremennosti/
Замершая беременность на ранних сроках | Медицинский центр «Президент-Мед»
Замершая беременность – патологическое состояние, характеризующееся нежизнеспособностью плода, вялостью мышечного слоя матки, нарушениями системы свертывания крови (гемостаза).
Гибель эмбриона обычно сопровождается самопроизвольным выкидышем. По ряду причин не происходит опорожнение полости матки и погибшее плодное яйцо остается внутри – диагностируют замершую (неразвивающуюся) беременность.
Причины замершей беременности
Точные механизмы прекращения развития беременности не выяснены.
Среди основных причин патологического состояния выделяют следующие нарушения:
- генетические дефекты эмбриона – главная причина замершей беременности. Чем старше мать, тем чаще возникают хромосомные мутации;
- анатомические аномалии половых органов – врожденные либо приобретенные пороки матки;
- патологию свертывающей системы крови – антифосфолипидный синдром (АФС): состояние значительно снижает вероятность нормального вынашивания беременности;
- неполноценность эндометрия, вызванную эндокринными, аутоиммунными или инфекционными причинами.
Зачастую «виновник» замершей беременности остается невыясненным. Это может быть патологическая активность естественных клеток киллеров, присутствие антиотцовских цитотоксических антител, банальная несовместимость партнеров.
Общество акушеров-гинекологов США обозначило следующие факторы риска патологии:
- большое число выкидышей в анамнезе;
- поздний репродуктивный возраст женщины;
- хронические заболевания матери: поликистоз яичников, патологии почек, недостаточно компенсированный сахарный диабет, гипотиреоз, артериальная гипертензия, системная красная волчанка;
- нарушения репродуктивного здоровья мужа;
- курение;
- истощение;
- злоупотребление алкоголем;
- прием тератогенных (нарушающих развитие эмбриона) препаратов;
- стресс.
Симптомы замершей беременности
- При раннем токсикозе отмечают исчезновение слюнотечения, тошноты, рвоты.
- Не наблюдается шевеление плода в положенный срок.
- Уходит нагрубание молочных желез.
- Через некоторое время женщина может почувствовать слабость, головокружение, озноб.
- Спустя 2–6 недель после гибели плода появляется боль, кровянистые выделения.
Большинство симптомов замершей беременности являются субъективными.
Поставить диагноз должен гинеколог (на основании анализов, УЗИ, осмотра).
Профилактика замершей беременности
Профилактические меры предупреждения замершей беременности заключаются прежде всего в ответственном отношении семейной пары к своему здоровью и к планированию беременности, подготовку к которой следует проводить задолго до зачатия.
Необходимо:
- пройти полное обследование, причем обоим партнерам;
- пролечить инфекционные заболевания, включая ЗППП;
- провести коррекцию хронических болезней;
- исследовать гормональный, иммунный статус;
- посетить генетика;
- сделать положенные прививки;
- отказаться от вредных привычек.
Жизнь и здоровье еще не родившегося и даже не зачатого малыша зависит от сознательности родителей. Планируете беременность? Посетите гинеколога. Врач назначит обследование, направит к профильным специалистам, даст необходимые рекомендации.
Чтобы предотвратить возникновение замершей беременности обращайтесь за консультацией к гинекологам медицинских центров «Президент-Мед»
Источник: https://prezident-med.ru/poliklinika/ginekolog/zamershaya-beremennost-na-rannih-srokah/
Замершая беременность без симптомов
Под замершей беременностью понимается такое состояние, когда плод не развивается или вообще погибает. Как правило, она возникает в первом триместре. Если упустить этот момент, то в организме могут начаться воспалительные процессы или опасные для здоровья состояния. Замершая беременность может протекать бессимптомно, но она может спровоцировать серьезные нарушения в организме, если не диагностировать её вовремя.
Каковы признаки замершей беременности?
В основном данное состояние обнаруживается при посещении гинеколога во время осмотра. До этого момента может пройти некоторое время, так как никаких поводов для беспокойства может и не возникнуть. При обследовании врач не сможет прослушать сердцебиение плода.
Первая беременность, замершая на ранних сроках
В первые месяцы, пока женщина не чувствует шевелений ребёнка, явные признаки она может пропустить. Первым сигналом для тревоги является внезапно прекратившийся токсикоз, если он был. Также мгновенно пропадают все появлявшиеся признаки беременности, но женщины в основном не придают этому значения.
Почему замирает беременность на поздних сроках?
После 12 недель данный недуг у каждой женщины может иметь различные признаки. К примеру, у кого-то будут выделения с кровью, а кто-то испытает сильную боль внизу живота. По этим симптомам можно говорить о возможности выкидыша, причиной которого является отслойка плодного яйца. Бесспорно, на поздних сроках очень трудно не заметить такое состояние. Кроме того женщина может заметить, что ребёнок перестал шевелиться, что уже заставит её очень серьёзно обеспокоиться.
К большому сожалению, даже гинекологи с опытом не могут дать точную информацию по поводу того, как самостоятельно определить возникновение такой патологии без осмотра специалистом.
Каковы причины замершей беременности?
Причин, почему такое состояние может возникать — множество. Вот некоторые из них:1. ИнфекцииНа ранних сроках очень велика вероятность попадания инфекции к плоду. Поэтому стоит уделять особенное внимание собственному здоровью. При развитии инфекции железы внутренней секреции могут плохо работать.
Особенно опасны вирусы, грибки и патогенные заболевания. Даже простой герпес может доставить много проблем.2. Иммунная системаВ эндометрии имеются клетки иммунной системы. Если их будет очень много или нарушится их работа, то это приведет к гибели плода. При развитии любого процесса в матке нарушается ее кровообращение.
Плохо влияют также и аутоиммунные заболевания. Они могут воспрепятствовать нормальному оплодотворению яйцеклетки.3. Хромосомная аномалияЕще одной из причин, почему замирает беременность, является хромосомная аномалия. При таком нарушении хромосомы неправильно расходятся и у эмбриона могут возникать различные пороки развития.
Очень мало случаев, когда беременность в такой ситуации протекает нормально.4. Нарушение эндокринной системы
https://www.youtube.com/watch?v=cl5o7_DZhQk
Очень важно, чтобы на протяжении всей беременности сохранялась нормальная работа жёлтого тела. Даже при малейших изменениях может нарушиться развитие эмбриона. Если у женщины сахарный диабет, то тоже существует небольшая угроза замирания.
Генетические причины замершей беременности
Хромосомные аномалии вызывают нарушения в развитии. В данном случае при оплодотворении эмбриона может не быть или он будет иметь много пороков.Транслокация хромосом передаётся только одним родителем при наличии в его роде подобной ситуации. В течение данного процесса хромосома делится на части, из-за чего они могут изменить свое правильное расположение.
Бластопатия является наследственным нарушением формирования плода. В основном она проявляется еще на маленьком сроке. Также часто на нее оказывают влияние различные негативные внешние факторы. Эмбриопатия — это нарушение иногда приводящее к замершей беременности.
Перед планированием беременности, а тем более, перед зачатием стоит сдать ряд анализов и обследоваться у гинеколога и других врачей на предмет наличия генетических заболеваний. Это поможет предупредить замирание беременности.
Само собой, если женщина знает, чем грозит замирание беременности и хочет иметь ребёнка, постарается заранее устранить все возможности возникновения такой патологии.
Может ли возникать вторая замершая беременность?
Во второй раз замирание беременности бывает очень редко. Поэтому не стоит переживать по данному поводу. Но перед полным успокоением требуется выяснить, почему это произошло в первый раз. Если причиной стали генетические отклонения, то тогда планирование должно происходить под контролем врача.
В основном второй раз беременность замирает очень редко. Поэтому по данному поводу не стоит переживать. Самое главное, регулярно посещать и проверяться у гинеколога.
Возникновение повторного замирания уже принято считать аномалией.
Как осуществляется выскабливание при замершей беременности?
Если врач поставил точный диагноз, что беременность не развивается, то без выскабливания тут не обойтись. Такую чистку проводят на операционном столе. Она проводится только до 12 недель с использованием общего наркоза. Если срок больше, то тогда уже происходят искусственные роды. Если выскабливание не делать, то может развиться заражение крови.
Через пару недель после операции женщине назначается повторное УЗИ, чтобы узнать, все ли было удалено. При обнаружении каких-либо остатков чистку проводят ещё раз. После операции назначается курс антибиотиков.
Когда начинаются месячные после замершей беременности?
Как правило, месячные после операции приходят либо как положено в срок, либо через 45 дней. Если цикл не восстанавливается, то не стоит переживать. Такое тоже бывает и для этого назначаются комбинированные оральные контрацептивы, в которых содержатся вещества, идентичные естественным женским гомонам.
Новую беременность после выскабливания не рекомендуется планировать раньше, чем через 6 месяцев.
Источник: https://preocentr.ru/zamershaya-beremennost-bez-simptomov/
Со мной произошло то, о чем не говорят: что такое замершая беременность
Мы из тех пар, которые планируют беременность заранее: постепенно избавились от вредных привычек, обследовались. Мы готовились. Все получилось где-то через полгода, что для нашего возраста и образа жизни мне кажется нормальным.
Беременность продлилась семь-восемь недель. Когда я пришла на очередное УЗИ, на котором надо было услышать сердцебиение, его не оказалось. Мужчина-узист сказал прохладно: «Нет сердцебиения. Замершая. Это надо прекращать: утром, натощак, приходите по такому-то адресу». И все.
Иностранцы называют это silent miscarriage — «тихий выкидыш». Нельзя сказать, что я потеряла ребенка, что у меня был ребенок и вот он умер. Нет. У меня не было ребенка. У меня была беременность и, как позже выяснилось, эмбрион мужского пола.
У него было сильное хромосомное нарушение, и он был нежизнеспособен.
Не важно, был ли ты подготовлен. Есть вещи, которые сильнее нас, например, наш мозг, наполненный гормонами. Это самовключающийся механизм самки, сильнее которого мало что существует, и его сложно выключить или поставить на паузу.
Когда я смогла говорить, я спросила узиста: «А какая статистика?» «Двадцать процентов». Я об этом ничего не знала. Двадцать процентов женщин переживают замершую беременность в любой стране мира. С возрастом женщины этот процент увеличивается.
Мой первый вопрос был: «А почему я об этом ничего не знаю?» Почему об этом не говорят мамы, сестры, подруги, коллеги? Если это 20%, значит, как минимум у 10 из 50 женщин, с которыми я близко общаюсь, было то же самое.
Он мне ответил: «Об этом вообще никто не говорит».
Так не принято
Беременность и деторождение в России окутаны предрассудками больше других сфер медицины: считается, что нельзя фотографировать аппарат УЗИ, многие не рекомендуют стричься во время беременности, иногда тебя крестят узисты.
О своей беременности до 12–14 недель тоже не принято говорить. Это негласное правило. Когда начинаешь докапываться, почему это нужно держать в тайне, люди нехотя отвечают: «Мало ли что может произойти». Только сейчас я поняла, что общество, придумавшее замалчивать беременность до 12–14 недель, прекрасно знает, что каждая пятая семья эту беременность потеряет.
Если вдуматься, это случается едва ли не чаще, чем переломы рук и ног. Об этом нужно научиться говорить. Многие женщины не разговаривают про это, потому что испытывают стыд, чувство вины, непонимание, что произошло, как сказать своему мужчине, страх, что это повторится. Когда я смотрю на две тысячи своих фейсбук-друзей, то понимаю, что эта проблема коснулась или коснется четырех сотен моих знакомых, как мужчин, так и женщин.
Женское дело
Я хотела бы, чтобы все поняли: замершая беременность — это не история про женскую долю. Это проблема двоих. Мне кажется, что генетик или гинеколог должен не одну женщину звать в кабинет. Он должен говорить: «Ваш муж в коридоре сидит? Зовите его. Половина генов его».
Нормально и планировать ребенка вместе, и воспитывать, и потери переживать вместе. Да, женщина переживает сильнее, потому что биологически связана с плодом, но мужчина переживает наравне с женщиной, потому что оказывается абсолютно беспомощным в этой ситуации.
Когда заходишь на русскоязычные женские форумы по замершей беременности, там рушатся семьи, карьеры, иногда женщины беременеют, не говоря даже мужу, а потом переживают потерю в одиночку. Потом женщины начинают себя бесконечно винить. Через три месяца после пережитого, как мне рассказывал генетик, может начаться второй виток горя: муж с женой начинают ссориться, обвинять друг друга, доходит до разводов. Так устроена наша психика, которая все время ищет ответы.
Окончательно я поняла, что об этом надо писать и говорить, когда зашла на российский сайт, посвященный замершей беременности, где прочитала: «Мы сознательно не вспоминаем о роли мужчины во всем этом нелегком процессе, потому что все случившееся с тобой ты переживаешь и осмысливаешь наедине с собой».
Параллельно у меня были открыты американский и английский сайты по этой теме, где есть брошюры для родственников и для мужа, с которых началось мое возвращение в норму. Там было сказано: «Каким бы сильным ни было ваше горе, не забывайте, что ваша семья нуждается в вас и в вашей поддержке, вашему мужу сейчас тоже очень тяжело».
На американских сайтах пишут: «Как бы вам сейчас ни хотелось замкнуться в себе, пожалуйста, постарайтесь этого не делать».
Мужчины безумно тяжело это переживают и не знают, с кем поговорить. Они даже не понимают, отчего все это произошло, как об этом поговорить? Что делать дальше?
У моего мужа был постэффект. Сначала он был молодцом. Каждую секунду был со мной, помогал и поддерживал. На каждом УЗИ, на приеме у хирурга, после операции. Но через неделю и он, мощный, маскулинный мужик, поехал вниз. Я просто увидела, как он не поехал на работу, молча, не завтракая, сел в пижаме на кухне, и, когда пошла одиннадцатая серия «Шерлока», я поняла, что надо успокаиваться.
Я перестала бродить как привидение по квартире, помыла голову, приготовила ужин и позвала наших близких друзей. Я очень хотела дать понять мужу, что сопереживаю ему, благодарна за стойкость и мы пойдем потихоньку дальше, прямо сейчас.
Самое ведь главное — это любой из врачей скажет, — что одна, даже три подряд замершие беременности, как было у Марка Цукерберга и у его жены, — это не приговор.
Просто так получилось. Это аппарат случайных чисел, и тебе сейчас выпало такое число. Не потому, что у тебя вьющиеся волосы или тебе 34 года.
Работа с плохими новостями
Врачи первым делом говорят, что это нормальная ситуация. Но это тяжело пережить: как это? Вчера ты была беременной, а сегодня уже нет. В этот момент ты чувствуешь себя абсолютно одинокой. Тебе кажется, что такое произошло только с тобой, и тебе так будет казаться, пока ты не начнешь об этом говорить настолько искренне, чтобы другие захотели сказать: «Слушай, мы никому не говорили, но с нами было то же самое».
Многие рассказывают, что им тяжела поддержка, которую пытаются оказывать окружающие. Люди же не знают, как это делать. У нас нет этики работы с плохими новостями. Когда нам говорят: «У меня кто-то умер» или «у меня такая вот болезнь», мы часто не знаем, что ответить.
Беременность в нашем представлении — что-то волшебное. Все такие классные, в фейсбуке так все здорово, все рожают своих замечательных детенышей. Не принято даже намекать, что иногда не все так радужно. И ты живешь в этом волшебном мире, а потом лежишь на УЗИ и тебе говорят: «Сердце остановилось». И думаешь: «Как это? Ведь у всех все так классно». Мы ведь только красивое выставляем на обозрение, а проблемы оставляем себе.
Беременность — это не только прекрасное время. Это наисложнейший процесс в организме, сравнимый с формированием Вселенной. Если бы мы осознавали это, риск становился бы более понятным. Я знаю, что мой опыт может быть полезен другим. Мы вообще могли бы многое на земле остановить и изменить, если бы могли говорить. Видимо, только наше поколение сможет рассказать об этом своим дочерям.
Источник: https://daily.afisha.ru/relationship/2946-so-mnoy-proizoshlo-to-o-chem-ne-govoryat-chto-takoe-zamershaya-beremennost/
Советы гинекологов, что делать в случае замершей беременности
Как узнать, что беременность замерла, и что делать дальше. Об этом редакции Kaktus.media рассказали врач-гинеколог, супервайзер клиники по планированию семьи и безопасному аборту Елизавета Кан и гинеколог-эндокринолог высшей категории Айжан Джакшибаева.
Есть ли предвестники, что беременность замерла?
Елизавета Кан:
— Нет, как таковых их может не быть вообще, поэтому многие женщины выявляют случайно. Постановка на учет идет с 12 недель беременности, поэтому многие женщины могут знать, что они беременны, сделав тест, а на учет еще не встать, а замершая беременность чаще всего бывает на сроке 5-6 недель. Этот период сложновато диагностировать, потому что закладку сердечно-сосудистой системы у малыша мы видим в 6 недель, с этого срока уже должно быть сердцебиение.
https://www.youtube.com/watch?v=d-kZ9c0w6go
Если женщина пропустила этот период, не ходила к доктору, не делала контрольный визит, то, к сожалению, очень часто бывает, что беременность замерла, а женщина думает, что она продолжается. Какие-то основные признаки бывают крайне редко.
Если беременность замерла давно, а женщина не знает об этом, то одним из признаков бывают кровянистые выделения. А так замершую беременность показывает УЗИ.
На ранних сроках можно отследить, прогрессирует ли беременность, при помощи ХГЧ, которое при нормальном течении должно расти.
Айжан Джакшибаева:
— Если после наступления беременности женщина чувствует подташнивание, налитые груди, нарушение обоняния и все это внезапно прекращается, то есть риск, что беременность прекратилась. Но это субъективные ощущения, и они не являются методом определения прекращения беременности. Замерла беременность или нет, определяет УЗИ, на котором можно увидеть, есть ли у плода сердцебиение и так далее.
Что делать, если на УЗИ сказали, что беременность замерла?
Елизавета Кан:
— Однозначно, ее нужно как можно быстрее прервать. К сожалению, замершая беременность влияет на свертывающую систему крови, и у женщины может быть большой риск кровопотери.
Айжан Джакшибаева:
— Ее необходимо прервать.
Куда идти в случае замершей беременности и какой аборт выбрать?
Елизавета Кан:
— Необходимо сразу же обратиться в лечебное учреждение к квалифицированному гинекологу, у которого есть сертификат для проведения процедуры прерывания беременности. Что касается того, какой тип аборта выбрать, то все зависит от сроков беременности и предпочтения женщины.
Подробнее об абортах можно прочитать здесь.
При проведении медикаментозного аборта очень важно получить полноценную консультацию врача и все делать под его наблюдением. Врач расскажет, как будет проходить процедура, что она собой представляет и куда обратиться, если что-то пойдет не так, как принимать препараты, длительность их воздействия и так далее.
По клиническому протоколу медикаментозный аборт — это применение двух препаратов.
Айжан Джакшибаева:
— Лучше обратиться в стационар, потому что если беременность неживая длительный срок, то вырабатываются вещества, которые могут привести к несвертываемости крови, а потом возможно открытое кровотечение, сложно устраняемое в амбулаторных условиях.
Если ситуация не запущена, то можно провести амбулаторно медикаментозное прерывание беременности и благополучно разрешить ситуацию. Однако считается, что лучше все делать в стационаре, потому что никто не гарантирует, что не откроется кровотечение.
Можно ли выяснить причину замершей беременности? Почему это происходит?
Елизавета Кан:
— Мы всегда рекомендуем женщинам планировать беременность. Когда ко мне пациентки приходят на прием, то я спрашиваю, была ли это запланированная беременность? Как правило, отвечают, что да.
На вопрос, что делали для того, чтобы беременность запланировать, отвечают, что ничего не делали: просто не предохранялись.
То есть для людей «планировать» означает хотеть эту беременность, но при этом они заранее не обследовались, не пили витамины, не узнавали свой инфекционный статус (есть ли инфекции, передающиеся половым путем, или нет), не проверяли, нет ли каких-либо хронических заболеваний, которые могут повлиять на плод.
Такое часто бывает у молодых пар, когда женщина беременеет, к примеру, через месяц после свадьбы просто потому, что они поженились, но обследований никаких не прошли. И, к сожалению, только когда происходит несчастный случай — беременность замирает, пара начинает задумываться, почему так произошло. Для выяснения причины также требуется обследование.
Айжан Джакшибаева:
— На стадии обнаружения замершей беременности до вмешательства можно сделать анализ на инфекции, передающиеся половым путем. Нужно сдать анализ крови на такие инфекции, как краснуха, токсоплазма, цитомегаловирус.
Впоследствии, когда замершая беременность устранена, необходимо разобраться с гормональным фоном. Например, гормональная недостаточность дает гипоплазию внутренней оболочки матки — эндометрия: потенциал его иссякает, и беременность замирает.
Обязательно проверяют щитовидную железу, потому что ее гиперфункция также влияет на развитие плода.
Также нужно выяснить, нет ли у женщины каких-то экстрагенитальных заболеваний типа сахарного диабета.
Может, у женщины был просто какой-то стресс. Но это не освобождает ее от необходимости обследования организма.
Источник: https://kaktus.media/doc/395770_kak_poniat_chto_beremennost_zamerla_i_chto_delat_dalshe.html
Замершая беременность — Планирование и ведение беременности в гинекологии поликлиники Литфонда после замершей беременности
Замершая беременность – один из видов невынашивания беременности, при котором происходит остановка развития и гибель эмбриона (чаще всего в первом триместре).
Вначале все идет согласно плану. Эмбрион, образовавшийся вследствие успешного оплодотворения, достигает матки, имплантируется. Однако на определенном этапе его развитие прекращается.
Несмотря на то, что плод уже не развивается немедленного прерывания беременности, которое сопровождается отслоением плодного яйца и удалением его из матки может не случиться.
Поэтому в этот период продолжают сохраняться все признаки развивающейся беременности: матка продолжает увеличиваться в размерах, в крови присутствует хорионический гонадотропин – своеобразный индикатор беременности, кроме того, присутствуют субъективные ощущения, характерные для беременности. Все признаки сохраняются до тех пор, пока не происходит отслойки плаценты.
С отслоением плаценты происходит постепенное исчезновение всех объективных и субъективных признаков беременности.
Одним из вариантов замершей беременности может быть рассмотрен случай, при котором даже не происходит развития эмбриона, вместо этого формируются лишь внезародышевые органы, которые называются плодными оболочками. Это так называемое «пустое плодное яйцо».
Замершую беременность определить самостоятельно почти невозможно. Будущая мама может почувствовать исчезновение таких симптомов как тошнота или прихоти, но это не означает, что беременность прекратила развиваться – это может наблюдаться и в нормально протекающей беременности.
Диагноз замерзшая беременность может поставить только врач на основе обследований. При осмотре гинеколог отмечает отставание в размерах матки от предполагаемого срока беременности. Но главным методом определения замершей беременности является УЗИ.
Отсутствие сердцебиения также является признаком замершей беременности. Также одним из признаков неразвивающейся беременности является снижение уровня ХГЧ (Хорионический гонадотропин человека) в сыворотке крови, гормона, продуцируемого плацентой будущей матери. Низкий уровень этого гормона свидетельствует о различных патологиях беременности (угроза прерывания беременности, внематочная либо замершая беременность).
Симптомы замершей беременности:
- ухудшение самочувствия,
- повышение температуры выше нормальных показателей для беременных женщин (37-37,5), озноб,
- мажущие кровянистые выделения,
- тянущие боли в пояснице и внизу живота,
- уменьшение живота в объеме,
- отсутствие шевеления плода (для больших сроков беременности).
Но все эти признаки могут появиться не сразу, а только через 5-7 дней после замерзания беременности на любом сроке. Внимательная мама заметит, что плод перестал шевелиться, обратит внимание на редкие кровянистые выделения и слабые боли внизу живота.
При любом подозрении заболевания следует немедленно обратиться за тщательным обследованием к врачу.
Причин замершей беременности много:
- гормональные нарушения в организме женщины,
- хромосомные нарушения у плода,
- хронические инфекции,
- острые инфекционные заболевания и др.
Однако наиболее распространенные и часто встречающиеся причины этого заболевания – а также такие типичные заболевания, как герпес, хламидиоз, токсоплазмоз и т.п., а так же злоупотребление будущей мамой алкоголем, сигаретами.
Еще одна причина – резус-конфликт плода и матери. Опасность его особенно велика в том случае, если у женщины с отрицательным резус-фактором было несколько абортов, ведь с каждой беременностью количество антител в крови увеличивается, и когда оно достигает критической точки, происходит катастрофа. Вообще аборты часто предшествуют замершей беременности, так как приводят к грубому нарушению гормонального статуса, травматизации и инфицированию шейки матки.
На поздних сроках гибель плода обычно связана с тяжелым не относящимся к гинекологии заболеванием матери. Это может быть некомпенсированный сахарный диабет, заболевания почек, сердечно-сосудистой системы (пороки сердца, гипертоническая болезнь). Трагедии можно избежать, если заниматься лечением этих заболеваний до наступления беременности и выполнять все рекомендации врачей во время нее.
Что делать при обнаружении замершей беременности?
Лечение замершей беременности необходимо начинать, как только будет поставлен окончательный диагноз. Несмотря на то что замершая беременность приводит, как правило, к выкидышу, неследует ждать пока он произойдет сам. После замирания беременности продукты распада тканей погибшего плодного яйца начинают всасываться в кровь, что приводит к отравлению материнского организма.
Если эти процессы продолжается более четырех недель, наступают нарушения в системе свертывания крови. В кровоток матери поступает тканевой тромбопластин, который может вызвать тромботические осложнения и кровотечение. Кроме того, может происходить развитие воспаления матки. Именно поэтому при обнаружении замершей беременности не нужно ждать пока беременность прервется самопроизвольно.
Погибший плод и его оболочки нужно тут же удалить из полости матки. Удаление эмбриона производят путем выскабливания полости матки или с применением вакуум-аспирации. Операция производится под общей анестезией. При подготовке к операции женщинам проводят исследования на сворачиваемость крови, а также устанавливают резус крови.
Как избежать замершей беременности в будущем?
О том, как избежать замершей беременности в будущем, матери, перенесшие это заболевание, задумываются уже на первых этапах планирования беременности. Если у женщины был случай замершей беременности, то ей следует воздержаться от последующей беременности в течение 6-12 месяцев.
В это время нужно интенсивно готовить свой организм к новой беременности: обследоваться, лечить обнаруженные нарушения, полноценно питаться, принимать комплекс поливитаминов, и напрочь отказаться от вредных привычек.
Специалисты рекомендуют женщинам после замершей беременности обязательно обратиться к врачу и пройти индивидуальное обследование. План такого обследования составляется исходя из личных особенностей организма женщины и истории ее болезни.
Но все же, основными стандартными диагностическими обследованиями, которые показаны абсолютно всем женщинам в период восстановления после замершей беременности и планирования повторного зачатия, являются:
- УЗИ (ультразвуковое исследование) всех органов малого таза;
- анализ крови, который покажет уровень аутоантитела и гомоцистеина;
- выявление возможных урогенитальных заболеваний (мазки);
- исследование функций щитовидной железы и определение гормонального баланса;
- ToRHC-комплекс (выявление инфекций, которые несут опасность для беременных женщин: цитомегаловирус (ЦМВ) и вирус краснухи);
Подводя итог, необходимо сказать, что супруги, планирующие завести ребёнка, обязательно должны представлять, как проявляется замершая беременность, как её избежать и лечить. Это даст возможность вовремя устранить неблагоприятные для беременности причины, а также обнаружить симптомы заболевания и предпринять меры, которые понизят вероятность неблагоприятных последствий замершей беременности.
Прогноз рождения здорового ребенка после неразвивающейся беременности в основном благоприятный. Большинство женщин готовившихся к повторной беременности не имеют проблем с наступлением и вынашиванием последующей беременности.
Приблизительно 80-90% пациенток, имевших в прошлом однократную замершую беременность, благополучно вынашивают и рожают здоровых детей.
Если потери беременности случались неоднократно (2 и более раз) и речь уже идёт о привычном невынашивании беременности, прогноз хуже, и семейной паре требуется более углубленное обследование.
Врач акушер-гинеколог разрабатывает программу обследования, которая позволяют эффективно помочь семейной паре, столкнувшейся с самопроизвольным выкидышем выявить причину прерывания беременности и подготовить организм к новой беременности, заблаговременно принять меры при ведении беременности для полноценного развития малыша и сохранения беременности.
Источник: https://lit-clinic.ru/about/articles/zamershaya-beremennost/
Как понять что беременность замерла — Буду мамой
среда, июля 25, 2012 — 13:13
Невынашивание беременности — патология, при которой плод прекращает свое развитие и гибнет.
Другое название этой патологии — замершая беременность.
Ее разновидность – пустое плодное яйцо. В этом случае оплодотворение яйцеклетки происходит нормально, но дальше эмбрион не развивается.
Специалисты до сих пор не могут назвать точные причины возникновения замершей беременности; на ранних сроках, как правило, это серьезные генетические нарушения у эмбриона (в 70% случаев).
На более поздних сроках замершая беременность (второй триместр и позже) может быть спровоцирована инфекционными заболеваниями женщины, травматическими воздействиями и т.п.
Однако бывают случаи, когда беременность замирает без всяких видимых причин; у женщины может быть и две замершие беременности и 3 замерших беременности.
Но не стоит отчаиваться! Так же, как может произойти спонтанное зачатие после безуспешного лечения бесплодия, точно так же можно забеременеть после замершей беременности.
Наиболее подвержены риску замирания беременности следующие группы женщин:
- в возрасте после 35 лет;
- делавшие множество абортов;
- женщины, у которых ранее диагностировалась внематочная беременность;
- женщины с аномалиями развития матки;
Самым опасным периодом считается восьмая неделя беременности. На этой стадии развития зародыш особенно восприимчив к тератогенным воздействиям, результатом которых может быть замерший плод. Беременность (неважно, первая или вторая замершая беременность) в таком случае прекращает развиваться.
Первый триместр (с 1 по 13 неделю) в целом более опасен для развития плода; особенно внимательными надо быть на 3-4 и 8-11 неделях.
Однако риск несет и второй триместр беременности (признаки замершей беременности будут указаны ниже), особенно 16-18 неделя.
Как определить замершую беременность?
Плод замер, и беременность далее не развивается. Однако на ранних сроках (в первый и даже во второй триместр беременности) признаки замершей беременности не всегда можно распознать. В домашних условиях никакой тест не покажет замершую беременность.
У разных женщин симптомы могут различаться, или замершая беременность вообще никак себя не проявляет на протяжении нескольких недель. Поэтому не стоит искать в Интернете про признаки замершей беременности; форум в данном случае будет не лучшим советчиком.
Симптомы также не зависят от того, первая беременность замершая, или у женщины было уже 2 замершие беременности или 3 замерших беременности.
Приведенный ниже список не является однозначным показателем замершей беременности. Однако при возникновении симптомов, могущих указывать на замершую беременность (на ранних сроках) самым правильным решением будет обратиться к гинекологу:
- внезапное прекращение токсикоза;
- схваткообразные боли;
- мажущиеся кровянистые выделения;
- прекращение набухания молочных желез;
- базальная температура при замершей беременности снижается;
- общая температура при замершей беременности может быть повышенной.
Замершая беременность во втором триместре и замершая беременность на поздних сроках определяется по прекращению шевелений плода.
Как определить замершую беременность – диагностика
Как уже было сказано выше, если женщина находит у себя признаки замершей беременности — форум в Интернете, советы подруг и попытки самостоятельной постановки диагноза будут не лучшим выходом из ситуации. Даже если понижена базальная температура (при замершей беременности это один из симптомов), если у женщины первая беременность – замершая эта беременность, или нет, может определить только врач-специалист.
Какими же методами ставится диагноз «замершая беременность» (во втором триместре или на ранних сроках и «замершая беременность на поздних сроках»)?
1.Анализ на ХГЧ.Уровень этого гормона при замершей беременности ниже, чем должен быть при нормальной беременности на таком сроке (первый или второй триместр) — таким образом, покажет тест замершую беременность. Однако необходимо иметь в виду, что высокий уровень ХГЧ может сохраняться и в течение нескольких недель после того, как наступила первая или вторая замершая беременность. Плод замер – но гормональный фон не изменился.
2. УЗИ.
Если при ультразвуковом исследовании диагностирована замершая беременность, видео «показывает» отсутствие сердцебиения у плода.
3. Гинекологический осмотр.
Пониженная базальная температура при замершей беременности, соответствие размера матки сроку беременности – все это определяет врач. Также именно специалист-гинеколог назначает необходимое лечение после замершей беременности, назначает анализы после замершей беременности, определяет планирование беременности после замершей беременности.
Если женщине поставлен диагноз «замершая беременность», форум в Интернете вряд ли поможет в лечении; все назначения должен делать врач.
К сожалению, когда замирает беременность, речь идет уже не о сохранении плода, а о восстановлении здоровья женщины.
Прекративший развитие плод может вызвать интоксикацию организма, поэтому его необходимо удалить из матки.
Зачастую на самых ранних сроках у женщины происходит самопроизвольный аборт; бывает даже так, что женщина не подозревает о том, что у нее была замершая беременность, месячные приходят с незначительным запозданием.
Если поставлен диагноз «замершая беременность», лечение производится следующими методами:
- Медикаментозный. Применяется на сроке меньше 8 недель. Назначаются препараты, вызывающие выкидыш.
- Вакуум-аспирация (мини-аборт). Операция проводится как правило под наркозом с применением вакуумного отсоса, очищающего полость матки.
Бывает и так, что врачи занимают выжидательную позицию; если по какой-то причине случилась замершая беременность, лечение организм женщины производит самостоятельно, путем самопроизвольного аборта.
Но в любом случае необходимо наблюдение врача. Если самопроизвольный выкидыш не произошел, необходимо произвести чистку (выскабливание после замершей беременности) полости матки. Также выскабливание после замершей беременности необходимо, если через одну-две недели УЗИ показывает наличие остатков плодного яйца в матке.
Планирование беременности после замершей беременности
Как можно забеременеть после замершей беременности? Когда беременеть после замершей беременности? Этот вопрос решается индивидуально в каждом конкретном случае – в зависимости от срока замирания беременности, общего состояния здоровья женщины, результатов обследований и т.д.
На вопрос, когда планировать беременность после замершей беременности, форум в Интернете вряд ли сможет дать однозначный ответ – только впечатления женщин, которым довелось перенести одну или даже две замерших беременности. По рекомендации врачей минимальный срок – выждать шесть месяцев. За это время после постановки диагноза «замершая беременность», последствия такого патологического состояния уменьшатся.
Одна и тем более две замерших беременности оказывают негативное влияние на организм женщины. Необходимо провести ряд профилактических мероприятий для того, чтобы исключить замирание плода в будущем.
Какие сдавать анализы после замершей беременности?
Перед тем, как забеременеть после замершей беременности, рекомендуется сдать следующие анализы:
- анализ крови на уровень гормонов (прогестерон и эстроген);
- мазок из влагалища на ЗППП;
- УЗИ органов таза;
- исследование тканей матки (гистология).
После замершей беременности может быть необходимым также провести генетическое обследование на совместимость партнеров.
Профилактика замирания беременности
Как забеременеть после замершей беременности? Возможно ли это? Да, возможно! – заявляют врачи. Почему замирает беременность, в точности неизвестно до сих пор. Однако не одна женщина родила после замершей беременности; произвести на свет здорового ребенка – вполне реально. Конечно, при необходимости (по результатам анализов) нужно пройти лечение. Перед планированием беременности рекомендуется сделать прививки от краснухи и ветряной оспы.
Особенно это актуально для женщин, входящих в группу риска – в данном случае это работа в детских учреждениях, где легко можно заразиться этими болезнями. Также следует пролечить заболевания, передающиеся половым путем, пройти общеукрепляющий курс витаминов, простимулировать иммунную систему. Схему лечения необходимо согласовать с лечащим врачом. А если все результаты анализов в норме, то лечение может и не потребоваться.
Самая лучшая защита от замирания плода – здоровый образ жизни при планировании беременности.
замершая беременность; диагностика; профилактика замершей беременности
Источник: https://tanyavanya.ru/period-beremennosti/kak-ponyat-chto-beremennost-zamerla.html
Антифосфолипидный синдром и беременность
Одной из причин ненаступления беременности, повторных выкидышей (во всех триместрах беременности), замершей беременности, преждевременных родов – является антифосфолипидный синдром. К сожалению, большинство женщин узнают про антифосфолипидный синдром при беременности после нескольких неудачных попыток выносить ребенка.
Антифосфолипидный синдром (АФС) – это аутоиммунное нарушение, при котором в плазме крови находятся антифосфолипидные антитела и присутствуют определенные клинические проявления. Такими проявлениями могут быть: тромбозы, акушерская патология, тромбоцитопения, неврологические расстройства.
Антифосфолипидные антитела:
• у 2–4 % женщин со здоровой беременностью обнаруживают в крови антифосфолипидные антитела; • женщины с повторными выкидышами или несколькими замершими беременностями в 27–42 % случаев имеют антифосфолипидные антитела; • причиной тромбоэмболии в 10–15 % случаев являются антифосфолипидные антитела; • 1/3 инсультов в молодом возрасте – также следствие действия антифосфолипидных антител.
Признаки антифосфолипидного синдрома
Основным признаком антифосфолипидного синдрома является венозный или артериальный тромбоз. При венозном тромбозе чаще страдают вены голени, а при артериальном – церебральные сосуды.
Для постановки диагноза антифосфолипидного синдрома необходимо клиническое проявление болезни и лабораторное подтверждение.
Клиническое проявление антифосфолипидного синдрома при беременности – патология беременности, повторные выкидыши, замершие беременности в анамнезе, преэклампсия и эклампсия, сосудистые тромбозы.
Лабораторным признаком АФС при беременности является наличие в крови высокого титра антифосфолипидных антител.
Маркеры (типы) антифосфолипидных антител: • Волчаночный антикоагулянт (LA); • Антитела к кардиолипину (aCL); • Антитела к ß2-гликопротеину 1 класса (аß2-GP1).
Антифосфолипидные антитела бывают аутоиммунные и инфекционно-обусловленные.
О возможном антифосфолипидном синдроме при беременности могут заговорить врачи, если:
• Произошло больше одной гибели ребенка в сроке больше 10-ти недель беременности; • Если были преждевременные роды на сроке меньше 34-х недель вследствие эклампсии, преэклампсии или плацентарной дисфункции; • 3 и больше выкидыша (замершей беременности) на сроке меньше 10-ти недель.
Что касается анализа на АФС, то его назначают два раза для подтверждения диагноза. Промежуток между ними должен быть не менее 12-ти недель (раньше врачи рекомендовали 6 недель). Титр же антител должен быть высокий, больше 40-ка. Но в лабораториях предлагают значения гораздо меньшие, к примеру:
АТ IgM к кардиолипину 8-выше нормы Ед/мл АТ IgG к ß2-гликопротеину 8-выше нормы Ед/мл
Типы антифосфолипидного синдрома бывают: первичный, вторичный и катастрофичный.
Проявления антифосфолипидного синдрома при беременности
В приведенной ниже схеме указаны проявления антифосфолипидного синдрома при беременности. Это самопроизвольные аборты, то есть естественное прерывание беременности (выкидыши); задержка в развитии плода; преждевременные роды и даже внутриутробная гибель плода.
Влияние антифосфолипидного синдрома на беременность:
• АФС оказывает тромботическое влияние – тромбоз сосудов плаценты, задержка роста плода, привычное невынашивание, преэклампсия.
• Нетромботическое влияние антифосфолипидного синдрома – снижение прогестерона, подавление синтеза ХГЧ, повреждение эмбриона. Беременность при АФС не наступает вследствие нарушения имплантации бластоциста (зачатие произошло, вот только крепко прикрепиться и развиваться малышу нет возможности).
Препараты для лечение АФС при беременности
Антифосфолипидный синдром при беременности необходимо лечить, чтоб выносить и родить здорового малыша. Есть ряд препаратов, которые назначает врач:
• Глюкокортикоиды; • Аспирин в малых дозах; • Нефракционированный гепарин; • Аспирин в малых дозах + нефракционированный гепарин (эффективно); • Низкомолекулярный гепарин (эффективно); • Низкомолекулярный гепарин + аспирин в малых дозах (эффективно); • Варфарин; • Гидроксихлорохин; • Плазмаферез (при беременности не рекомендовано).
Источник: http://roddomckb.ru/antifosfolipidnyj-sindrom-pri-beremennosti.html
Регресс беременности или замершая беременность
Такой диагноз как «замершая беременность» (регрессирующая беременность) к сожалению не так уж редко встречается (до 15% от всех наступивших беременностей). А слышали про него, пожалуй, все. И очень многих женщин даже при нормально протекающей беременности иногда волнует вопрос «А вдруг И как я узнаю?!».
По сути, диагноз регрессирующая беременность говорит о том, что до какого-то срока беременность развивалась нормально, а потом по каким-то причинам плод погиб, и беременность перестала развиваться. И хотя такое может случиться на любом сроке, в подавляющем большинстве случаев регресс беременности происходит в первом триместре беременности.
Симптомы замершей беременности
Регрессирующая беременность может явно себя никак не проявлять некоторое время и определяться только по УЗИ, проводимом в плановом порядке.
Признаком неразвивающейся беременности могут быть:
- исчезновение тошноты
- исчезновение сонливости
- и других ранних признаков беременности
- содержание в крови гормона ХГЧ – при замершей беременности оно резко снижается.
Тесты на беременность после регресса несколько дней могут оставаться положительными, а затем начинают показывать отрицательный результат
- по УЗИ не определяется сердцебиение и шевеление плода. Может выявляться пустое плодное яйцо (анэмбриония)
Однако эти симптомы и в норме не должны сопровождать женщину всю беременность.
А у некоторых они и вовсе отсутствуют, поэтому чрезмерно полагаться на свои ощущения в данной ситуации не стоит. Часто момент гибели плода неуловим.
Могут быть симптомы угрожающего выкидыша (кровянистые выделения, тянущие боли), однако появление этих симптомов далеко не всегда свидетельствует о гибели эмбриона, поэтому при своевременном обращении за медицинской помощью беременность, возможно, удастся сохранить.
При гинекологическом осмотре наблюдается несоответствие размеров матки сроку беременности.
Более ценны объективные показатели, такие как:
При обнаружении гибели плодного яйца производится выскабливание полости матки. Самопроизвольного выкидыша обычно не ждут, так как продукты распада плодного яйца «отравляют» материнский организм, вызывают нарушение процессов свертывания крови, могут приводить и к инфекционным осложнениям.
Даже если выкидыш произошел самостоятельно, обязательно нужно сделать УЗИ, чтобы исключить задержку частей плодного яйца.
Причины регресса беременности
Основные причины регрессирующей беременности это:
- аномалии развития у плода, несовместимые с жизнью, возникшие вследствие генетической патологии или воздействия вредных факторов на ранних сроках
- инфекции
- гормональные нарушения
- аутоиммунные нарушения
Это самая частая причины регрессов на ранних сроках. Таким образом, можно сказать, осуществляется «естественный отбор». Обычно любой вредный фактор, воздействующий в раннем сроке, вызывает повреждение плода по типу «все или ничего», то есть либо фактор вообще никак не сказывается на развитии плода, либо вызывает патологию, несовместимую с жизнью, и происходит регресс беременности.
К сожалению, количество этих вредных факторов, окружающих нас, не поддается никакому подсчету (экологические факторы, радиация, неправильное питание, вредные привычки, бытовая химия, лекарственные препараты, стрессы), и никак невозможно с ними не столкнуться. В подавляющем большинстве случаев природа защищает будущего малыша, но иногда эта защита не срабатывает.
Чаще всего, не удается конкретно определить, что же все-таки навредило.
К этой же группе относится и такое состояние как «анэмбриония», когда определяются по УЗИ ткани плодного яйца, но сам эмбрион отсутствует.
Генетическая патология плода может быть как случайной, то есть возникшей только в эту беременность из-за какого-то вредного воздействия, без которого все было бы нормально, так и запрограммированной, из-за генетических нарушений у родителей, препятствующих рождению здорового потомства (плоду изначально передаются какие-то генетические «поломки» от родителей). И если в первой ситуации последующая беременность с большой долей вероятности будет протекать нормально, то во второй в некоторых случаях рождение здорового ребенка может быть невозможным вообще.
Инфекции
Наибольшую опасность для плода представляют вирусные инфекции, особенно если мама встретилась с данной инфекцией при беременности впервые. В некоторых случаях при заболевании матери рекомендуется прерывание беременности из-за того, что очень высока вероятность пороков развития плода (наиболее известна своим патогенным действием краснуха). При других вирусных инфекциях (грипп, ЦМВ, герпес) беременность не прерывают, но риск невынашивания беременности резко повышается.
Повышают риск невынашивания и инфекции, передающиеся половым путем, а также наличие очагов хронической инфекции в организме (хронические заболевания пищеварительной, дыхательной, мочевыделительной системы, кариозные зубы и т.д.).
Гормональные нарушения
Наиболее часто при невынашивании беременности встречается дефицит гормона прогестерона, поэтому препараты натурального прогестерона (дюфастон, утрожестан) так часто назначаются при угрозе прерывания беременности. Однако регресс беременности может быть и при изменении уровня других гормонов, например гормонов щитовидной железы или мужских половых гормонов.
Аутоиммунные нарушения
Аутоиммунными называются процессы, когда антитела образуются не к чужеродным агентам (бактериям и вирусам), а к собственным клеткам организма. Эти антитела при беременности могут поражать и плод, что приводит к его гибели.
Достаточно часто причиной повторных регрессирующих беременностей является антифосфолипидный синдром (АФС). При этом антитела образуются к собственным фосфолипидам, которые участвуют в образовании клеточных стенок. До беременности этот синдром может никак себя не проявлять.
Заподозрить антифосфолипидный синдром можно при повторных регрессирующих беременностях.
Обследование включает в себя как анализ конкретно на маркеры антифосфолипидный синдром, так и анализ на свертываемость крови (при антифосфолипидном синдроме свертываемость повышается, что приводит в образованию микротромбов, в том числе в сосудах плаценты, что приводит к нарушению питания плода, и при отсутствии лечения к его гибели).
Часто точно причину регресса установить не удается, но обычно при повторяющихся регрессах подробное обследование все же помогает ее выявить.
Необходимые обследования после регрессирующей беременности
Минимум обследований после регрессирующей беременности включает в себя:
- УЗИ органов малого таза
- Анализ крови на гормоны (обычно сдается анализ на половые гормоны, анализ на другие гормоны сдается, если имеются какие-то симптомы, свидетельствующие о возможном нарушении работы гормонопродуцирующих органов)
- Анализ на инфекции
- Спермограмма (у ребенка двое родителей, причины регрессирующей беременности могут найти не только у мамы)
Этот список может быть значительно расширен в зависимости от конкретной ситуации, для каждой женщины он должен быть индивидуален, в зависимости от результатов общего осмотра, характера менструальной функции, наследственности, наличия каких-то заболеваний в прошлом или в настоящее время.
При повторных регрессирующих беременностях обследование более подробное. Обязательно проводится обследование на антифосфолипидный синдром и исследование кариотипа (набора хромосом) отца и матери.
Как же быть дальше
Конечно же, всех женщин, подвергшихся такому испытанию как регрессирующая беременность, волнует вопрос о возможности благоприятного исхода беременности в дальнейшем.
Вероятность этого достаточно высока, как уже говорилось выше, часто регресс беременности происходит из-за «случайного» воздействия какого-то фактора, неудачного стечения обстоятельств. И в дальнейшем это никогда не повторится.
В некоторых странах за рубежом после одного регресса даже не рекомендуют подробного обследования, и прибегают к нему лишь после повторных регрессирующих беременностей, так как 80 — 90% пациенток после однократного регресса беременности нормально вынашивают беременность в дальнейшем.
Однако, повторных регрессов лучше избежать. Поэтому нужно обследоваться, и при выявлении каких-то нарушений лечиться. Обязательно по возможности избавиться от инфекций. При выявлении гормональных и аутоиммунных нарушений терапия наиболее эффективна если начата на этапе планирования, а не при наступлении беременности.
Планировать следующую беременность можно не ранее, чем через полгода. Это время необходимо чтобы восстановилась слизистая оболочка матки и гормональный фон в организме. В этот период рекомендуется принимать оральные контрацептивы, так как они не только оказывают контрацептивный эффект, но и помогают организму оправиться после гормонального стресса, регулируют работу яичников и восстанавливают менструальный цикл.
В период планирования следующей беременности важно правильно питаться, получать много витаминов (с пищей или в виде поливитаминных комплексов), вести здоровый образ жизни. Это поможет организму при беременности защищать малыша от негативных воздействий окружающей среды.
Не стоит недооценивать роль вредных привычек. Если «подружка курила всю беременность и ничего», «соседка пьет и ничего», это не значит, что эти факторы не вредны для плода. Кого-то организм сможет защитить, а кого-то нет, поэтому количество вредных факторов стоит максимально ограничить. Да, мы не сможем оградить будущего малыша от всего, но максимально ограничить количество вредных воздействий мы обязаны.
Внимание! Данный объем обследования является минимальным. Индивидуальный план обследования будет составлен после консультации специалиста.
Имеются противопоказания. Ознакомьтесь с инструкцией или проконсультируйтесь у специалиста.
Источник: https://m.ekamedcenter.ru/diagnosis/regress-beremennosti-ili-zamershaya-beremennost.html