Можно ли рожать при внематочной беременности: возможно ли спасти и выносить ребёнка, сохранить трубу или сделать маточной беременность — Буду мамой
Внематочная беременность является довольно редкой аномалией, на которую по статистике приходится до 2% всех беременностей. Однако в данном случае, в отличие от классического хода зачатия ребенка, эмбрион выходит за пределы полости и матки и закрепляется там.
И многих представительниц прекрасного пола интересует важный вопрос – можно ли сохранить внематочную беременность и можно ли родить после нее?
Внематочная беременность: причины
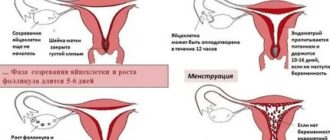
Ни для кого не является секретом тот факт, что яйцеклетка оплодотворяется сперматозоидом в маточной трубе, после чего она начинает расти и постепенно перемещаться в направлении матки (обычно данный путь эмбрион проходит за 3-4 дня). Но из-за определенного ряда причин это может и не произойти.
Именно тогда и возникает внематочная беременность – она бывает в маточных трубах, на яичнике, в брюшной полости, в шейке матки. На первый вариант приходится наибольшее количество случаев – до 97%.
И даже несмотря на это, многие зададутся вопросом: при внематочной беременности можно родить? К сожалению, на данный момент времени медицина не достигла столь высокого уровня, хотя в мире и имеются единичные случаи положительного окончания внематочной беременности.
Такая беременность повлечет за собой серьезные проблемы со здоровьем. Поэтому пока ответ однозначен – «Внематочная беременность можно ли родить?» — Нет.
К причинам внематочной беременности относят: заболевания детородных органов (имеющиеся или перенесенные), последствия лечения бесплодия или хирургических вмешательств, опухоли, гормональные особенности организма и врожденная недоразвитость маточных труб.
После внематочной беременности можно забеременеть, но это плодное яйцо также имеет большую долю вероятности не закрепиться внутри матки. Потому следует вовремя прийти на УЗИ, может даже несколько раз.
А также пройти все дополнительные анализы, которые назначит гинеколог.
Внематочная беременность: признаки
Не имеется точных симптомов, благодаря которым можно сказать, что в данном конкретном случае беременность происходит вне матки. То есть, вряд ли можно определить внематочную беременность на максимально ранних сроках.
Это обусловлено малыми размерами плодного яйца, которое сложно идентифицировать на первых неделях. Поэтому ставится диагноз-подозрение, после чего проводится лапароскопическая операция или специальные гормональные анализы.
Если вы все же не пошли к гинекологу и не знаете, как можно определить внематочную беременность, советуем прислушаться к собственному самочувствию.
Тест на беременность в домашних условиях не даст окончательного ответа – уровень ХГЧ в данном случае довольно низок (будет присутствовать слабая, едва заметная вторая контрольная полоска на тесте).
Также одним из признаков может быть скудные кровяные выделения во время якобы менструации после неожиданной задержки (на самом деле это реакция организма на нахождение плодного яйца вне матки), но на них в большинстве случаев женщины не обращают внимания.
При резком снижении артериального давления, сильных болях в нижней брюшной полости, учащенном пульсе, сильной усталости, переходящей в потерю сознания срочно вызывайте карету скорой помощи. Так как это невероятно опасно, о чем мы скажем дальше.
Опасность внематочной беременности
Не стоит думать, что можно родить после внематочной беременности, врачи не позволят оставить эмбрион.
Иное решение может грозить серьезными последствиями для организма женщины, такими как бесплодие, опасность повторного случая беременности вне матки, появление спаек в малом тазу, воспалительных процессов или сильному внутреннему кровотечению, которое в критических случаях может повлечь смерть.
В таких случаях врачи оказываются в экстренной ситуации, и в зависимости от общего состояния женщины и степени повреждений маточной трубы принимают то или иное решение.
Так, например, это может быть выдавливание или отсасывание эмбриона, удаление поврежденного участка трубы и сшивание концов (или только извлечение эмбриона при его малых размерах), удаление трубы полностью, введение специального растворяющего препарата.
После внематочной беременности можно забеременеть только при условии проведения правильной реабилитационной терапии и отсутствия малейших инфекционных процессов.
Тем не менее, главный человек, которому вы должны задать вопрос после внематочной беременности , когда можно беременеть в следующий раз – ваш лечащий врач. Только после прохождения полного курса гормонального лечения и физиотерапии, вы можете вновь приступать к планированию семьи. А иначе, вы рискуете никогда не познать радость материнства, ведь риск повторной аномалии очень высок.
Беременность для одних женщин – случайность, для других – долгожданное событие. И когда радостное известие об оплодотворении затмевает информация о патологическом креплении зиготы, женщина испытывает шок, страх и недоумение.
В частности, каждую вторую женщину интересует вопрос о том, какие же шансы выносить и родить малыша при локализации. Стоит ли рисковать, и есть ли в медицине зафиксированы случаи, когда женщина рожала при внематочном креплении плода?
- Если при нормальном расположении зиготы ее крепление происходит в теле матки, в ее полости, то при патологии плодное яйцо прикрепляется в брюшине, в трубах.
- При этом развитие и нормальное жизнеобеспечение плода в силу того, что орган не приспособлен к вынашиванию плода, не осуществляется.
- Только женская матка снабжена большим количеством кровеносных сосудов, которые обеспечивают необходимое питание для адекватного развития плода.
- Однако если беременность долгожданна и желанна, у женщины возникает резонный вопрос о целесообразности и возможности выносить, родить ребенка даже в ущерб своему здоровью. Сохранность плодного яйца не рассматривается по нескольким причинам:
- орган, к которому крепится плодное яйцо (чаще – труба фаллопиева) не растянется по мере роста плода;
- риск летального исхода матери и ребенка (даже при удачном вынашивании) при родах 80%;
- на любом периоде вынашивания происходит разрыв органа, затем внутрибрюшное кровотечение, остановить которое не удастся;
- патологическая локализация опасна и для малютки, поскольку он не получает необходимые микроэлементы для полноценного развития.
Даже если предположить, что удастся сохранить внематочную беременность до безопасного срока, всегда есть риск неправильного развития плода в таких неестественных условиях. При недостаточном количестве кислорода, при гипоксии (голодание кислородное) фиксируется аномалии развития мозговой деятельности, ребенок рождается с ДЦП, аномалиями умственного развития.
В прошлом веке, когда диагностирование внематочной локализации плода не проводилось, женщины, рожавшие внематочного ребенка, умирали в 85%. Ребенок не доживал до 7-недельного срока.
Шансы выносить ребенка
В медицине описаны несколько случаев, которые говорят о положительном течении процесса развития, однако сегодня такие факты многие ученые опровергают, списывая событие на случайность или неправильное .
Можно ли рожать
Родовая деятельность начинается с того, что под воздействием определенного количества гормонов в организме беременной происходит их накопление, матка сокращается, выталкивая плод наружу. Что происходит, если ребенок не в матке?
Матка сокращается, но такие действия являются неэффективными, поскольку выдавливание плода становится невыполнимой задачей. Единственный вариант – кесарево сечение до начала родовой активности.
Роды начинаются только при необходимой концентрации в крови гормона окситоцина, эндорфина.
Можно ли родить, если беременность в маточной трубе
Наиболее безопасное место для зиготы – место, где труба выходит в полость матки, в интерстициальном отделе. Формирование и рост плодного яйца в данном месте может развиваться до относительно большого срока – до 12 недели. На у малыша уже активно работает сердце, видны ручки и ножки, он похож на человечка.
Однако дальнейший рост малыша провоцирует разрывы и деформации трубы, которая может лопнуть, сам плод погибает, а мать рискует своей жизнью. Рожать при обнаруженной локализации плода вне тела матки врачи не разрешают. Слишком большой ценой может достаться радость материнства в такой ситуации.
При внематочном развитии плода в приоритете стоит цель сохранить жизнь и репродуктивное здоровье матери, а не плод.
Случаи рождения детей
И все же, были ли в истории такие случаи, когда зафиксированное внематочное развитие заканчивалось рождением здорового ребенка? Сразу стоит сказать, что большинство врачей и сегодня ставят под большой вопрос нижеприведенные примеры.
В силу обстоятельств, примеры с рождением ребенка при внематочной локализации не рассматриваются как показание к сохранению патологической беременности.
Патология была зафиксирована на 18-й неделе вынашивания, сами же врачи ставили под сомнение возможность доносить беременность до положенного срока. Однако роды произошли в положенное время, при кесаревом сечении были извлечены сначала сестрички, а потом братик, который сформировал себе плодное место в трубе.
Такая ситуация единична. Как правило, на большом сроке принимается решение об извлечении и перемещении плода в инкубатор, к примеру, история Джейн Джонс. На 27-й неделе женщина узнала, что ребенок растет в сальнике кишечника. Доктора извлекли малыша из кишечника и поместили в инкубатор.
Шанс выжить составлял 2%, и ребенок этим воспользовался. Сегодня необычный ребенок растет и радует родителей.
На операции присутствовали 36 медицинских работников, случай экстраординарный, поскольку такая беременность встречается раз на 5 миллионов беременностей.
Источник: https://mjk-3.ru/vnematochnaya-beremennost/mozhno-li-rozhat-pri-vnematochnoj-beremennosti-vozmozhno-li-spasti-i-vynosit-rebyonka-sohranit-trubu-ili-sdelat-matochnoj-beremennost.html
Внематочная беременность: признаки, причины и лечение
При внематочной беременности плодовое яйцо имплантируется и развивается вне полости матки — брюшной, яичники или маточной трубе. Это опасная патология требует своевременного хирургического лечения. Сохранить жизнеспособность плода невозможно. Возможно возникновение осложнений, включая разрывы, появление сепсиса и других опасных осложнений. Патология нередко приводит к утрате детородной функции и напрямую угрожает жизни пациентки.
Цены
| Первичный прием гинеколога / гинеколога-эндокринолога | 1700 руб. |
| Повторный прием гинеколога / гинеколога-эндокринолога | 1400 руб. |
| Первичный прием гинеколога к.м.н. | 2000 руб. |
| Повторный прием гинеколога к.м.н. | 1700 руб. |
| Первичный прием гинеколога д.м.н | 2400 руб. |
Что такое внематочная беременность
Яйцеклетка оплодотворяется сперматозоидами в маточных трубах. Далее она проходит через фаллопиеву трубу в матку. При нормальном течении плодовое яйцо прикрепляется к эндометрию и продолжает развиваться дальше. Когда происходит беременность вне матки, то она может быть закреплена за пределами главного полового органа. При этом тест на беременность будет положительным, не может расти до размеров полноценного ребенка, кроме матки.
Виды внематочной беременности
В крайних случаях встречается трубная беременность, при которой плодовое яйцо прикрепляется в маточной трубе. Гораздо реже встречаются яичниковая, женская и беременная женщины, которые приводят к обильному кровотечению и развитию неотложных состояний, угрожающих жизни женщины. Иногда это также является аномалией. Это может привести к разрыву полового органа и даже к смерти женщины от инфекционных осложнений.
Причины внематочной беременности
О том, что внематочная беременность наступает, никто не может предположить. Есть некоторые факторы и условия, увеличивающие риск развития патологии:
- поврежденная маточная труба;
- лекарства от бесплодия;
- беременность с внутриматочной спиралью (ВМС);
- врожденные дефекты в строении половых органов;
- генетические аномалии;
- гормональные нарушения.
Анатомические изменения органов репродуктивной системы
Аномалии развития половых органов часто приводят к внематочной беременности. Обнаружить предрасположенность к нарушению можно во время ультразвуковой диагностики. Чаще всего аномалии строения матки приводят к прикреплению плодового яйца в добавочном роге. Женщинам нужна квалифицированная хирургическая помощь.
Гормональные и другие факторы
Нарушения в выделении определенных половых гормонов способствуют превращению в течение менструального цикла, скрытого протеканию инфекционных процессов и развитию спаек. В результате возникают препятствия для прикрепления плодовых яиц в эндометрии матки.
Оплодотворенная яйцеклетка вырабатывается в маточной трубе или других неипичных органах, что вызывает нарушение кровотока, сдвиг окружающих тканей и рано или поздно приводит к кровотечению и тяжелым последствиям для здоровья женщины, что приводит к сепсису и развитию бесплодия.
Симптомы внематочной беременности
Похоже, что они могут указывать на патологическое состояние признаками:
- тошнота и рвота;
- болезненность груди;
- резкие боли в животе;
- кровотечения, мажущие кровянистые выделения.
В организме нет никаких сигналов о развитии патологического состояния. Тест на беременность может показывать вторую полоску, но обычно она немного бледнее первой. При внематочной величине хронического гонадотропина ниже установленных норм.
Если вы подозреваете, что у вас есть проблемы с беременностью, обязательно обратитесь к клинику, проведите диагностику и при необходимости эффективного лечения, которое поможет сохранить фертильность и женское здоровье.
Опасность и последствия внематочной беременности
Без своевременного лечения беременность в трубе, брюшной полости, яичнике или в добавлении корня матки приводит к обильному кровотечению, разрыву органа и развитию сепсиса. Если специалисты успевают помочь женщине, то при тяжелом течении заболевания в большинстве случаев развивается бесплодие. Докторам придется удалить пораженную трубу. Это в значительной степени обусловлено наступлением зачатия в будущем.
Можно провести лечение после удаления труб при нематочной беременности. Главное — обратиться к опытным и знающим специалистам. Даже если вам не удалось сохранить трубу, зачатие все равно возможно. Важно только правильно подготовиться к этому важному событию.
Диагностика и лечение внематочной беременности
Если есть симптомы, указывающие на внематочную беременность, нужно немедленно обратиться к гинекологу. Физическое обследование не может диагностировать патологию, но врач назначит необходимые дополнительные исследования. Он сделает трансвагинальное УЗИ, которое позволяет обнаружить плодное яйцо в матке. Анализы крови, позволяющие определить уровень ХГЧ, могут косвенно говорить о риске развития плода в нетипичном месте.
Если УЗИ не показывает гестационный мешок и уровень ХГЧ и прогестерона остаются неизменными или падают, то это позоляет заподозрить развитие внематочной беременности. Все эти тесты проводятся, если нет серьезных симптомов. Если же присутствуют сильные боли в животе, кровотечения из влагалища, операция проводится незамедлительно, поскольку дальнейшее ожидание может привести к разрыву маточной трубы.
Лапароскопическая операция проводится для удаления эмбриона и устранения любых внутренних повреждений. Хирург делает маленький разрез в области живота, через который они вставляют гибкие инструменты для удаления зародыша, а также устраняют любые повреждения маточной трубы. Если внутреннее кровотечение обильное, врач может сделать лапаротомию, для которой требуется больший разрез. Если маточная труба повреждена, то потребуется ее удаление.
Восстановительный период
Нормальным считается легкое влагалищное кровотечение со сгустками до 2 месяцев после операции. Для заживления разреза может потребоваться время. Цель состоит в том, чтобы держать разрез сухим и чистым. В него может попасть инфекция. Если присутствуют какие-либо из следующих признаков инфекции, немедленно обратитесь к врачу:
- чрезмерное кровотечение;
- гнойные выделения из разреза;
- область разреза горячая, красная и опухшая;
- боли в области живота усиливаются.
Старайтесь не поднимать тяжелые предметы, чтобы избежать кровотечения. Воздержитесь от половых контактов, использования тампонов и спринцеваний в течение 2 месяцев после хирургического лечения внематочной беременности.
Можно ли забеременеть после внематочной беременности?
При своевременном проведении всех необходимых лечебных мероприятий и сохранении целостности маточной трубы и других половых органов женщина может забеременеть, выносить и родить здорового ребенка. При данной патологии огромное значение имеет время обращения за медицинской помощью. После операции лечение внематочной беременности проходит под контролем специалиста.
Стоимость лечения
Стоимость лечения внематочной беременности зависит от выбранной лечебной тактики. Без хирургических манипуляций невозможно удалить плодовое яйцо, которое прикреплено в нетипичном месте. Лечение внематочной беременности без операции невозможно.
Женщине необходимо провести искусственное удаление плодного яйца. В 95% и выше он находится в трубе, и на ранних сроках может быть проведена процедура сохранения ее функциональности и способности к будущему.
Чем раньше будет проведено лечение, тем ниже риск развития бесплодия, разрыва органов, во что бы то ни стало.
Источник: https://medlineservice.ru/uslugi/ginekologiya/vnematochnaja-beremennost
Внематочная беременность
После оплодотворения яйцеклетка с помощью ресничек эпителия последовательно движется по маточной трубе и прикрепляется к внутренней поверхности матки. Симптомы внематочной беременности возникают, когда такая имплантация происходит вне поверхности эндометрия. Это происходит в 2% случаев всех зачатий.
Что такое внематочная беременность и как она развивается?
При этом состоянии яйцеклетка прикрепляется не в матке, а в маточной трубе, на поверхности брюшины или шейке матки. В это время домашний тест для определения беременности будет положительным, но плодное яйцо не сможет полноценно развиваться и неминуемо погибнет.
Симптомы внематочной беременности на раннем сроке требуют неотложной медицинской помощи. Быстрое лечение снижает риск осложнений для женщины и увеличивает шанс родить ребенка в будущем.
Признаки и симптомы внематочной беременности
Когда у пациентки формируется внематочная беременность, признаки на ранних сроках соответствуют норме. Наблюдаются:
Консультация врача
Записаться на прием
Более поздние признаки внематочной беременности появляются через 6 – 8 недель задержки менструации:
- незначительное выделение крови из влагалища;
- боли в животе или в области малого таза.
При дальнейшем развитии возникают такие признаки и симптомы внематочной беременности:
- боль в нижнем отделе живота, усиливающаяся при движениях; вначале она может внезапно появиться с одной стороны, а затем распространиться на всю область таза;
- сильное влагалищное кровотечение;
- болезненность при половом контакте или гинекологическом осмотре;
- головокружение или обморок при внутреннем кровотечении;
- бледность кожи, холодный пот, одышка, слабый частый пульс, нарушение сознания (признаки шока).
Причины внематочной беременности
Самый частый вид патологии – трубная, при которой оплодотворенная яйцеклетка развивается в маточной трубе. Причины внематочной беременности в таком случае включают:
- курение: оно нарушает способность маточной трубы перемещать зародыш в полость матки;
- воспалительное заболевание, такое как гонорея или хламидиоз, вызвавшее образование рубца в полости трубы;
- перенесенная операция на маточной трубе;
- предшествующая внематочная беременность.
Факторы риска патологии:
- возраст женщины старше 35 лет;
- перенесенные операции по поводу заболеваний органов брюшной полости;
- многочисленные аборты;
- эндометриоз;
- пороки развития маточных труб;
- беременность, наступившая на фоне использования внутриматочной спирали.
Диагностика внематочной беременности
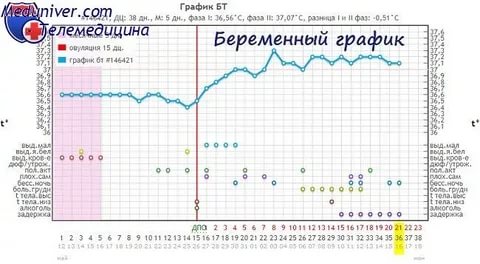
В начале своего развития такая беременность протекает как нормальная, а ее прерывание напоминает самопроизвольный аборт. Как распознать внематочную беременность? Самостоятельно это сделать очень сложно, поскольку такой доступный для измерения признак как базальная температура при внематочной беременности неинформативен – график до потери эмбриона такой же, как при нормальном вынашивании.
Диагностика внематочной беременности проводится с использованием таких методов:
- гинекологический осмотр, выявляющий отсутствие признаков маточной беременности и патологическое образование, например, в трубе;
- УЗИ, дающее возможность определить патологию с 1 – 2 недели задержки менструации, когда в матке не обнаруживается плодное яйцо;
- анализ на ХГЧ с промежутком в 48 часов, в норме показатель за это время удваивается, при внематочной беременности прирост его в крови не столь велик.
Лечение внематочной беременности
Ребенок не может развиваться вне матки, а самопроизвольное прерывание такого патологического процесса опасно для жизни женщины. Поэтому лечение внематочной беременности только хирургическое:
- сальпингостомия – продольный разрез трубы с последующим восстановлением ее стенки;
- сальпингэктомия – удаление части трубы при ее разрыве.
Обе операции могут быть выполнены лапароскопически или лапаротомически.
Существует и медикаментозный способ лечения – прием метотрексата. Он используется только на самых ранних стадиях при невозможности операции.
Последствия внематочной беременности
Обычно последствия после внематочной беременности относительно благоприятны: хотя способность женщины к зачатию снижается примерно на 40%, она все же может выносить и родить ребенка. Еще одним отрицательным фактором служит увеличение риска повторения такой патологии.
Восстановление после внематочной беременности происходит в течение следующего менструального цикла. Гораздо больший вред женщине приносит не физическая, а психологическая травма. Для полноценной реабилитации требуется поддержка родственников, общение на соответствующих форумах, а иногда индивидуальная и групповая психотерапия.
Отрицательные последствия внематочной беременности можно ослабить, если сразу же заняться поиском причин заболевания и их устранением.
Почему стоит обратиться в клинику «Мама Папа Я»?
Сеть медицинских клиник «Мама Папа Я», филиалы которой расположены в Москве и других городах, предлагает медицинские услуги по доступным ценам, которые помогут избежать развития патологии или вовремя ее диагностировать:
- консультация квалифицированного гинеколога по вопросам планирования беременности;
- программа индивидуального ведения беременности «Жду тебя, малыш!»;
- анализы, необходимые будущим мамам, в том числе определение уровня ХГЧ;
- гинекологическое УЗИ для диагностики заболевания на раннем сроке.
Все консультации и процедуры проводятся в удобное для пациентки время, без ожидания и очередей.
При задержке менструации мы рекомендуем сделать домашний тест на беременность и независимо от его результатов записаться на прием к гинекологу. Сделать это можно по телефону ближайшей клиники или на сайте.
Доктор внимательно осмотрела моего мужа, назначила ЭКГ и поставили предварительный диагноз. Дала рекомендации по нашей ситуации и назначила дополнительное обследование. Пока замечаний нет. Финансовые договоренности соблюдены.
Я просто в восторге от доктора и клиники. Давно не получал удовольствия в клиниках. Всё прошло идеально с точки зрения логистики, строго по времени. Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ.
Мне очень понравилась доктор Власова. Приятная и милая женщина, хороший специалист. На все свои вопросы я получила ответ, врач дала мне много хороших советов. Визитом осталась довольна более чем.
Посетили с ребенком Клинику «Мама Папа Я». Нужна была консультация детского кардиолога. Клиника понравилась. Хороший сервис, врачи. В очереди не стояли, по стоимости все совпало.
Очень понравилась клиника. Обходительный персонал. Была на приеме у гинеколога Михайловой Е.А. осталась довольна, побольше таких врачей. Спасибо!!!
Удалял жировик у Алины Сергеевны, операцию сделала великолепно! Огромное ей спасибо за чуткое внимание и подход к каждой мелочи.
Сегодня обслуживалась в клинике, осталась довольна персоналом, а также врачом гинекологом. Все относятся к пациентам с уважением и вниманием. Спасибо им большое и дальнейшего процветания.
Клиника «Мама Папа Я» в Люберцах очень хорошая. Коллектив дружелюбный, отзывчивый. Советую данную клинику всем своим знакомым. Спасибо всем врачам и администраторам. Клинике желаю процветания и много адекватных клиентов.
Сегодня удаляла родинку на лице у дерматолога Кодаревой И.А. Доктор очень аккуратная! Корректная! Спасибо большое! Администратор Борщевская Юлия доброжелательна, четко выполняет свои обязанности.
Хочу выразить благодарность работникам клиники Мама, Папа, я. В клинике очень дружелюбная атмосфера, очень приветливый и веселый коллектив и высококвалифицированные специалисты. Спасибо вам большое! Желаю процветания вашей клинике.
Первое посещение понравилось. Меня внимательно осмотрели, назначили дополнительные обследования, дали хорошие рекомендации. Буду продолжать лечение и дальше, условия в клинике мне понравились.
Хорошая клиника, хороший врач! Раиса Васильевна может понятно и доступно объяснить, в чем суть проблемы. Если что-то не так, она обо всем говорить прямо, не завуалированно, как это порой делают другие врачи. Не жалею, что попала именно к ней.
Источник: https://mpya.ru/patsientam/meditsinskij-slovar/vnematochnaya-beremennost
Внематочная беременность – лечение в Ужгороде
Внематочная беременность
страницы:
Что такое внематочная беременность? Это паталогическое состояние у женщин, когда оплодотворённая яйцеклетка не достигает полости матки, а имплантируется в других местах. В итоге она развивается не в матке, где для этого есть все природные условия, а в других местах – яичниках, трубах или даже брюшной полости. Иногда можно встретить синоним такой патологии: эктопическая беременность. Это состояние очень опасно и представляет угрозу для жизни женщины.
Статистически, подобная ситуация встречается примерно у 3,6% всех беременных. Наиболее распространена среди женщин до 35 лет. В клинике Биляка, г. Ужгорода, мы аккуратно и бережно устраняем такую патологию, часто – убираем и ее причины.
Причины
Пагубно повлиять на нормальное размещение плодного яйца способны разнообразные факторы. Так, внематочная беременность чаще встречается при:
- гормональных нарушениях;
- аномалиях развития матки и фаллопиевых труб;
- хронических воспалительных процессах в органах женской половой сферы;
- перенесенных операциях и абортах;
- эндометриозе;
- хроническом стрессе;
- опухолях репродуктивных органов;
- использовании внутриматочной спирали дольше 5 лет;
- наличии у женщины вредных привычек – курение, злоупотребление алкоголем;
- возрасте старше 35 лет;
- нарушении проходимости маточных труб.
Такие пациентки должны находиться под более пристальным контролем со стороны акушерско-гинекологической службы.
Риск развития эктопической беременности отмечается и у женщин, которые длительное время использовали в качестве контрацепции внутриматочную спираль или гормональные средства. Это связано с тем, что находясь в матке, инородное тело провоцирует необратимые изменения.
Также в группе риска находятся женщины в возрасте после 30-35 лет. Они должны тщательно проверяться при планировании беременности и сразу становиться на учет, как только увидят долгожданные две полоски на тесте. Опасность внутриматочной беременности возрастает у тех, кто имеет различные хронические заболевания, особенно эндокринного характера.
Клинические проявления
Места прикрепления оплодотворенной яйцеклетки
В начале, симптомы внематочной беременности ничем не отличаются от нормальной: задержка месячных, изменение консистенции матки. Это происходит потому, что плодное яйцо создаёт типичный для беременности гормональный фон.
Неприятности начинаются, когда плод достигает значительных размеров. Отметим, что в зависимости от места прикрепления, критические размеры яйца тоже отличаются. А располагаться, плод может и на яичнике, и в маточной трубе, и в шейке матки.
Поначалу женщина ощущает все те же признаки, что и при нормальной беременности:
- задержка месячных;
- повышение базальной температуры;
- набухание молочных желез;
- тошнота.
Первые признаки внематочной беременности появляются, начиная с 3-4 недели:
- Внизу живота появляются тянущие и ноющие боли, интенсивность которых варьируется, они чаще всего чувствуются с одной из сторон
- Болевой симптом постепенно нарастает, отдавая в прямую кишку или поясницу
- Грудь увеличивается и становится болезненной, что впрочем характерно и для обычной беременности
- Из влагалища появляются водянистые выделения с кровяными примесями, совершенно не похожие на менструацию
- Во время полового акта чувствуется дискомфорт и боль
На старте отмечается сочетание 2–3 симптомов. Затем постепенно их становится больше, интенсивность нарастает. На 4-20 неделе появляется слабость, тошнота, головокружения. Но и это редко настораживает женщину, уверенную в том, что беременность протекает нормально. Ведь недопомогание можно легко списать на привычное для себя состояние.
При самом тяжёлом течении происходит разрыв органа, в котором имплантировалось яйцо. Тогда симптомы внематочной беременности обостряются. Боль становится интенсивнее, принимает схваткообразный характер, спазмы учащаются. Кровянистые выделения становятся частыми, ощущается напряжение брюшной стенки и сдавливание внизу живота. Кожные покровы как правило бледные, пульс учащается, может случиться потеря сознания.
В связи с этим возникает вопрос – как определить внематочную беременность на ранних сроках? Ведь чем больше плодное яйцо находится в неположенном ему месте, тем серьезнее угроза для жизни пациентки.
Самостоятельно диагностировать эту патологию невозможно, однако тревожные «звоночки», описанные выше, должны насторожить и стать поводом для обращения к врачу. Особенно это касается кровянистых выделений.
Если слабость, дискомфорт и легкий болевой синдром еще можно списать на адаптацию организма к новому состоянию, то наличие выделений совершенно не нормально.
Нередко у женщин проявляются характерные признаки внематочной беременности в виде посинения носогубного треугольника и понижения артериального давления. Все это должно не на шутку насторожить и заставить обратиться к гинекологу. Но проблема в том, что многие дамы, обрадовавшись положительному тесту, закрывают глаза на тревожные симптомы и не торопятся идти в больницу.
В итоге патология диагностируется уже на том этапе, когда плодное яйцо сильно вырастает в размерах и давит на соседние органы. Обычно это происходит после 8 недели, когда возрастает риск разрыва. Иногда плодное яйцо разрывается раньше – на 4-6 неделе. Это состояние представляет прямую угрозу жизни женщины, и тогда счет идет на минуты – нужно как можно быстрее извлечь патологические образования.
Использование экспресс-теста при внематочной беременности
Диагностика
Если женщина обнаруживает у себя начальные признаки беременности, ей следует пройти экспресс тест на беременность, исследование ХГЧ (хорионический гонадотропин человека) и УЗИ малого таза. Правильная интерпретация результатов во многом зависит от профессионализма врача. Чем раньше будет обнаружена патология – тем выше шансы на успешное выздоровление и беременность в перспективе.
Гормональный анализ поможет выявить патологию – при внематочной беременности концентрация ХГЧ значительно ниже, чем при нормальной. Также врача насторожит слишком низкое содержание прогестерона. Что касается УЗИ, то на нем патология отчетливо видна, начиная с 4 недели. Поэтому гормональные пробы намного точнее и дают возможность определить проблему на ранних стадиях.
Когда подозревается внематочная беременность, диагностика может быть проведена методом лапароскопии. К ней прибегают в случае опасений, что у пациентки открылось кровотечение. Метод удобен тем, что через небольшие проколы открывает доступ к внутренним органам, позволяет безошибочно определить патологию и сразу же ее устранить.
Первоклассное диагностическое оборудование клиники Биляка в руках квалифицированного персонала, сводит к минимуму время, необходимое для установки точного диагноза и места расположения внематочной беременности.
Регулярные зарубежные стажировки в клиниках США и ведущих стран Европы, позволяют применять в Украине передовой медицинский опыт. Особенно это отражается на уровне оказания медицинской помощи.
Внематочная беременность, лечение, стоимость
Если диагностирована внематочная беременность, лечение осуществляется хирургическим путем. «Золотым стандартом» помощи при внематочной беременности, уверенно становится лапароскопия. Этот метод позволяет проводить органосберегающие вмешательства.
Удаляется только плодное яйцо, при этом проводится детальный осмотр яичников и маточных труб. Хирург может заодно удалить спайки, если они есть, и прочие патологии. Таким образом, убирается не только сама внематочная беременность, но и ее причины.
Это помогает избежать рецидива в дальнейшим.
При диагнозе внематочная беременность операция лапароскопическим методом имеет ряд преимуществ. Она позволяет одновременно и осмотреть внутренние органы, чтобы понять, где разместилось плодное яйцо, и удалить его. При этом травматизм минимален, а сильной кровопотери удается избежать.
Использование лапароскопии при внематочной беременности
Для женщины, квалифицированно проведённое в нашей клинике лапароскопическое удаление плодного яйца при внематочной беременности, означает возможность забеременеть повторно и успешно родить здорового ребёнка.
Лапароскопия при внематочной беременности может быть проведена различными методами. Когда срок небольшой, а плодное яйцо расположено в маточной трубе недалеко от выхода, его удается просто вытянуть, ничего не разрезая и не травмируя. На 5-6 неделе извлечение плода возможно лишь методом туботомии. Фаллопиева труба аккуратно вскрывается, затем очищается. При этом репродуктивный орган сохраняется, и возможность забеременеть в дальнейшем доступна.
На более поздних сроках риски возрастают, поскольку возможен разрыв и внутреннее кровотечение. Это приводит к сильным повреждениям труб и прочих репродуктивных органов, при которых их не всегда удается спасти. К примеру, на 10-12 неделе придатки уже сильно деформированы, хирургам приходится прибегнуть к тубэктомии.
Сегодня врачи отдают предпочтение лапароскопической методике, но не всегда применить ее возможно. На поздних сроках и при сильных кровотечениях приходится идти на полостную операцию. Ведь в этом случае главная задача – спасти жизнь пациентки.
Решающее значение, имеет профессионализм оперирующего хирурга, возможности, предоставляемые современным оборудованием и индивидуальный подход к каждой пациентке. Даже в сложных случаях нашим хирургам удается провести операцию лапароскопическим путем. И всегда в приоритете сохранение детородных органов – для врачей клиники Биляка важно не просто спасти женщине жизнь, но и сохранить ее полноценность.
Стоимость операции: 16800 грн. В цену входит полное обеспечение пациента на протяжении стандартного периода пребывания в клинике, а именно:
- медикаментозное и хирургическое обеспечение;
- круглосуточное наблюдение врача;
- индивидуальный медсестринский пост;
- перевязки и все медсестринские манипуляции;
- пребывание в клинике;
- питание.
- Обратите внимание! В других клиниках вышеперечисленное не входит в цену операции, а оплачивается дополнительно, в связи с чем стоимость оперативного вмешательства значительно увеличивается.
В доплату включают даже перевязки, инъекции, клизмы и т.д.
Объём вмешательства в клинике Биляка подбирается индивидуально для каждого конкретного случая. Тактика лапароскопии при внематочной беременности преследует цель максимально сохранить целостность и здоровье организма женщины.
Поэтому если у вас случилась внематочная беременность, лечение в клинике поможет избавиться от этой опасной проблемы. Опытные хирурги проведут операцию с филигранной аккуратностью. После вас ждет отдых в комфортной отдельной палате с круглосуточным медсестринским постом.
Выписка обычно проходит на 3-й день после лапароскопии.
Кандидат медицинских наук, главный врач.Стаж работы: 16 лет.
Специализация: лапароскопические оперативные вмешательства в хирургии, урологии, гинекологии, онкологии. Эксперт лапароскопических и эндоскопических операций.
Источник: https://bilyak.com.ua/ru/directions-ru/gynecology-ru/vnematochnaya-beremennost/
Диагностика и лечение внематочной беременности, симптомы и признаки | Медицинский дом Odrex
Внематочная беременность нежизнеспособна и угрожает жизни женщины из-за риска развития кровотечений. Чем раньше выявлена патология и начато лечение, тем больше у пациентки шансов избежать серьезных осложнений. В данной ситуации многое зависит от опыта и квалификации персонала медицинского учреждения. В Одессе с данной задачей успешно справляются акушеры-гинекологи Odrex.
Почему стоит обратиться к нам
Медицинский дом Odrex — многопрофильное учреждение, предоставляющее комплексную гинекологическую помощь женщинам всех возрастов, начиная от профилактических осмотров и заканчивая хирургическими манипуляциями. При обращении к нам женщина с подозрением на внематочную беременность получает:
- Точную диагностику патологии;
- Консультации сопутствующих специалистов — при подозрении на заболевания других внутренних органов;
- Постоянное наблюдение в стационаре для подтверждения или исключения патологии;
- Плановое и неотложное лечение;
- Медицинское сопровождение при реабилитации.
Симптомы внематочной беременности
Сложность диагностики заболевания связана со сходством его симптомов с признаками физиологической беременности — задержка менструации, тошнота, рвота, набухание молочных желез. Характерные признаки внематочной беременности начинают проявляться на 4-5 неделе зачатия, в первый месяц задержки менструации. Женщина жалуется на маточное кровотечение, боли внизу живота. Из-за кровопотери снижается артериальное давление, кружится голова, появляется слабость и сонливость.
Главный признак, по которому четко диагностируется внематочная беременность — снижение концентрации хорионического гонадотропина. Это специфический гормон, который начинает вырабатываться в первые несколько часов беременности, а к 7-11 неделе его концентрация увеличивается в несколько тысяч раз.
При внематочной беременности и угрозе выкидыша выработка гормона резко снижается.
Тесты на беременность основаны на качественном определении хорионического гонадотропина. Снижение концентрации гормона объективно проявляется в том, что при проведении теста полоски бледнеют либо фиксируется отрицательный результат.
Сложность данной проверки в том, что ее догадается сделать только женщина, которая уже сталкивалась с внематочной беременностью.
При несвоевременной диагностике трубная беременность завершается разрывом фаллопиевой трубы. Повреждение происходит на 4-10 неделе, срок разрыва зависит от места закрепления яйцеклетки. Состояние больной резко ухудшается, она жалуется на кровотечение или кровянистые выделения из влагалища, резкую боль в брюшной полости, помутнение сознания. При осмотре врач фиксирует бледность, интенсивное потоотделение, резкое снижение АД, частый нитевидный пульс, иногда пациентка теряет сознание.
Клиническая картина других видов внематочной беременности сходна с трубной. Для остановки кровотечения и нормализации состояния женщины показана срочная операция. В спорных случаях сходства симптоматики с острым животом пациентку осматривает хирург.
Как определяется внематочная беременность
Диагностика внематочной беременности начинается с осмотра гинеколога. При осмотре женщина испытывает болевые ощущения. Плодное яйцо прощупывается в виде уплотнения, а размер матки меньше нормальных показателей. На УЗИ органов малого таза фиксируется отсутствие плодного яйца в полости матки, жидкость в брюшной полости, несоответствие размеров матки сроку беременности.
Иногда плодное яйцо обнаруживается вне матки. О локализации аномального образования судят по нехарактерному изменению тканей. Здесь важно отметить, что на ранних сроках беременности врач-диагност может не определить нормальный характер беременности из-за незначительного размера плодного яйца. В этом случае женщине рекомендуют остаться в стационаре под наблюдением медиков до уточнения диагноза. Данная процедура занимает 3-7 дней.
Для получения четкой картины врач назначает клинический анализ крови и ХГЧ. На основании полученных данных акушер-гинеколог принимает решение о тактике лечения патологии.
Внематочная беременность — лечение в Odrex
Лечение внематочной беременности требует хирургического вмешательства. В зависимости от тяжести состояния женщины врачи Odrex используют лапароскопию или лапаротомию. Лапароскопия — малоинвазивный способ, который позволяет одновременно выполнить диагностику внематочной беременности и выполнить удаление плодного яйца. Для этого в животе женщины делается два разреза длиной 1-1,5 см.
Через один вводится прибор лапароскоп, который выводит на монитор 40-кратное изображение локализации предполагаемой внематочной беременности. Через второй разрез аномальное образование удаляется.
Малоинвазивные методы лечения в гинекологии
Преимущество лапароскопии в том, что внутренние половые органы и детородная функция пациентки сохраняются. Но благоприятный прогноз возможен в случае диагностики заболевания на ранней стадии, когда внутренние органы не повреждены.
При разрыве трубы, яичника, значительных кровопотерях применяется лапаротомия. При лапаротомии на передней брюшной стенке делается надрез, через который накладываются зажимы для остановки крови, иногда удаляются поврежденные органы.
Лапароскопия — малотравматичный способ лечения внематочной беременности. По сравнению с открытым хирургическим вмешательством она позволяют сократить риск послеоперационных осложнений до минимума. В зависимости от тяжести заболевания время пребывания женщины в стационаре составляет 3-7 дней. Период восстановления в 2-3 раза меньше, чем после традиционных операций — до 3 недель.
Вопрос — ответ
Можно ли сохранить внутренние половые органы при внематочной беременности?
Сохранность органов зависит от срока диагностики заболевания и стадии развития процесса. Если трубная беременность не закончилась разрывом трубы, для удаления плодного яйца либо делается разрез трубы, или удаляется ее часть, а концы сшиваются. Полное удаление неповрежденной трубы выполняют редко, только при наличии большого количества спаек. Спайки препятствуют движению оплодотворенной яйцеклетки и могут спровоцировать повторную внематочную беременность.
Аналогично ситуация обстоит с яичником — если не диагностирован разрыв органа, удалению подлежит только участок с плодным яйцом, В противном случае яичник удаляется полностью. Матку удается сохранить всегда, за исключением шейной беременности. В области шейки матки расположено большое количество крупных кровеносных сосудов. Аномальная беременность становится причиной значительной кровопотери, и полное удаление матки — единственный вариант остановить кровотечение и сохранить женщине жизнь.
Можно ли лечить внематочную беременность народными средствами?
Заболевание лечится только хирургическими методами. Остальные варианты опасны для жизни.
Можно ли выносить ребенка после внутриматочной беременности?
Вероятность нормального зачатия после внематочной беременности составляет 50%. Риск повторного развития патологии составляет 20%, вероятность бесплодия — 30%. Для профилактики осложнений настоятельно рекомендуем посетить гинеколога, как только вы узнаете о своей беременности.
Когда можно планировать ребенка после проведенной операции?
Забеременеть вы можете сразу, но лучше планировать зачатие не раньше чем через полгода.
Какие контрацептивы можно использовать после внематочной беременности?
Внутриматочную спираль использовать нельзя. Что касается гормональной контрацепции, отдавайте предпочтение комбинированным оральным контрацептивам. От мини-пили лучше отказаться. Вопрос выбора подходящего средства обсудите с акушером-гинекологом Медицинского дома Odrex.
Источник: https://odrex.ua/treatment/vnematochnaya-beremennost/
Внематочная беременность: как я это пережила и чего лучше не делать
Как только у меня у маленькой хоть как-то развилась репродуктивная система, над ней моментально сгустились тучи. У меня был и эндометриоз, и аднексит, и еще какой-то –ит, и еще пару каких-то –озов, вдобавок мне диагностировали некий «загиб матки». Я ничего такого не делала и матку никуда не загибала. Я даже на камнях, как учили старшие, не сидела. Все само собой произошло.
Я лечилась-лечилась, но в какой-то момент уже легче было решить, что, возможно, я просто-напросто проклята, и перестать посещать врачей. Поэтому я не особо задумывалась о будущем, детей не планировала и вообще их немного боялась.
Цыгане, тюки
Это произошло 10 лет назад. Ничего не предвещало плохого. Вечером перед эпизодом я сидела и в нездоровом возбуждении доделывала презентацию (в то время я работала стратегом в рекламном агентстве). Что-то нашло на меня, и я сделала все идеально.
Обычно я не очень сосредоточенный человек.
У меня могут быть на разных слайдах разные шрифты, заголовки могут исчезать и появляться, возникать вдруг совершенно неожиданные фотографии, не относящиеся к делу (так перелистнешь слайд – и вдруг на всю стену появится изображение цыган на велосипедах, с огромными тюками, которые никак не относятся к идее продажи еще большего количества творожков в новом году. Просто я смотрела фото магнума, и это нечаянно вставилось. Остается только благодарить судьбу за то, что я не интересуюсь фотографией в стиле ню).
Но тут я проявила недюжинную ясность ума, все приладила, какашечка к какашечке, и была очень собой довольна.
Срочно скорую
И представьте мое разочарование, когда вдруг за пятнадцать минут до презентации я обнаружила кровотечение. Причем довольно сильное. «Ты что! – сказала мне коллега, — сдурела? Срочно скорую!».
Но у меня ничего не болело — это раз. А второе – я так все отлично сделала. Хотелось пойти и в результате немного попочивать на лаврах.
Так что я сначала зажигательно рассказала свою жалкую стратегию, а потом сквозь снегопад побрела в ближайшую частную клинику.
«Странно», — сказала врач. Наверное, разрыв кисты яичника. Судя по всему. «Извините, — добавила она, — но лучше вам поехать в больницу». И вызвала скорую.
У нас тут пожар?
В больнице в приемном отделении был ад. Женщины с различными болями атаковали кабинет врача, все были неспокойны. Кто-то рыдал, кто-то качал права. В кресле корчилась мусульманская девушка строгих нравов, которая принималась истошно кричать при любой попытке ее осмотреть. И только врач, до сих пор помню, что ее звали Виктория Викторовна, сохраняла разум.
Когда наконец дошла очередь до меня, она практически моментально поняла, в чем дело. Потому что у меня оказалась ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ! То есть несчастная оплодотворенная яйцеклетка застряла в маточной трубе, разрослась и привела к разрыву.
Я сидела как громом пораженная. Я даже не знала, что я беременна – и тут такое! Не просто беременна, но и вдобавок внематочно, и сейчас мне вырежут трубу.
Позвонила своему бойфренду, чтобы он приехал и забрал мои вещи.
Ко мне была тут же приставлена какая-то нянечка, которая норовила сорвать с меня всю одежду и поскорее уложить на каталку. Ее очень возмущало, что мой молодой человек должен потратить какое-то время на дорогу. Я, выныривая из пучин шока, говорила ей: «Да подождите, не могу же я просто бросить вещи на пол» Или: «У нас что тут, пожар?».
Я помню, как было холодно в операционной. Как я спросила у Виктории Викторовны: «Теперь у меня не может быть детей?». Еще я зачем-то схватила ее за руку. Она остановилась и спокойно сказала: «Не беспокойся. Поверь мне, все будет». Я очень благодарна Виктории Викторовне. Великий врач. Мне очень повезло.
Надо еще сказать, что и многие медсестры относились к работе с душой и очень поддерживали (конечно, были и такие, кто гонял меня с торчащими из тела трубками из одного конца коридора в другой, но уже совсем не хочется это вспоминать).
Одна медсестра сказала: «Да будет у тебя миллион детей, если захочешь. Я одну такую пациентку встретила – в каждой руке и ноге по ребенку, на спине ребенок, в животе новый готовится. ‘Горшочек, не вари!’ – только и крикнула она вместо ‘здравствуйте’.
А ты расстраиваешься».
Как к этому относиться
Я и не знала, как к этому относиться. Надо было, наверное, найти психолога и это обсудить и проработать.
А я просто была в состоянии чудовищной апатии и заторможенности, которые со временем не собирались улучшаться, а наоборот, как назло, прогрессировали. Немного неприятно признаваться, но мне потребовалось несколько лет, чтобы восстановиться и вернуться в свое (относительно) нормальное состояние.
И еще было непонятно, что думать. «Относись к нему как к биоматериалу, который сам погиб и тебя чуть не убил», — сказала мне подружка. И я просто ничего не думала.
И даже сейчас мне непонятно, что это. Все-таки это был хоть и крошечный, но ребенок, уже было заложено, какие у него разовьются волосы. И какие будут глаза.
А может, это был ангел, маленькое добро. Я в тот момент была совершенно не там, была полна каких-то нелепых идей, продолжала ломиться в закрытые двери и вообще максимально далеко ушла от самой себя настоящей. Если бы у меня в тот момент еще и появился ребенок – это было бы катастрофой. Он сделал бы меня еще несчастнее.
Но это существо само погибло, застряв в трубе, и каким-то чудом спасло меня. Бедный крошечный малыш!
И теперь
А теперь я хочу сказать всем, кто это пережил и переживает.
Это не приговор. Я совершенно никак, ни по каким признакам не чувствую, что в моем организме не хватает одной маточной трубы. Кроме того, спустя какое-то время я совершенно спокойно и без дополнительных усилий забеременела и родила мою чудесную девчонку. (Конечно, во время беременности я была в ужасной паранойе, переживала, парилась, и даже как-то рыдала, что в лаборатории, наверное, неправильные реактивы, почему это вдруг у меня все анализы такие хорошие).
И последнее
Не поступайте, как я. Не геройствуйте! Обращайтесь к врачу сразу. Мне очень повезло. Я могла бы вообще поехать домой и не выжить из-за этого.
Не геройствуйте! Это потеря. Не преуменьшайте значимость произошедшего. Плачьте. Ищите утешения. Это утешение придет.
Я вела себя довольно нелепо, поэтому потребовалось длительное время для реабилитации.
Я надеюсь, что мой рассказ поможет вам. Поможет не совершать тех ошибок, которые совершила я.
Источник: https://n-e-n.ru/tube2/
Внематочная беременность как удаляют на ранних сроках — Буду мамой
Внематочная беременность всегда влечет за собой опасность для жизни и здоровья женщины. Поэтому при первых признаках стоит провести ряд исследований, которые точно укажут тип оплодотворения. При диагностированном внематочном развитии плода на ранних сроках в срочном порядке потребуется его последующее удаление. Каким образом проводится такая процедура и насколько она опасна?
За последние 30 лет внематочная беременность, или как ее еще называют сами врачи – эктопическая, стала диагностироваться в 2-3 раза чаще.
Причин такой аномальной прогрессии вынашивания плода может быть огромное количество. Однако именно эта патология является наиболее частой причиной материнской смертности при несвоевременном лечении. А лечение здесь одно – удаление оплодотворенной яйцеклетки, находящейся в плодном яйце.
Внутри матки есть своеобразные мерцающие мельчайшие волоски, которые с помощью сократительной активности эндометрия перемещают яйцеклетку в нужном направлении. Если есть воспалительный процесс, либо оплодотворение произошло на позднем этапе, прикрепление происходит в любом месте.
Симптоматика
Определить такую патологию на сроках ранее 7 недели самостоятельно невозможно. Поэтому при первых подозрениях стоит незамедлительно обратиться в женскую консультацию, где проведут нужные исследования, назначат УЗИ.
Признаки:
- тошнота;
- положительный тест;
- острая или измененная реакция на любые запахи;
- сонливость, усталость;
- сложная концентрация внимания.
Лечение эктопической беременности происходит только на ранних сроках, поскольку после 8-й недели развитая зигота фактически разрывает трубу. Хирургическая ликвидация развивающегося плода – единственный вариант лечения.
Может ли выйти сама
Зигота, которая развивается в трубе, может выйти частично сама. Однако для такого развития ситуации необходимо продолжительное время (2-3 недели), в период которого женщина ощущает боли, рези и недомогание.
Части разрушенного плода выходят фрагментно, однако определить, насколько он вышел, практически невозможно, назначается оперативное вмешательство.
Эффективность хирургического лечения
Клиническая картина аномальной беременности очень схожа с обычной, поэтому многие женщины не спешат посещать гинеколога, надеясь на нормальное протекание процесса. За период роста зигота настолько растягивает не приспособленный к вынашиванию орган, что происходит его разрыв, далее – синдром «острого живота» и заражение крови. Поэтому иного варианта лечения, кроме как хирургического вмешательства, с такой же эффективностью не существует.
Как убирают
Лечение не хирургическим методом такой патологии невозможно, а потому врач, в зависимости от срока и размера зиготы, назначает отдельный вид оперативного вмешательства.
Оперативное лечение
Операция показана и назначена в тех случаях, когда медикаментозное устранение оплодотворенной яйцеклетки невозможно. Риск при медицинском абортировании на сроках более 8-й недели достаточно высокий. Потребуется повторное выскабливание или операция с одновременным удалением частью органа. В зависимости от типа сложности патологического процесса, врач рассматривает отдельные варианты лечения хирургическим вариантом.
Лапароскопия
Лапароскопическая операция является наиболее часто используемым вариантом удаления внематочного плода. Производится прокол в брюшной полости, куда вводится эндоскоп. После введения в брюшную полость углекислого газа (для образования пространства для операции) производится иссечение и вакуумное удаление остатков плодного яйца.
Лапаротомия
Данный вид оперативного вмешательства используется при поздних сроках вынашивания (после 6-й недели), когда плод достаточно большой. С помощью маленького надреза над брюшиной производится удаление плода, как правило, вместе с трубой.
Сальпинготомия
Туботомия или сальпинготомия – это щадящая операция, которая подразумевает рассечение трубы, где находится плод. После удаления зиготы хирург зашивает трубу таким образом, чтобы ее репродуктивная функция сохранилась. Недостаток данной операции – возможность повторного прикрепления плода к рубцу. Если ситуация повторяется, то проводится тубэктомия—полное удаление трубы.
Лечение медикаментозно такой патологии вынашивания плода невозможно по той причине, что орган, в котором развивается плод, не приспособлен к такой функции. Достаточно редкими являются случаи, когда внематочная беременность заканчивалась родами (кесарево). Однако для этого необходим ряд требований:
- прикрепление произошло около зева полости матки;
- орган хорошо снабжается кровью;
- ткани могут растягиваться в дальнейшем.
Стоит понимать, что данное состояние представляет собой опасность для женщины. Ведь в любой момент оболочки могут лопнут, произойдет излитие околоплодных вод, смерть при таком положении мгновенная.
Возможные осложнения
Осложнения после внематочного развития плода – это удаление детородного органа или его части. Конечно, вероятность забеременеть повторно снижается с каждым новым случаем. Чтобы избежать печальных последствий, стоит проводить профилактические лечения, проходить назначенные исследования.
Удаление внематочной беременности на ранних сроках – лучшая профилактика дальнейшего полного бесплодия. Чтобы не экспериментировать со своим будущим, необходимо при первых же признаках беременности обратиться за помощью к акушеру, который назначит нужные исследования, проведет осмотр. Удаление зиготы вне матки на ранних сроках – залог счастливого материнства в будущем.
Источник: https://tanyavanya.ru/period-beremennosti/vnematochnaya-beremennost-kak-udalyayut-na-rannih-srokah.html
Беременность при наличии отрицательного
Беременность при наличии отрицательного резус-фактора
Что такое «резус-фактор» на обыденном уровне известно каждому из нас. Не углубляясь в дебри медицины, еще раз повторим — резус-фактор представляет собой белок, расположенный на эритроцитах крови. Причем, у 85% людей этот белок присутствует (эти люди имеют положительный резус-фактор), а вот 15% населения этого белка лишены. Соответственно данный факт относит их к категории людей, обладающих отрицательным резус-фактором.
В медицине нет никаких данных о патологиях в развитии и функционировании всех жизненно важных систем носителей отрицательного резуса крови. Иными словами, они ничем не отличаются от подавляющего большинства людей (отрицательный резус-фактор принято считать небольшой и неопасной генной особенностью).
Однако, именно отрицательный резус-фактор крови может стать серьезной причиной для беспокойств, особенно для женщины, решившей зачать и родить.
В каких случаях отрицательный резус-фактор у беременной требует пристального наблюдения врачей
Из школьного курса математики всем нам известно, что «минус на минус» в итоге дает плюс. Это же правило актуально и по отношению к репродуктивной системе человеческого организма. Так, если потенциальные папа и мама являются обладателями отрицательного резус-фактора, то и зачатие, и беременность не встретит никаких проблем.
Причем, их младенец может унаследовать как положительный, так и отрицательный резус-фактор. И наоборот, при положительном резусе отца и отрицательном резус-факторе матери беременность в большинстве случаев сопряжена с большими рисками по невынашиваемость и патологиями плода.
Все дело в том, что начиная с 7-8 недели беременности зародыш начинает выделять небольшое количество эритроцитов, которые попадают в кровоток матери. В том случае, если женщина вынашивает младенца с отрицательным резусом крови, на протяжении всей беременности не возникает никаких проблем (действует все тот же математический закон — «минус на минус дает плюс»).
Однако, куда чаще встречаются ситуации, когда зародыш обладает положительным резус-фактором, что может спровоцировать так называемый резус-конфликт.
Что такое резус-конфликт
Говоря медицинскими терминами, резус-конфликт (резус-сенсибилизация) — это ответная реакция организма матери на развитие и формирование плода, обладающего противоположным резус-фактором. Этот механизм заложен природой — женский организм в ответ на выброс «инородных» тел в кровоток, начинает продуцировать ответные антитела, призванные изгнать зародыш. Как следствие, первая проблема подобной беременности — естественный аборт (выкидыш).
В ряде случаев резус-конфликт матери и плода начинается значительно позже, но и это влечет за собой целую массу проблем:- развитие гипоксии плода;- появление желтухи у младенца;- тяжелые поражения мозга, почек и печени еще народившегося малыша.
Не стоит еще раз повторять, что резус-конфликт — одна из главных проблем невынашиваемости (подобная беременность может прерваться в любой момент!).
А значит, приняв решение стать мамой при наличии отрицательного резус-фактора, вам будет необходимо соблюдать ряд важных правил.
Если вы подойдете к ожиданию ребенка с большой долей ответственности, то пополните ряды женщин, сумевших успешно выносить и родить здоровых младенцев не смотря на свой «недуг». В принципе гинекологи не считают отрицательный резус-фактор причиной, способной этому помешать.
Однако, есть один очень важный момент — если первая беременность женщины с резусом «минус» неожиданно прервалась, в ее организме формируются своеобразные «клетки памяти» (антигены), которые будут еще более ожесточенно бороться с каждой последующей беременностью.
Вот почему медики предупреждают — для женщины, имеющей отрицательный резус-фактор, очень важно сохранить именно первую беременность! А для этого необходимо регулярно отслеживать появление антител в организме матери. С этой целью беременной предстоит сдавать внутривенный анализ крови: — в первом триместре — 1 раз в месяц;- во втором триместре — 2 раза в месяц;- в третьем триместре вплоть до родов — еженедельно.
В принципе это и есть главное условие нормального протекания беременности при отрицательном резусе крови. Если вы будете неукоснительно соблюдать все рекомендации врача, вовремя приходить на прием и сознательно «сдавать кровь», вы сумеете избежать негативного воздействия резус-конфликта. И уже очень скоро вам предстоит решающее событие любой беременности — роды.
Роды при наличии отрицательного резус-фактора
Если в течение всей беременности вам удалось избежать резус-конфликт, то нет никаких причин, препятствующих естественным родам (в более сложных случаях, при наличии серьезного резус-конфликта, женщина подвергается немедленной госпитализации, а врачи обсуждают решение о способе родоразрешения, отдавая предпочтения в пользу «кесарева»). Мы же говорим о тех случаях, когда этих неприятностей удалось успешно избежать.
Роды у беременной с отрицательным резус-фактором ничем не отличаются от обычного срочного родоразрешения. Однако, уже в первые часы после появления ребенка на свет, делается забор его крови с целью определить резус-принадлежность младенца. В том случае, если малыш родился с положительным резусом крови, женщина должна не позднее 72 часов после родов получить инъекцию антирезусного иммуноглобулина.
Что это за препарат? Антирезусный иммуноглобулин — это вещество, призванное разбить иммунологическую цепь в женском организме. Иммуноглобулин связывает агрессивные антитела и выводит их из организма, тем самым снимая все риски развития резус-конфликта во время последующих беременностей.
Важно! Инъекция антирезусного иммуноглобулина должна быть непременно введена, в противном случае исход последующих беременностей будет весьма печален И не стоит забывать, что введение иммуноглобулина подразумевается в случае:- переливания крови, не связанного с беременностью;- выкидыша или аборта;- отслойки плаценты;
— внематочной беременности.
В последнее время иммуноглобулин применяется еще в процессе вынашивания плода (на сроке между 28 и 32 неделями беременности). Единственное условие — организм матери не должен содержать даже минимального количества антител.
Совет для всех будущих рожениц, имеющих отрицательный резус-фактор.
Обязательно заблаговременно убедитесь, что в родильном доме, где вы планируете рожать, имеется в наличии антирезусный иммуноглобулин! В случае отказа, заранее приобретите вакцину в аптеке (предварительно проконсультировавшись со своим врачом) и настойчиво потребуйте ввести вам ее сразу после родов.
Это несложное мероприятие залог того, что вы и в будущем сможете так же успешно забеременеть и родить.
Источник: https://perinatal-kbr.wixsite.com/perinatal-kbr/beremennost-pri-nalichii-otricateln
Венерические заболевания во время беременности
К венерическим заболеваниям относятся инфекционные патологии, передающиеся при незащищенном сексуальном контакте. Заболевание протекает в острой и хронической формах, нанося значительный вред организму женщины. Заражение и развитие болезни могут возникнуть во время беременности, что угрожает инфицированием и развитием серьезных нарушений у плода и новорожденного ребенка.
Общая информация о проблеме
Протекание у будущей матери венерического заболевания несет ощутимую угрозу развивающемуся плоду. Не вылеченная болезнь приводит к возникновению у ребенка таких нарушений, как:
-
внутриутробные дефекты развития;
-
мертворождение;
-
недостаточный вес;
-
слепота;
-
глухота;
-
умственная отсталость;
-
хронические формы респираторных инфекций.
Кроме того, развитие венерических инфекций приводит к выкидышам, преждевременным и осложненным родам.
При диагностировании у беременной сифилиса высока вероятность внутриутробного инфицирования плода. При протекании в этот период хламидиоза, цитомегаловируса, уреаплазмоза, заражении вирусом простого герпеса наблюдается инфицирование плаценты.
Венерические заболевания становятся причиной развития у новорожденных таких патологий, как:
-
пневмония;
-
конъюнктивит;
-
сепсис;
-
внутричерепные кровоизлияния;
-
расстройства мозгового кровообращения.
А теперь давайте рассмотрим, как влияют на развитие плода конкретные заболевания, передающиеся половым путем.
Гонорея
При наличии у женщины хронической формы гонореи зачастую развивается внематочная беременность, которая является прямым следствием воспалений репродуктивных органов.
После родов высок риск перехода хронического заболевания в острую форму, причем у многих пациенток развивается гонококковый сепсис. В случае возникновения заболевания во второй половине беременности или вскоре после родоразрешения возможно развитие гонококкового артрита.
Острая форма болезни может стать причиной преждевременного отхождения околоплодных вод и родов, самопроизвольного прерывания беременности.
Инфицирование плода наблюдается во время внутриутробного развития или в процессе родов. При внутриутробном заражении у новорожденного ребенка диагностируется хориоамнионит или гонококковый сепсис.
При проникновении возбудителя в организм ребенка в процессе родов развиваются следующие заболевания:
-
отит;
-
гонококковый конъюнктивит;
-
вульвовагинит;
-
офтальмия новорожденных — диагностируется в таких случаях чаще всего, высоковирулентна, при отсутствии лечения высока вероятность развития слепоты;
-
артрит;
-
менингит.
Учитывая опасность для плода и большую вероятность осложненного протекания беременности, как правило, женщина проверяется на наличие гонореи сразу же после диагностирования беременности.
Сифилис
В последние десятилетия наблюдается увеличение числа женщин, у которых в женских консультациях и роддомах обнаруживают сифилис. Развитие заболевания в период вынашивания ребенка становится причиной серьезных нарушений нормального протекания беременности и развития плода.
У матери патология вызывает:
-
нарушения развития и функционирования плаценты;
-
отслойку плаценты;
-
преждевременное отхождение околоплодных вод;
-
преждевременные роды;
-
выкидыши;
-
рождение мертвого ребенка.
Заражение этой инфекцией становится причиной развития следующих патологий:
-
внутриутробная гибель плода (отмечается у четверти пациенток);
-
смерть новорожденного (отмечается в четверти случаев);
-
задержка внутриутробного развития, при которой в первую очередь наблюдаются патологические изменения нервной, эндокринной и дыхательной систем ребенка;
-
нарушение мозгового кровообращения.
Трихомониаз и хламидиоз
Трихомониаз не входит в число опасных при беременности венерических заболеваний. Однако возможны преждевременные роды.
Заражение хламидиями у большинства беременных не вызывает внешних болезненных симптомов. При этом, по статистике, хламидиоз диагностируется примерно у 7% женщин в период вынашивания ребенка. При отсутствии лечения хламидиоз приводит к таким патологиям:
-
замершая беременность;
-
выкидыши;
-
несвоевременные роды (преждевременные или с запозданием);
-
интенсивные кровотечения, приводящие к потере 300 миллилитров крови и более;
-
эндометрит;
-
внутриутробное заражение ребенка.
Проникновение возбудителя в организм ребенка, что возможно как при проявлении признаков инфекции, так и при бессимптомном протекании патологии, наблюдается в 50-75% случаев. Заражение происходит как в процессе родов, при контактировании с родовыми путями, так и в период внутриутробного развития (при заглатывании ребенком содержащих хламидии околоплодных вод).
Хламидийная инфекция вызывает у новорожденных конъюнктивиты, у каждого десятого ребенка с таким диагнозом развивается пневмония, реже выявляется отит. При обследовании новорожденных хламидии выделяются из носоглотки, ротовой полости и глотки, прямой кишки. В целом, выявляется около 8-10% малышей, инфицированных этим возбудителем.
Влияние венерических инфекций на протекание беременности, роды и вскармливание ребенка грудью
При беременности большинство венерических инфекций передаются плоду и наносят значительный, подчас несовместимый с жизнью, вред его развивающемуся организму. Именно поэтому женщина должна как можно раньше обратиться к специалисту и пройти полную диагностику. На сегодняшний день гинекология располагает достаточным количеством информации и методик лечения подобных заболеваний.
Визит к гинекологу, выявление и лечение обнаруженных заболеваний необходим при планировании беременности. Помните: для того, чтобы вынашивание ребенка и роды протекали без осложнений, а сам малыш был полноценно развит оба будущих родителя должны быть здоровы.
Источник: https://protocol.ua/ru/venericheskie-zabolevaniya-vo-vremya-beremennosti/